Сухой кашель у трехмесячного ребенка комаровский
Именно кашель у ребенка вызывает много страхов и опасений у родителей. Евгений Комаровский рассказал, что делать, если ваш ребенок кашляет.
Педиатр Евгений Комаровский уверен, что применение муколитиков («отхаркивающих средств») в большинстве случаев бесполезно. Доктор поделился действенными методами лечения кашля у детей.
Топ-5 фактов об отхаркивающих препаратах
- При приеме муколитиков количество мокроты возрастает, плюс такие препараты ее разжижают. Нужно это для того, чтобы облегчить откашливание. Но чаще всего кашель, если есть еще и насморк, связан с заболеваниями верхних дыхательных путей (ларингит, фарингит, ринит). Поэтому увеличение количества слизи в легких с помощью муколитика – бесполезно.
- Муколитики назначают при болезнях нижних дыхательных путей – бронхита и пневмонии. Но если ребенок не будет пить достаточно жидкости, а воздух в помещении будет сухим, отхаркивающее средство не поможет уменьшить кашель.
- Отхаркивающее средство провоцирует усиленное отхождение мокроты, поэтому ребенок может кашлять чаще и сильнее.
Как защитить детей от коронавируса
- Комаровский говорит, что полноценно откашливать мокроту дети не в состоянии из-за физиологических особенностей – сила кашлевого толчка у ребенка слабее, чем у взрослого. Поэтому когда вы будете давать ребенку муколитик, если для этого нет показаний, в его легких будет скапливаться лишняя мокрота – так разовьются бронхит или пневмония.
- Во многим странах Европы отхаркивающие сиропы не назначают детям до пяти лет (а до двух лет – это вообще криминал).
Отхаркивающие средства назначаются только при заболеваниях нижних дыхательных путейФото из открытых источников
Как лечить кашель у ребенка?
Главная ошибка многих родителей при кашле у ребенка – это дать ему отхаркивающий сироп и уложить спать в жаркой комнате.
Если у ребенка кашель, насморк и высокая температура, таким образом можно вызвать серьезные осложнения. Чтобы облегчить состояние ребенка, нужно соблюдать такие меры:
- тепло одеть малыша и сделать так, чтобы в квартире был прохладный чистый воздух;
- ориентируйтесь на такую температуру воздуха: не выше 20 и не ниже 16 градусов;
- влажность воздуха в комнате должна быть 40-70% (желательно иметь дома увлажнитель);
8 видов кашля и его причины
- следите за дыханием ребенка: он должен дышать не только ртом, но и носом;
- нос промывайте солевым раствором, если насморк не дает дышать – воспользуйтесь сосудосуживающими каплями (но только в крайнем случае, если насморк мешает ребенку спать, например);
- давайте ребенку пить много теплой жидкости в течение дня.
Желательно иметь дома увлажнительФото из открытых источников
Доктор Комаровский уверен: соблюдение всех вышеперечисленных правил поможет избавить ребенка от кашля без применения отхаркивающих средств. Если в квартире будет правильная влажность, прохладный воздух и достаточно питья у ребенка, мокрота быстро откашляется и без муколитика. Кстати, во многих серьезных медицинских европейских изданиях написано: «эффективность отхаркивающих средств по сравнению с обильным питьем не доказана».
ВАЖНО! В любом случае первое, что нужно сделать, если ваш ребенок кашляет, это посетить педиатра.
Чтобы ликвидировать отёк с органов дыхания и бронхоспазмы, следует выполнять ингаляции паром и содой. Для этого нужно взять немного нарезанных сухих трав (шалфей либо ромашку), добавить подсолнечное масло, залить кипятком, а затем дать малышу немного подышать этим отваром. Либо можно вместо этого развести соду в кипятке. Эффективно действуют также ингаляции с использованием минеральной воды.
Следите за тем, чтобы в домашних помещениях поддерживался оптимальный уровень влажности, в особенности в период отопительного сезона. Можно использовать специальный увлажнитель, превращающий воду в пар и распыляющий его по помещению. В качестве альтернативы можно пользоваться таким методом – держать влажные полотенца на батарее.
Нужно, чтобы ребёнок пил много жидкости – лучше всего, чтобы это были сок либо тёплый чай.
Также необходимо держать в тепле ноги малыша – например, нанести на них специальный согревающий крем или сделать горячую ванночку. Рекомендуется применять и горчичники. Ещё один способ облегчить состояние больного – расстегнуть одежду, так как она может стеснять грудину.
Лекарства
При лающем кашле у малыша лечить необходимо именно причину появления этого симптома – в зависимости от неё и подбирается лечебная схема.
При фарингите для лечения используются антибактериальные ЛС – Вокара, Декатилен, а также Ингалипт, а помимо них противокашлевые препараты – Мукалтин, Фито, а также Синекод, Коделак и пр.
В случае трахеита либо бронхита на ранней стадии следует принимать муколитики: АЦЦ, Амброксол и Амбробене, а также Бромгексин, Лазолван и Бронхолитин.
Если же причиной является аллергия, нужны антигистаминные лекарства – Зиртек, Цетрин, Кларитин или Клемастин, а также Эбастин, Супрастин и пр.
При коклюше же используются специальные антитоксины и, если это необходимо, антибиотики и противобактериальные ЛС.
Витамины
Для разжижения мокроты и её выведения следует употреблять витамин группы С.
Физиотерапевтическое лечение
При лающем кашле очень эффективным методом является физиотерапевтическое лечение. Сочетая его с лекарствами, можно активизировать деятельность иммунной системы и тем самым ускорить процесс выздоровления. Благодаря таким процедурам снижаются боль и воспаление, а кроме этого улучшается кровообращение.
Очень популярны сейчас небулайзеры, при помощи которых проводятся ингаляции. Аппарат может быть компрессорным либо ультразвуковым – он распыляет лекарство маленькими частицами, что позволяет им проникать во все отделы бронхолегочной системы, тем самым ускоряя выздоровление. Помимо этого, данный аппарат позволяет убрать спазм бронхов при обструктивной форме бронхита либо ложном крупе у малышей.
Народное лечение
Если у ребёнка не наблюдается непереносимость лактозы, нужно добавить соду в горячее молоко, чтобы он выпил этот напиток маленькими глотками.
Можно также самостоятельно изготовить эффективный лечебный напиток. Нужно взять натуральный сок чёрной редьки и перемешать с сахаром. Получившийся сироп давайте малышу маленькими порциями на протяжении дня.
С лающим кашлем без температуры эффективно справляются отвары из шиповника либо брусники, а также клюквенный морс. Они смягчают приступы, тем самым облегчая состояние больного.
Если возраст ребёнка позволяет, давайте ему растительные противокашлевые леденцы, содержащие экстракт шалфея либо мяты. Они имеют смягчающие свойства, что позволяет убрать приступы кашля.
Завернуть в полотенце тёплую грелку, после чего положить малышу на грудную клетку – этот «компресс» поможет ему быстрее уснуть.
В отдельных случаях эффективна будет ароматерапия. Следует поставить рядом с кроватью ребёнка ёмкость с горячей водой и накапать туда немного масла (анисового, лавандового либо мятного).
[23]
Лечение травами
Существуют лечебные настойки на травах, которые способствуют размягчению слизистой – это позволяет превратить сухой кашель в продуктивный (с отхождением мокроты).
Трава болотного багульника – 30 г мелко нарезанных стеблей и листьев этого растения нужно залить крутым кипятком (1 стак.). Далее настаивать примерно 1 ч, а затем принимать настойку 3 р./сут. по 2 ст.л.
Корни девясила (2 ч.л.) нужно заварить в маленьком термосе. Настойку нужно пить 3 р./сут. по 1/3 стак. Данный напиток является сильнодействующим отхаркивающим препаратом, из-за чего его часто применяют в качестве вспомогательного ЛС при лечении бронхита.
Плоды и цветы калины нужно залить горячей водой, после чего кипятить на протяжении 10 мин. Получившийся отвар пить 3-4 р./сут. по 0,5 стак.
Екатерина Лаврухина (Кирсанова), Мужчина, 3 года
Здравствуйте! Опишу подробно ситуацию, чтоб легче было в ней разобраться. Сначала заболел муж, в ночь температура 39,4. Вызвали врача, сказала орви. Начали лечить папу и профилактику мне и деткам. Моим мальчишкам 4 года и 3 месяца. Старшему давала арбидол, младшему и себе свечи виферон, всем нос оксалином, масочный режим отцу и изоляция в комнате. На третьи сутки болезни отца, ночью начал покашливать младший и обильно густые сопельки. Утром понесла срочно к педиатру. Объясняю: начинает кашлять, кашель влажный, захлебывается мокротой, его потом может просто вырвать мокротой, потом все утихает. Педиатр объяснила, что груднички не умеют отхаркивать мокроту потому и захлебываются ею. Осмотрев ребенка сказала, что легкие чистые, хрипов нет, температуры нет, повышенное слюноотделение и набухшая нижняя десна, вот вот вылезут зубы. Сказала, что возможно кашель вызван стиканием сопелек или слюной (которая просто лилась). Выписала промывать нос аквамарисом + назол беби, и пить амбробене 1 мг 2 раза в день. В этот же день к обеду поднялась температура у старшего 4-х годовалого сына температура 38,5, давала арбидол и еще добавила свечи виферон, температуру сбивала сначала цефеконом (с 3-12 лет), потом когда свечи перестали бороться с температурой перешла на нурофен 7,5 мг на 6-8 часов помогало. Вызвала врача на вторые сутки болезни детей. Врач осмотрела маленького, сказала легкие чистые, но кашель и сопельки остались, добавила к назначенному лечению еще проторгол 15 минут после назола беби. Амбробене так же пить или перейти на ингаляции если не будет пить лекарства (он их часто просто вырыгивает после приема). Сказала что горло красное, давать 1/4 супрастина и поить ромашковым чаем и чаще прикладывать к груди (на гв). У старшего так же горло красное, добавила к лечению супрастин 1/2 таб 3 раза в день, арбидол 50 мг 4 раза в день и свечи виферон. На четвертые сутки болезнь у старшего отступила полностью. Температуры нет, горло в норме, кашля нет соплей тоже. Отец тоже на ногах, уже в строю на работе больничный закрыли. Вопрос по младшему. Кашель и сопли начались в ночь на 1 число, с применением лекарств состояние усугублялось, сопли просто не давали дышать и сосать молоко, ребенок метался в панике при сильных приступах кашля пока не вырыгивал мокроту. С 3 числа начала делать ингаляции: утром 1 мг амбробене + 2 мг физраствора , в обед 5-6 минут ингаляция ессентуками, чуть позже опять амбробене с физ раствором, перед сном ессентуками. Со вторых суток полностью отменила нозол и проторгол, состояние улучшилось. После первого дня ингаляций на утро проснулись без соплей. Ингаляция полностью устранила сопли и слюнотечение, спала отечность с десны, слюны совсем немного. Но вот кашель не уходит. Ночью спит отлично, может раза два кашлянуть и все. Не хрипит не сопит не храпит, тихо спокойно спит, раза два просыпается покушать, как обычно в прочем. Утром пока делаем туалет, может немного покашлять когда делаю ему массаж и гимнастику. Потом после ингаляции начинается свистопляска, кашель сильный, захлебывающийся, может срыгнуть немного мокроты, потом просто выбивается из сил и засыпает, может часа три проспать после такого приступа. Так же спит тихо без посторонних звуков и кашля. Сегодня уже 6 число. Температуры не было все это время, ребенок активный, гулит, ножками ручками дрыгает, общается активно с нами. Вчера первый раз купала 3 минуты в ванночке с травками (анис, валерьяна, лаванда), до этого не рисковала, просто подмывала под струей воды. После ванночки покормила и сделали ингаляцию с амбробене ( моя ошибка), после нее вызвало опять этот приступ сильного кашля пока не вышла мокрота. Потом сын уснул и спал сладенько, всю ночь его караулю, слежу за дыханием. За ночь два раза кушал, один раз покашлял чуток. Утром опять во время гимнастики начал кашлять немного, после ингаляции с амбробене начал сильно кашлять, отрыгнул немного мокроты, потом долго еще кашлял. Кашель мокрый, долго не мог все никак остановиться. Заправила небулайзер ессентуками, дала подышать, еще немного покашлял и успокоился. Спит. Слушала его дыхание и спинку грудку прослушивала, вроде все ровненько. Подскажите, может я что то делаю не так? Может сама врежу ребенку? На улице тепло сейчас, у нас приоткрыто окно, в доме свежо, дети не приучены к духоте, окна всегда на проветривании, увлажнитель работает 24 часа, климат комфортный, в доме много зеленых цветов комнатных без цветов. Аллергии нет ни у кого в доме. Подскажите, как мне быть. Что отменить в лечении что добавить? Все ли делаю правильно? Спасибо.
Когда начинается кашель, даже у взрослого человека самочувствие порой становится достаточно тяжелым. У малыша же все осложняется тем, что объяснить, что с ним, он не может, ему плохо, а от плача кашель только усиливается. Поэтому первая задача родителей – успокоиться самим и успокоить ребенка, показать его врачу, выяснить причину кашля и провести назначенное лечение. Когда начинается болезнь у крохи, например, у трехмесячного ребенка, молодые родители часто паникуют, особенно если раньше с такими ситуациями не сталкивались. И ребенка просто закармливают лекарствами. Делать этого ни в коем случае нельзя без назначения врача.
Причины кашля у грудничка
Кашель у грудничка может вызвать как простуда, инфекция, попавшая в дыхательные пути, так и долгий плач. Даже совершенно здоровый ребенок может закашляться (иногда даже появляются хрипы), если воздух в помещении слишком сухой или рядом курят. Серьезную опасность представляют мелкие предметы, которые могут попасть в дыхательные пути. Устранение из организма младенца инородного тела может потребовать даже хирургического вмешательства.
Болезненное состояние могут вызвать и многочисленные аллергены, при имеющейся предрасположенности ребенка к аллергии. В этом случае надо устранить раздражитель (шерсть, какой-либо из продуктов питания, дым, пыль). А если родители не могут понять, чем именно вызвана реакция, то можно выяснить это прибегнув к лабораторным анализам. Никогда не давайте детям самостоятельно никаких антигистаминных препаратов без назначения врача.
Так как причин возникновения кашля у грудничка немало и не все из них патологические, то медикаментозное лечение требуется не всегда. Давать ребенку таблетки до того, как его осмотрит врач и назначит лечение, нельзя – это может привести к серьезным негативным последствиям, и патологическое состояние будет связано уже с результатами неправильного лечения.
Виды кашля
Во-первых, выделяют виды кашля в зависимости от вызвавших его причин:
- патологический;
- физиологический.
В том случае, если кашель у новорожденного вызван длительным плачем или тем, что кроха подавился при кормлении молоком, патологией он не является и не нуждается в лечении. Ребенка надо успокоить, укачать, и все пройдет. От молока надо очистить верхние дыхательные пути.
Если же кашель у грудничка – результат проникновения в дыхательные пути инфекции, то обойтись без медикаментозного лечения, скорее всего, не удастся.
Обычно кашель у новорожденного начинается без отделения мокроты. Причиной сухого кашля может быть трахеит, фарингит, бронхит, ОРЗ и другие болезни. Это самый неприятный вид кашля, он тяжело переносится, когда же появляется мокрота, кашель становится влажным, смягчается — это уже начало выздоровления.
Влажный кашель у грудного ребенка не стоит пытаться подавлять, ведь вместе с мокротой организм избавляется от болезнетворных микроорганизмов. В этом случае хорошо помогают отхаркивающие лекарства, муколитики, например, «Мукалтин», микстура «Доктор МОМ» и другие средства.
Чем лечить кашель у грудничка
Заболел ли новорожденный, появился ли кашель у четырехмесячного ребенка или малыша постарше — лечить его все равно надо, не откладывая. Связано это с тем, что запущенная болезнь может перейти в более тяжелую форму в любом возрасте.
Уберечь от кашля вряд ли получится и ребенка старше 11 месяцев, когда он начинает ходить и активно познавать мир. Виной тому плохая экология, неподготовленность организма к резким сменам температурного режима. Малыш легко простужается, подхватывает инфекции. При ОРВИ отекает слизистая оболочка носоглотки, что и приводит к появлению сухого кашля. Естественно, организм начинает защищаться, вырабатывает больше слизи, которая выводится из дыхательных путей в виде « мокрого кашля». Помочь крохе избавиться от избытка слизи можно с помощью отхаркивающих микстур, предназначенных именно для лечения влажного кашля у детей. Мокрота хорошо отходит, если давать пить отвары чабреца или солодки. До того, как появился влажный кашель, для смягчения сухого дайте малышу ложечку теплого подслащенного молока на ночь.
Продолжительность кашля у грудничка зависит от серьезности заболевания, мер, которые принимают родители для лечения, и правильного ухода.
Народные средства
Народная медицина предлагает для лечения дыхательных путей отвар ромашки с медом, липовый чай, яичную микстуру. Но применять их самостоятельно, без консультации врача, не стоит.
Лечение по рецептам народной медицины может быть очень опасно. Различные сборы, травы, другие средства, кажущиеся проверенными поколениями и совершенно безвредными, могут навредить новорожденному. Только педиатр посоветует народные средства, подходящие малышу.
Наверное, в мире нет таких людей, которые не сталкивались с такой проблемой, как бронхит. Бронхит представляет собой воспаление слизистой оболочки бронхов. Как лечить бронхит знают далеко немногие родители. Для лучшего понимания этого заболевания необходимо для начала разобраться в строение и функции бронхов.
Строение и функция бронхов
Бронхи представляют собой полые трубки, стенка которых состоит из трех оболочек: внутренней (слизистой), средней и наружной. Разветвляясь, бронхи образуют густое бронхиальное дерево, а главные функции бронхов состоят в проведении, согревании, увлажнении и очищении воздуха.
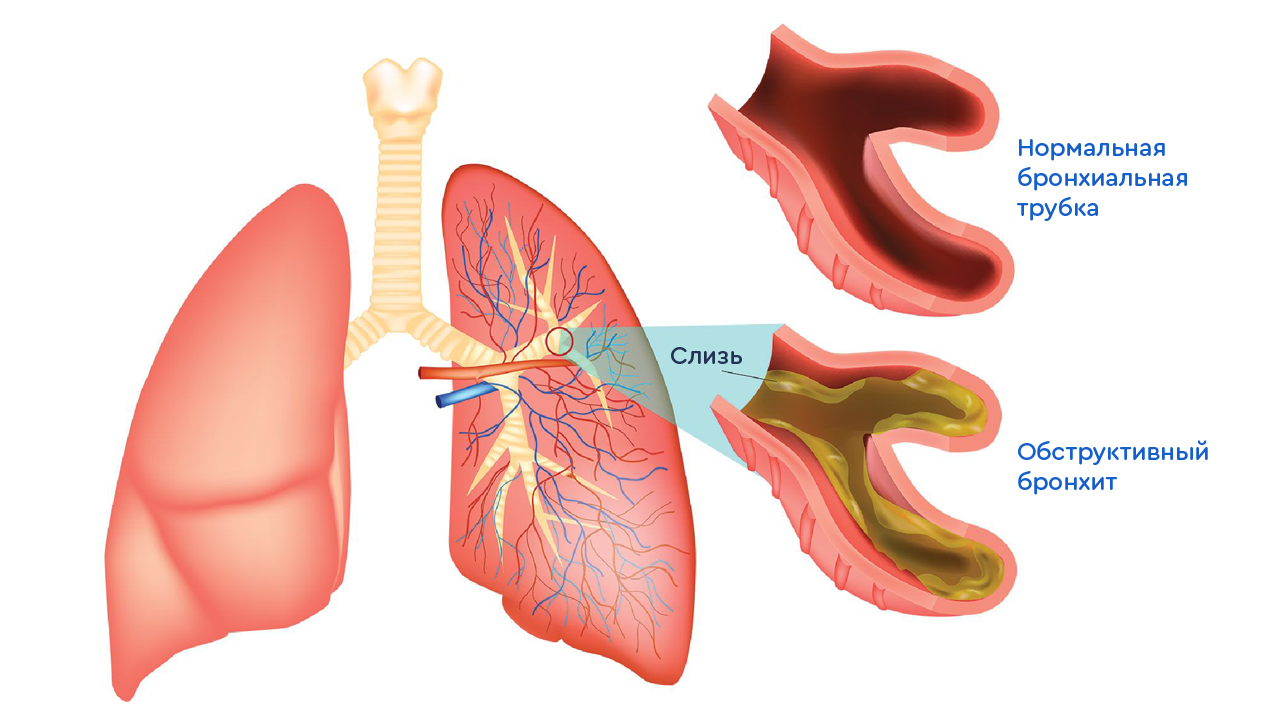
Бонхит представляет собой воспаление слизистой оболочки бронхов.
Бронхит и причины его развития
Бронхит неразрывно связан с респираторными вирусными инфекциями. По данным всемирной организации здравоохранения, острые респираторные вирусные инфекции (ОРВИ) занимают первое место в структуре заболеваемости детей раннего возраста. Таким образом, вирусы являются одной из самых частых причин развития острого бронхита. Помимо вирусов, к бронхиту приводят бактерии, воздействие химических и токсических веществ, физических факторов. Существуют различные формы бронхита у детей: острый бронхит (простой), острый бронхиолит, острый обструктивный бронхит, хронический бронхит. Именно такие записи врачей вы можете увидеть в амбулаторной карточке или выписке своего заболевшего ребенка. Остановимся более подробно на каждой из форм и постараемся объяснить сложные термины более понятным и доступным языком.
Виды бронхита у детей
Острый простой бронхит характеризуется воспалением слизистой оболочки бронхов без сужения просвета бронха. Соответственно при обструктивном бронхите у ребенка имеется обструкция (сужение) бронхов. Бронхиолит представляет собой вариант обструктивного бронхита и развивается при воспалении самых мелких по диаметру бронхов у детей первого полугодия жизни. Как правило, бронхиолит является одной из тяжелых форм бронхита у детей. Хронический бронхит — это более длительное, глубокое и выраженное поражение бронхов, при котором идет перестройка слизистой оболочки. Он может быть самостоятельным заболеванием, но у детей чаще развивается на фоне других болезней (муковисцидоз, бронхиальная астма, пороки развития).
Симптомы бронхита у детей
- Повышение температуры тела. Температура тела колеблется в пределах 37,2-37,8, а в ряде случаев, может достигать 38 и более градусов. Редко бронхит может протекать без температуры.
- Вялость, слабость, сонливость.
- Основной симптом бронхита – кашель, сухой и навязчивый в начале заболевания, в дальнейшем – влажный и легко откашливающийся. При хроническом бронхите длительность кашля может быть в течении нескольких месяцев.
- Может отмечаться частое дыхание, появление синевы над верхней губой, втяжение отдельных участков грудной клетки при дыхании. Данные симптомы появляются у детей при сужении просвета бронха из-за отека, повышенного образования слизи и сокращения мышечных клеток бронхов.

При усилении у ребенка слабости, вялости, кашля, появлении тошноты и рвоты, повышении температуры выше 38,0-38,5 в течение нескольких суток необходимо в срочном порядке обратиться к врачу!
Лечение бронхита
Лечение детского бронхита должно быть комплексным и включать в себя:
- Диету. У детей первого года жизни очень важно уменьшить суточный объем питания, при этом увеличить количество кормлений за сутки. Что касается детей старшего возраста, также рекомендуется питаться не обильно и малыми порциями. Необходимо пить много жидкости. Это могут быть различные морсы, некрепкий чай, соки, вода. Важно отметить, что указанные напитки должны быть теплыми, но не горячими или холодными!
- Лечение причины появления бронхита. Как было сказано ранее, основными причинами развития бронхитов являются вирусы и бактерии. Воздействовать на вирусы можно противовирусными препаратами. В данном случае можно использовать интерферон, лаферон в нос (перед применением проконсультируйтесь с врачом). На бактерии губительно действуют антибиотики. В лечении бронхитов у детей могут использоваться различные антибиотики: полусинтетические пенициллины (ампициллин, амоксициллин, аугментин, амоксиклав и др.), цефалосоприны (зиннат, цефтриаксон, цефепим и др.), макролиды (азитромицин, кларитромицин, джозамицин и др.). Обращаем ваше внимание, что определить причину появления бронхита может только лечащий врач с учетом ваших жалоб, опроса и результатов обследования.
- Лечение, направленное на разжижение и улучшение отхождения мокроты, расширение бронхов. Применяются отхаркивающие препараты и муколитики. Из отхаркивающих препаратов предпочтение отдается гербиону, мукалтину и проспану. При густой, вязкой мокроте используют муколитики (препараты, разжижающие мокроту), а именно: ацетилцистеин, карбоцистеин, бромгексин, амброксол. При сужении бронхов используют ингаляции с бронхорасширяющими препаратами: сальбутамол, беротек, атровент, беродуал, комбивент. Для проведения ингаляций используют небулайзер. Его очень удобно использовать в домашних условиях. Небулайзер представляет собой ингалятор, который распыляет лекарственное средство на очень маленькие частицы и, тем самым, способствует его попаданию во все отделы дыхательной системы.

Для правильного и эффективного проведения ингаляций используют небулайзер.
- Противокашлевые препараты. У детей могут применяться коротко, на этапе сухого мучительного кашля, имеют противопоказания по возрасту. Из препаратов данной группы стоит отметить синекод, коделак.
- Антигистаминные препараты. Применяются прежде всего у детей с аллергическими проявлениями. Часто используется лоратадин, аллергодил, зиртек.
- Жаропонижающие препараты. Необходимо применять при повышении температуры тела выше 38,5-39,0. Препарат выбора – парацетамол. Использовать ацетилсалициловую кислоту (аспирин) у детей при лихорадке на фоне вирусной инфекции категорически запрещено!
- Физиотерапевтическое лечение, местное лечение. Из физиотерапевтических методов используются УВЧ, ЭВТ на грудную клетку. Механизм действия данных методов основан на законах физики, которые использовали в качестве терапии при заболевании. Местная терапия утратила свою актуальность и используется в редких случаях. К таким методам относятся горчичники, мази «Доктор Мом», «Детский бальзам», «Пульмекс».

Использовать ацетилсалициловую кислоту (аспирин) у детей при лихорадке на фоне вирусной инфекции категорически запрещено!
Бронхит у детей является заболеванием, которое хорошо поддается лечению. Ребенок, у которого отмечаются симптомы бронхита, должен быть своевременно осмотрен педиатром. Лишь лечащий врач сможет оценить тяжесть состояния и решить вопрос о лечении ребенка на дому или в профильном стационаре.
