Стоматит и запах из уха
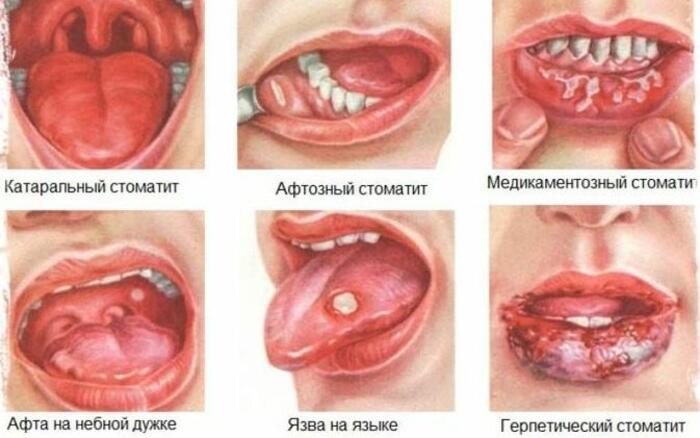
Принято считать, что стоматит – заболевание, встречающееся у детей в силу несформированного иммунитета и пожилых людей, которые носят зубные протезы. Это не так. Много молодых людей обращается к инфекционистам для лечения эрозий, язв, отека и покраснения слизистой полости рта. Причин тому много: от растущего количества случаев аутоиммунных заболеваний до хронических болезней внутренних органов и инфицирования стойкими штаммами патогенных микробов. Стоматит лечить нужно, причем не самостоятельно, а под наблюдением врача, чтобы предупредить его хроническую форму и не допустить распространения инфекции на другие отделы организма.
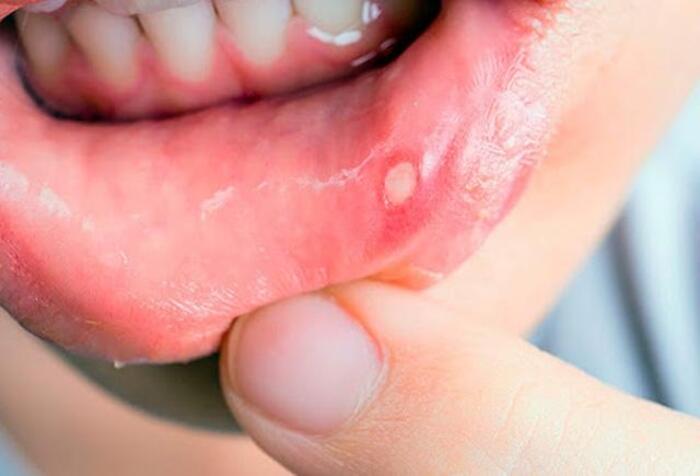
Определение стоматита, причины развития
Покраснение, воспаление, боль и припухлость слизистой оболочки полости рта носит название стоматит. Состояние вызывает дискомфорт при принятии пищи, иногда сопровождается повышением температуры тела, возникает на любых участках ротовой полости:
- языке;
- деснах;
- в области нёба;
- на щеках и губах.
Стоматит у взрослых бывает гораздо реже, чем у детей, и свидетельствует о снижении иммунитета или системных заболеваниях. Формы проявления разные, от легкой гиперемии на небольшом участке до язв с высокой температурой, недомоганием и слабостью. При легком течении болезнь уходит быстро и не беспокоит больного, при тяжелом – рецидивирует несколько раз в год.
Причины воспаления слизистой оболочки:
- механические повреждения;
- ожог слизистой горячим напитком или пищей;
- аллергия;
- курение;
- пренебрежение гигиеной полости рта;
- больные зубы;
- сахарный диабет и другие эндокринные заболевания;
- патологии ЖКТ;
- анемия;
- кандидоз;
- ВИЧ.
Частая причина развития стоматита – механические повреждения. Это привычка прикусывать губы и язык, травмированные слизистой зубным камнем, протезами или коронками. Провоцирующим фактором может быть вирусная инфекция.

Симптомы стоматита
Причина развития стоматита влияет на степень выраженности симптомов заболевания. На первых этапах появляется небольшой очаг воспаления округлой или овальной формы в любой зоне слизистой полости рта. Далее симптомы стоматита проявляются ярче:
- появляется припухлость вокруг воспаленного участка;
- нарастает боль;
- развивается язва на месте воспаления с налетом белого или серого цвета.
При ослабленном иммунитете и дополнительных факторах риска течение стоматита осложняется появлением большого количества фиброзного налета, нарастанием дискомфорта и жжения, подъемом температуры тела, недомоганием, запахом изо рта, зудом. Могут воспаляться лимфатические узлы.
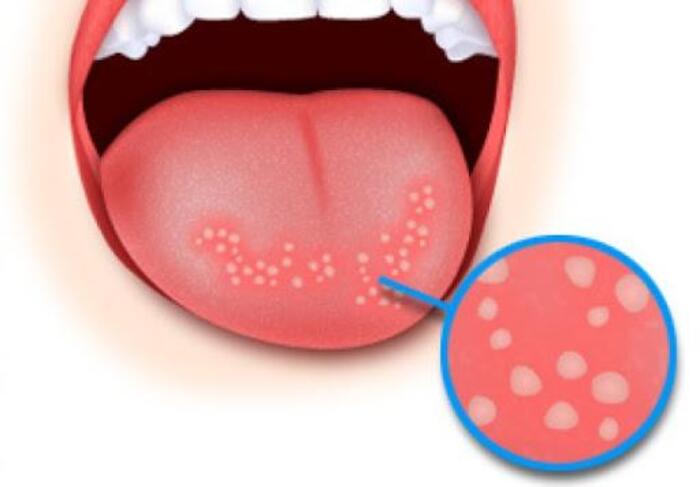
Если причиной развития стоматита являются грибы рода Кандида, на языке и щеках появляется трудноотделяемый белесый налет, ощущается неприятный привкус во рту. Часто рецидивирует.
Вирусный стоматит проявляется выраженным отеком слизистой, на ней развиваются пузырьки, как при герпесе, на месте которых позже формируются афты. Состояние сопровождается головной болью, температурой.
Патогенез стоматита
Механизм развития стоматита до конца не изучен. Выявлены лишь предполагающие факторы, возбудители и причины, которые потенциально в состоянии вызвать воспаление слизистой оболочки полости рта. Врачи считают, что некоторые люди имеют слишком чувствительную слизистую, которая ярко реагирует на попадающие извне микроорганизмы и аллергены. Отсюда гиперемия, отек, язвы.
Ряд ученых считают, что рецидивирующий афтозный стоматит развивается как следствие аллергической реакции организма в сочетании с патологиями эндокринной системы, репродуктивной, заболеваний ЖКТ.
В большинстве диагностируемых случаев стоматита причиной развития болезни выступает хроническая патология органов дыхательной системы. Это ангины, синуситы, фарингиты, при которых нарушается микрофлора слизистой, снижается общий иммунитет, ротовая полость ярко реагирует на дополнительную порцию микробов и аллергенов.
Патогенез стоматита поэтапно:
- раздражение нервных окончаний на действие возбудителя (аллергена);
- развитие быстрой аллергической реакции с выбросом гистамина;
- нарушение структуры эпителия слизистой оболочки;
- повышение проницаемости сосудистых стенок;
- развитие отека с образованием налета и афт.
В основе развития болезни всегда лежит ослабление иммунной защиты организма на фоне заболеваний внутренних органов, стресса и т. д.
Классификация стоматита, стадии развития
Стоматиты объединяют в группы по ряду признаков. Это характер течения болезни, причина развития, форма, этиология. Для наглядности классификация представлена в виде таблицы.
Признак классификации | Форма стоматита |
Причина возникновения | – аллергический; – кандидозный; – вирусный; – бактериальный; – другие формы в ответ на механические повреждения слизистой и заболевания внутренних органов. |
Течение болезни | – острый; – хронический; – рецидивирующий. |
Этиология | – травматический; – симптоматический; – инфекционный. |
Степень поражения слизистой | – поверхностный; – глубокий |
Морфологические изменения | – первичный; – вторичный. |
Стадии стоматита определяют по характеру симптомов и состоянию слизистой оболочки. Начальная стадия – катаральная, при которой наблюдается воспаление, покраснение и отек. Язвенный стоматит – вторая стадия, на которой появляется неприятный запах из язв с налетом, воспаляются лимфоузлы, повышается температура. Третья стадия – появление афт с налетом в диаметре 3-5 мм, боли, жжения, проблем с приемом пищи. Это афтозный стоматит.
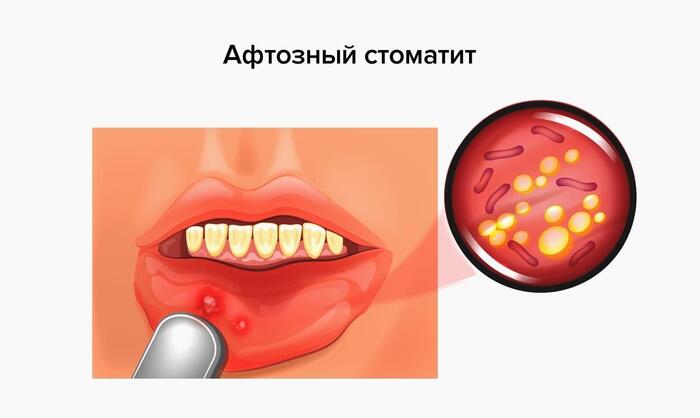
Осложнения стоматита
Стоматит в легкой форме не опасен и при правильном лечении проходит за неделю. Но при наличии у пациента факторов риска, позднем обращении к врачу и присоединении дополнительной инфекции болезнь чревата осложнениями:
- переход острой фазы в хроническую;
- развитие рецидивирующего афтозного стоматита;
- воспаление десен;
- поражение горла (ангина, хронический ларингит);
- осиплость голоса;
- воспаление неба с потерей чувствительности;
- распространение инфекции по току крови к внутренним органам.
Особенно опасен стоматит во время беременности, потому что часто переходит в хроническую форму, развивается кровоточивость десен, женщина более уязвима к инфекциям и ОРВи. Кандидозный стоматит при отсутствии адекватного лечения опасен развитием грибкового поражения половых органов.
Независимо от степени симптоматики болезни, возраста пациента, его общего состояния здоровья, при появлении воспалительных очагов в полости рта обращение к врачу обязательно.
Диагностика стоматита
Врач при обращении пациента с признаками стоматита должен собрать точный анамнез. Для этого он осматривает ротовую полость, оценивает состояние зубов и слизистой оболочки в целом. Наличие отложений на зубах, кариеса, протезов и коронок поможет оценить вероятность механического повреждения слизистой. Важно сообщить специалисту о продолжительности болезни, препаратах, которые использовались для лечения, наличии хронических заболеваний, приеме лекарств на постоянной основе.
Определить вид стоматита для назначения лечения помогут лабораторные исследования:
- микроскопический анализ материала с поверхности воспаленного участка;
- внутрикожные пробы на аллергены;
- серологические, вирусологические и цитологические исследования;
- общий анализ крови;
- гистологическое исследование на атипичные клетки.
Врач предварительно после осмотра очага воспалительного процесса может поставить диагноз по признакам. Наличие прозрачных пузырьков говорит о герпетическом стоматите, незаживающие трофические язвы – о злокачественном течении. Плотная и твердая язва говорит о туберкулезном поражении или сифилисе. Острый воспалительный процесс с отеком и гиперемией подтверждает вирусное инфицирование.
Лечение стоматита
Правильное комплексное лечение стоматита у взрослых включает устранение неприятной симптоматики, выявление причины заболевания и предупреждение рецидива.
Каждый вид и форма воспалительного процесса предполагают разные методики лечения, но есть общие моменты. Это обработка очагов воспаления антисептическими растворами (фурацилин, хлоргексидин), обезболивание с помощью аппликаций новокаина или лидокаина. Чтобы ускорить заживление слизистой, используют лечебные масляные растворы, спрей Акутол Стопйодин.

Снять боль и уничтожить патогенную микрофлору поможет спрей Ангиноваг.
Специфика лечения кандидозного стоматита сводится к приему системных антимикотиков – препаратов Нистатит, Дифлюкан и других длительно. При аллергическом стоматите назначают антигистаминные средства, Фенкарол, Супрастин, Снизтоп 3-4 недели. При вирусном стоматите показана общая противовирусная терапия и при сильном воспалении – гормональная. Хороший эффект в лечении небного стоматита дает препарат Сайленс.
Из общих рекомендаций можно отметить:
- рационализацию питания с исключением острого, соленого, раздражающего вкус;
- витаминотерапию;
- пробиотики;
- ультрафиолетовое облучение и другие методы физиотерапии.

Прогноз. Профилактика
При правильно подобранном лечении стоматит полностью проходит без последствий и осложнений. Для пациента главное – соблюдать рекомендации врача и довести курс приема лекарств до конца, особенно если в назначениях присутствуют антибактериальные и противогрибковые препараты. Что делать, чтобы предупредить первичное и вторичное появление стоматита?
- Соблюдать гигиену ротовой полости: удалять зубной налет и камень, лечить кариозные зубы.
- Следить за состоянием коронок и протезов, устранять острые края и неровности у специалиста.
- Лечить хронические заболевания носоглотки и внутренних органов.
- Сырые овощи и фрукты тщательно мыть перед употреблением.
- Питаться правильно, сбалансированно.
- Заниматься укреплением иммунитета.
- Проводить противовирусную профилактику.
Если проявления стоматита затяжные, значительно ухудшающие жизнь больного, повторяющиеся несколько раз в год, нужно тщательно проверить состояние иммунитета и здоровье внутренних органов, сделать тест-пробы на аллергены. При невыявленных провоцирующих факторах даже теоретически грамотное лечение стоматита может не дать нужный эффект.
Список литературы:
- Заболевание слизистой оболочки полости рта. Клиника, диагностика, лечение: учебное пособие / под ред. проф. Барера Г. М. — М., Медицина, 1996.
- Барышева Ю. Д., Попова Ю. Н., Цветкова Л. А. Цитологическая диагностика заболеваний слизистой оболочки полости рта: методическое пособие. — М.: ММСИ, 1986.
- Караков К. Г., Власова Т. Н. Особенности диагностики и лечения заболеваний слизистой оболочки полости рта: учебное пособие. — 2011.
- Барер Г. М. Терапевтическая стоматология: учебник в 3 ч. Ч. 3: Заболевания слизистой оболочки полости рта / Барер Г. М. и др.; под ред. Г. М. Барера. — 2-е изд., доп. и перераб. — М.: ГЭОТАР-Медиа, 2010.
- Montgomery-Cranny J.A.,Wallace A.,Rogers H.J., Hughes S.C., Hegarty A.M , Zaitoun H. Management of Recurrent Aphthous Stomatitis in Children // Dent Update. — 2015; 42(6): 564-6, 569-72.
Источник
Озноб, одышка, потеря обоняния и вкуса, слабость — самые распространенные симптомы COVID-19. Но многие заболевшие сталкиваются с необычными проявлениями — от временной слепоты до фиолетовых пальцев на ногах. Ковид способен точечно бить по разным системам организма, и в каждом случае болезнь протекает индивидуально. Как это происходит, переболевшие рассказывают в соцсетях.
Переболевшие ковидом рассказывают о самых разных симптомах, которые испытывали во время болезни: странной хрипотце в голосе, вплоть до полной его потери, отеках и судорогах, выпадении волос, обильном потоотделении. В Роспотребнадзоре на днях назвали еще один новый необычный симптом — заложенность ушей. По словам замдиректора по клинико-аналитической работе ЦНИИ эпидемиологии Роспотребнадзора Натальи Пшеничной, ученые из Турции недавно опубликовали исследование, по которому из 172 пациентов заложенность ушей испытывал 31 человек (18%): 12% пациентов с легкой формой заболевания, при средне-тяжелой и тяжелой формах этот признак встречался примерно в 3% случаев.
Обо всех странных, необычных, редких симптомах переболевшие COVID-19 со всего мира делятся в специализированных группах в интернете. В одной из самых популярных – «Нетипичный коронавирус» в Фейсбуке – уже почти 18 тысяч участников. «Доктор Питер» изучил реальный опыт переболевших.Т
Тихая гипоксемия
Тихая, молчаливая или, как ее еще называют, «счастливая» гипоксия. Человек живет, как ни в чем не бывало – ни одышки, ни высокой температуры, только ощущение легкого недомогания, а сатурация уже 70, зафиксированы случаи, когда она падала до 50. Человек может прожить в таком состоянии, не чувствуя недостатка кислорода, 3-4 дня. Потом реанимация, интубация, высокий риск летального исхода.
Феномен тихой гипоксии ученые объясняют тем, что у некоторых может не накапливаться то же количество диоксида углерода, как у тех, кто испытывает проблемы с дыханием. А именно по уровню диоксида углерода в крови мозг понимает, что есть трудности с дыханием.
«Ковидные пятна», сыпь и зуд
Еще в апреле врачи отмечали, что у пациентов с подтвержденным COVID-19 появляются высыпания на руках и животе. «Мы видим у большинства поступивших к нам больных кожные проявления, о которых не так много писалось. Высыпания достаточно разнообразны», – говорил тогда главный врач больницы в Коммунарке Денис Проценко.
Обычно это красные пятна или точки на разных участках тела, похожие на крапивницу. Нередко высыпания сопровождаются зудом.
«Именно так у меня ковид протекал — в виде красных пятен. Пневмония была всего 10% поражения, зато ударил по коже», – рассказывает одна из переболевших.
«Мучилась, мазалась, загремела в больницу, – делится своим опытом другая пациентка. – Сыпь и зуд не снимались даже в стационаре. Врач сказал – просто жить и ждать, они пройдут, когда вирус закончит атаковать. Так и случилось: одним днем исчезла сыпь и пропал зуд, кожа довольно быстро очистилась».
До недавнего времени считалось, что «ковидные пальцы» синюшного цвета больше свойственны детям и подросткам и встречаются достаточно редко. Но с наступлением осени стало понятно, что проблема эта общая. У пациентов с COVID-19 наблюдается воспаление пальцев ног, похожее на обморожение. Пальцы приобретают фиолетовый цвет. Такое состояние может длиться месяцами и обычно проходит само. На 29-м конгрессе Европейской академии дерматологии и венерологии этой теме было посвящено отдельное исследование, оказалось, что такое проявление вируса встречается как у тяжелых больных, так и у молодых пациентов с бессимптомным протеканием болезни. Вероятно, оно связано с локальной воспалительной реакцией на инфекцию, либо с проявлением закупорки сосудов.
Паралич
Первые свидетельства того, что коронавирус может проявляться параличом, появились еще в марте. У кого-то парализует лицевые мышцы или дыхательную систему, у кого-то паралич доходит до нижних конечностей. Потерю двигательных реакций врачи объясняют тем, что у некоторых пациентов антитела к коронавирусу начинают бороться против собственной ткани в оболочках нервов. Это приводит к воспалению периферийных нервов и последующему параличу.
А вот что пишут люди, описывая «парализующие симптомы» ковида:
«Ноги не ходят, левая сторона тела немеет».
«Ох, это мой муж проходил. Он чашку не мог держать месяц. Рука онемела».
«Сковывает мышцы лица. Бывает тяжесть в ногах, скованность в коленях. Но день ото дня – по-разному. Слабость сильная сейчас в руках – тяжело поднимать сковородки и кастрюли. Помогают умеренные физические упражнения (йога), ходьба, витамины В в уколах, обезболивающие».
«Парализовало полностью, включая лицо. Помогло время. Но было страшно, отнимались руки, ноги, на лице словно глиняная маска, ночью парализовало полностью, спать невозможно было. Мышцы сильно сводило, пальцы скрюченные были. Невролог сказала, что воспаление центральной нервной системы».
«Мне невролог сказала, что у нее много таких пациентов (это во Франции). Особенно первая волна в марте-апреле вызвала такую побочку, а потом вирус немного мутировал».
Ковид плохо пахнет
Исследователи выяснили, что коронавирус вмешивается в центральную нервную систему и поражает нейроны обонятельных луковиц. В результате чего в мозг поступает некорректная информация, когда человек начинает ощущать вкусы и запахи в извращенном варианте. Как правило, возвращается нормальное восприятие за несколько недель. Люди описывают целую палитру самых экзотических ароматов. Кто-то даже называет это «запахом ковида».
«У меня обоняние вернулось, но в носу стоит стойкий запах гноя, как при гайморите».
«А у меня обоняние не пропадало, но вот этот противный то ли вкус, то ли запах, в глотке периодически появлялся. То ли химический, то ли тухлый. При ухудшении состояния обычно».
«У мужа периодически возникают обонятельные галлюцинации. Появляется запах затхлости в помещении. Или как он говорит: «запах деда». Это спустя 3 месяца после болезни. А во время болезни 2 дня подряд он просто задыхался от запаха якобы сдохших крыс».
«У меня тоже обоняние не пропадало, наоборот, остро чувствовала все запахи, с 5 утра все что с улицы шло, чувствовала и просыпалась. И тошнота. Поэтому до последнего думала, что не ковид. А оказался он».
Читайте также: Минздрав объяснил, как отличить COVID-19 от других инфекций, а ковидную сыпь – от крапивницы
Резкое ухудшение зрения, конъюнктивит
«Ковид – это сплошной спецэффект», – говорят те, у кого вирус стал причиной резкого ухудшения зрения. «Фокус стал расплывчатым и в глазах черные ворсинки появились, до этого проблем не было с глазами и зрением», – описывают свои ощущения очевидцы.
«Мой муж переболел где-то за полгода очень тяжело. Так он спустя месяц почти совсем ослеп. Один глаз полностью, другой наполовину. Путем долгих поисков, он оказался в неврологии и только там они нашли, что у него ушел витамин В12. Нет совсем. Стали колоть В12 и кортизон. Один глаз восстановился полностью, другой на 30%».
Кроме того, люди часто жалуются на яркие вспышки в глазах. «Сначала левый глаз начал “сверкать”, особенно в темноте прямо как лазерная точка проскакивает при повороте головы влево, и одновременно появились мушки, бегающие перед глазом, причем правый глаз нормальный. Сверкание ушло через пару дней, мушки погасли. Почти месяц спустя то же самое внезапно появилось и на правом глазу и начало проходить как и на левом. Всё это не отразилось на зрении: ни болей, ни рези, ничего. Сейчас слабые мушки на обоих глазах, не обращаешь внимания – смотреть не мешают, считаю, что постепенно ослабляются».
Стоматит и увеличение лифмоузлов
Во время обострения почти любого вирусного заболевания лимфоузлы увеличиваются. Но вот увеличение челюстных и шейных узлов – одна из частых жалоб заболевших ковидом. Хотя об этом симптоме не упоминают в описании болезни.
Вот что рассказывают об этом симптоме сами переболевшие:
«На первой неделе болезни на шее больно было дотрагиваться и горло, как при фарингите. Была на капельницах 21 день. В конце 4-й недели все повторилось лимфоузлы + горло».
«В начале болезни один из симптомов – стоматит и увеличенные шейные лимфоузлы».
«Все происходило мгновенно: сегодня прекрасно, а завтра не могу повернуть шею, глотнуть – от боли звезды в глазах! Через день – даже следов нет никаких. Вот сегодня как раз второй день после очередной фазы воспаления – все чисто!».
«Пожар» в легких
Ощущения жжения по всему телу — у одних в руках, у других в легких, в районе солнечного сплетения, отмечает большинство постковидников. Для некоторых это был единственный симптом в начале болезни. Свои ощущения люди сравнивают с «приливом кипятка», говоря, что по артериям словно «течет горячий воск». Однозначного объяснения этому симптому нет. Пациентам остается делиться опытом друг с другом, гадая о причинах странного жжения.
«У меня было ощущение, что дышу очень горячим воздухом, это было в остром периоде, в марте-апреле».
«Очень сильное жжение было, спать ночами не могла. Терапевт сказал пить лекарство от изжоги, но это была не изжога. Два дня назад была у пульмонолога, сказал, что это воспаление альвеол в бронхах».
«У нас с мужем в марте были эти симптомы (у мужа подтверждённый ковид, у меня нет), жжение и давление в груди, как синяк, – нам объясняли, что это воспаление в мышечных тканях грудной клетки. Но это гипотеза, конечно же».
Острая боль в животе, диарея
Коронавирус часто сопровождается нарушением пищеварения. Бывает, боль в животе, диарея или, наоборот, запор какое-то время остаются единственными симптомами, вводя человека в заблуждение, который думает, что чем-то отравился или разыгралась язва желудка.
Об этом рассказывают и сами переболевшие ковидом:
«У меня ковид начался с живота и диареи. Температура повысилась через неделю».
«Началось все с температуры, рвоты, поноса, ужас какой-то, сутки лежала, боялась шевелиться, всё плыло и кружилось. Врач пришёл, ничего не понял, ковид не ковид, сказал, ещё два дня, и на КТ вам надо, если температура не спадёт. Оказалось, что 36% легких повреждено».
Считается, что нарушение стула происходит из-за того, что вирус влияет на микрофлору кишечника. Исследователи говорят о поражении вирусом клеток эпителия кишечника. Ковид проникает внутрь при помощи ангиотензин-превращающего фермента 2 (АПФ 2), которого в клетках ЖКТ почти в 100 раз больше, чем в легких или носоглотке.По данным китайских медиков из больницы Медицинского университета Биньчьжоу, организм людей с изначально слабым иммунитетом и кишечником хуже справляется с инфекцией, а люди с диареей и тошнотой выздоравливают дольше.
Ирина Фигурина
© Доктор Питер
Источник
