Полезен ли ингалятор для детей от кашля и насморка

Ингаляцией называется метод терапии, основанный на вдыхании целебного газа, пара или дыма. Естественная ингаляция подразумевает советы на время сменить климат, дышать морским или лесным воздухом. Искусственная — использование особых аппаратов-ингаляторов, в частности, небулайзеров.
Показания к применению
К ингаляциям особенно часто прибегают при ОРВИ, чтобы эффективно справляться с насморком, ларингитом, трахеитом, фарингитом и их осложнениями (риносинусит, ларинготрахеит) [1].
Также такой метод лечения показан при:
- Заболеваниях бронхов (бронхиальная астма, обострение хронического бронхита, туберкулез легких и бронхов).
- Пневмонии в период разрешения.
- Грибковых поражениях дыхательных путей.
- Муковисцидозе.
- ВИЧ (на стадии респираторных расстройств).
Часто при использовании небулайзера требуется меньшая доза действующего вещества, чем если принимать таблетку или делать укол. Снижение дозы лекарства, в свою очередь, может помочь снизить риск возникновения побочных эффектов. Это особенно актуально при длительном лечении детей и при хронических болезнях.
Лекарства, распыленные на мельчайшие частицы, эффективнее таблеток. Дело в том, что у легких хорошее кровоснабжение, а значит — это быстрый путь передачи лекарственного вещества прямо в кровь.
Современные аппараты могут помочь в лечении гриппа, аллергии и даже диабета. Но состав для небулайзера должен назначать врач!
10 главных фактов об ОРВИ — в нашей галерее:
Противопоказания
Не вредно ли делать ингаляции? Есть ряд состояний, при которых ни в коем случае нельзя пользоваться небулайзерами:
- легочные кровотечения,
- пневмоторакс,
- буллезная эмфизема легких,
- сердечная аритмия и сердечная недостаточность,
- индивидуальная непереносимость лекарственных препаратов.
Ингаляции небулайзером могут нанести вред, если у ребенка температура выше 37,5 градусов; при носовых кровотечениях или склонности к ним; при заболеваниях легких и сердца с явлениями выраженной сердечно-сосудистой или дыхательной недостаточности.
Выбираем ингалятор
Паровые ингаляторы появились одними из первых. Их принцип действия довольно прост: нагреть жидкость, превращая ее в пар, смешанный с лекарственным веществом.
Недостатки паровых ингаляторов: низкая концентрация действующего вещества, можно использовать только летучие растворы с температурой кипения ниже 100 градусов Цельсия, противопоказаны при повышенной температуре тела.
Другой тип — ультразвуковые ингаляторы позволяют распылять действующее вещество в виде аэрозоля, который проникает даже в мелкие бронхи. Минус устройства: подходит не для всех лекарственных препаратах.
МЭШ-ингаляторы — бесшумные, их удобно носить в кармане и использовать где угодно. Они совместимы со всеми видами лекарств, которые можно использовать в компрессорных аппаратах.
Небулайзеры способны распылить практически любой лекарственный состав, с их помощью можно лечить даже младенцев. Минусы: шум от работающего компрессора, большой размер, малая мобильность.
Ингаляции физраствором и содой: польза и вред
Содовые ингаляции назначают как средство борьбы с мокротой. В 1 литре воды нужно растворить 4 чайные ложки соды. При кашле подойдут различные лекарственные средства (противовоспалительные, антибактериальные и противомикробные и т.д.), но назначать их должен только доктор.
При респираторных инфекциях применяют эфирные масла. Благодаря фитонцидам (вещества, обладающие обеззараживающим действием) они эффективно борются с недугом [2]. Главное, не перестараться, ведь в больших концентрациях такие растворы сушат слизистые.
Приготовленные для ингаляций небулайзером растворы нельзя хранить дольше суток даже в холодильнике. Вопреки многочисленным советам в интернете, использование в небулайзере минеральной воды может нанести вред здоровью. Лучший растворитель для лекарственных препаратов, применяемых для ингаляций, — физраствор (раствор натрия хлорида 0,9 %) [3].
Лечимся правильно: простые правила
- Ингаляции нужно проводить через 1,5 часа после еды.
- Не заставляйте ребенка дышать над кипящей водой: такие ингаляции опасны ожогом слизистой.
- Оптимальная температура воды для процедуры — 30-40 градусов.
- Одежда во время ингаляции не должна стеснять шею и затруднять дыхание.
- По завершении процедуры еще час не стоит разговаривать и принимать пищу.
Источники:
- W. Garrett Nichols. Respiratory viruses other than influenza virus: impact and therapeutic advances / W. Garrett Nichols, Angela J. Peck Campbell, Michael Boeckh // Clinical Microbiology Reviews. — 2008. — Vol. 21, no. 2 (April). — P. 274–290. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2292575/
- Солдатченко С. С. Ароматерапия. : Профилактика и лечение заболеваний эфирными маслами. / Солдатченко С. С., Кащенко Г. Ф., Пидаев А. В.. — Изд. 2-е, испр. и доп. — Симферополь : Таврида, 2002.
- Н. Г. Колосова, Н. А. Геппе. Ингаляционная терапия в педиатрии: от фундаментальной науки к практическому использованию. Consilium Medicum. Педиатрия. (Прил.) 2018; 03: 66–68.
Читайте также:
Во время загрузки произошла ошибка.
Смотрите наши видео:
Во время загрузки произошла ошибка.
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Острые респираторные заболевания являются частой проблемой среди детей всех возрастов. Пытаясь облегчить состояние ребенка, родители прибегают к самым различным вариантам лечения. Ускорить выздоровление малыша можно с помощью такого эффективного метода, как ингаляции. В данной статье мы поговорим о том, какие бывают ингаляторы для детей от кашля и насморка, когда их следует использовать, а также о возможных противопоказаниях.
Виды ингаляторов, используемых в педиатрической практике
Ингалятор – это специальный прибор, преобразующий находящуюся в нем жидкость в аэрозоль или пар для дальнейшего ее поступления в дыхательную систему. В настоящее время большинство педиатров рекомендуют проведение ингаляций при кашле, насморке и некоторых других заболеваниях у ребенка в связи с их безболезненностью, безопасностью и высокой эффективностью. Именно за счет сочетания эффективности и простоты проведения ингаляционные процедуры приобрели такую популярность среди родителей.
Для начала необходимо разобраться, какие же бывают ингаляторы. В классических случаях ингалятор представляет собой достаточно простое устройство, состоящее из емкости для наполнения водой, проводящей трубки и маски. В настоящее время существует четыре основных вида ингаляторов:
- паровой вид;
- компрессорный вид;
- ультразвуковой вид;
- мембранный вид.
Наиболее простыми в использовании считаются паровые ингаляторы. Методика заключается в наполнении специальной емкости горячей водой, содержащей лекарственные травы или эфирные масла, с последующим преобразованием жидкости в пар. Недостаток данного метода заключается в том, что образующийся пар оказывает действие только на верхнюю часть дыхательной системы и не распространяется на ее нижерасположенные отделы. Кроме этого, при нарушении техники процедуры существует риск получить ожог носоглотки или ротоглотки.
Оставшиеся три вида – это, по основе действия, небулайзеры. Они считаются более эффективными за счет возможности вводить многие лекарственные препараты и воздействовать даже на нижние отделы дыхательной системы. Компрессорный ингалятор преобразовывает жидкость в аэрозоль, однако не нагревает ее, за счет чего риск получить ожог отсутствует. Такие приборы, как правило, используются дома в связи с их немаленькими габаритами и высоким уровнем шума. Ультразвуковые устройства распыляют лекарственные средства с помощью ультразвуковых волн высокой частоты. Самой современной моделью, отличающейся достаточно высокой стоимостью, являются мембранные ингаляторы. При этом мелкие частицы образовываются за счет прохождения растворов через специальную мембрану.
Многие люди задаются вопросом, какой ингалятор лучше выбрать для домашнего использования? Данный момент является сугубо индивидуальным. Все зависит от возраста ребенка, финансовых возможностей семьи и так далее. Каждый из вышеописанных приборов имеет как свои достоинства, так и свои недостатки.
Почему эффективны ингаляторы для детей от кашля и насморка?
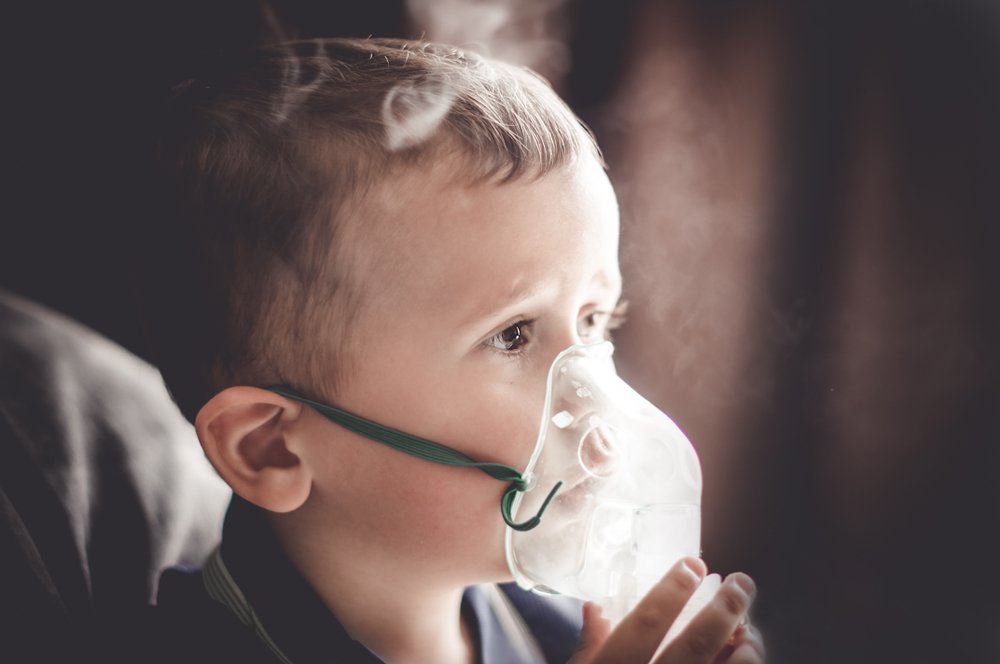
При насморке широко используются различные виды ингаляторов. В зависимости от выбранного лекарственного препарата в результате данной процедуры удается добиться расширения сосудов и снижения отека слизистой оболочки носовой полости, разжижения слизи и улучшения ее отхождения. При этом оказывается антисептическое и противовоспалительное действие, что снижает риск развития осложнений и улучшает носовое дыхание.
Ингаляции при кашле также являются хорошо зарекомендовавшим себя методом лечения. Под воздействием лекарственных средств в органах дыхательной системы улучшается кровообращение, стимулируется выделение слизи. Непосредственно сама мокрота разжижается, что облегчает ее отхождение.
Противопоказания к проведению процедуры
Несмотря на высокую эффективность ингаляций, все же существует ряд противопоказаний к ним. Сюда можно отнести:
- повышенную температуру тела;
- признаки гнойного воспалительного процесса;
- предрасположенность к носовым кровотечениям;
- тяжелые сердечно-сосудистые патологии;
- непереносимость какого-либо конкретного препарата, используемого для ингаляции.
Отдельно стоит сказать о том, что масляные растворы нельзя наливать в небулайзеры. Ингаляции с маслами допускаются только в лечении верхних дыхательных путей. При их попадании в нижние отделы дыхательной системы существует риск развития тяжелой пневмонии у ребенка, а также аллергических реакций. Кроме этого, при добавлении масел в небулайзер может произойти его поломка за счет засорения фильтра. Однако стоит заметить, что некоторые приборы все же имеют такую функцию, как проведение ароматерапии.
Техника проведения ингаляций и используемые препараты

В 2019 году были опубликованы результаты работы ученых из Башкирского государственного медицинского университета. Целью исследования была оценка эффективности использования ингаляционных устройств детьми с заболеваниями органов дыхания. Под наблюдением находилось 120 детей в возрасте от 1 года до 18 лет. В результате было установлено, что в 43% случаев имеются дефекты в технике проведения ингаляций.
Процедуру рекомендуется проводить в сидячем положении, исключение составляют ультразвуковые небулайзеры, которые можно использовать и лежа. Интервал между приемом пищи и ингаляцией должен составлять не менее получаса. После окончания сеанса также следует воздержаться от питья хотя бы на 30 минут. Важное условие – это отсутствие разговоров во время процедуры. Используемый препарат обязательно должен быть свежим, лучше приготовить его непосредственно перед ингаляцией. Средняя продолжительность сеанса составляет около 10 минут.
Что касается лекарственных препаратов, в ингалятор для детей при кашле и насморке могут заливаться средства, увлажняющие слизистые оболочки, бронхолитики и муколитики, противокашлевые или противовоспалительные препараты, антисептики, травяные или масляные растворы. Для того, чтобы избежать побочных эффектов, лучше всего предварительно консультироваться с врачом и совместно с ним подобрать необходимое лекарственное средство.
Пройдите тестCклонен ли ваш ребенок к аллергическим заболеваниямСклонен ли ваш ребенок к аллергическим заболеваниям и что является аллергеном? Пройдите тест и узнайте чего стоит ребенку избегать и какие меры предпринять.
Использованы фотоматериалы Shutterstock
Применения ингалятора от кашля имеет несколько очевидных преимуществ перед использованием обыкновенного сиропа или таблеток из аптеки. Эта форма поступления лекарственного средства в организм обеспечивает его доставку в очаг воспаления – прямо в самые отдаленные бронхи, даже если воспаление развивается в нижних долях легких. По ходу распространения лечебный пар или аэрозоль наполняет бронхиальное дерево и производит отличный терапевтический эффект.
Также разнится и время, через которое начинает действовать препарат – при пероральном использовании надо ждать, пока средство всосется, а при ингаляции частички вещества оседают непосредственно на слизистой, начинают действовать практически сразу.
Но правильному использованию ингалятора тоже нужно учиться, ведь можно нечаянно нанести вред больному, ухудшить состояние, отсрочить излечение, или просто не добиться результатов. Также обязательно проконсультируйтесь с врачом по поводу дозировок, кратности приема и группы препарата, чтобы добиться максимального эффекта без нежелательных последствий.

Виды ингаляций от кашля
Существует множество видов ингаляции, так как этот метод применяется уже очень давно. Они отличаются по способу доставки действующего вещества, по составу этого вещества, а также по производимым лекарственным эффектам и цели лечения. У каждого вида есть оптимальный сценарий, по которому его правильно использовать, а также противопоказания.
Наиболее распространенные способы ингаляции:
- Паровая ингаляция – эта процедура предполагает вдыхание водяных паров носом или ртом, при этом во вдыхаемой жидкости может содержаться лекарственный препарат, эфирное масло, средство народной медицины. Таким образом пары достигают даже самых глубоких слоев легких, а влага и температура помогают усилить секрецию мокроты, сделать ее продуктивнее, что особенно эффективно в борьбе с сухим кашлем. Но у этого типа ингаляции есть противопоказания и особенные правила применения, которые обязательно надо учитывать перед использованием. В первую очередь этот способ можно применять не при всех патологиях дыхательных путей. Также следует ответственно подойти к выбору действующего средства.
- Аэрозольная ингаляция – этот метод заключается не в испарении лекарственной субстанции, а в ее распыление на мельчайшие частички (аэрозоль) и последующее вдыхание. Такой вид процедур невозможно произвести в кустарных условиях – обязательно необходимо наличие особого прибора – небулайзера. Доступ к нему можно получить во многих аптеках, в больницах и поликлиниках, также можно свободно приобрести устройство для домашнего использования. Они бывают разных видов и характеристик, но использовать небулайзер крайне эффективно при заболевании дыхательных путей – распыляется непосредственно лекарственное средство, которое начинает действовать сразу же, как попадет в очаг воспаления.
- Сухая ингаляция – при таком виде ингаляции пациент вдыхает не пар или мелкие частички лекарства, а воздух с лекарственным компонентом. Одним из наиболее распространенных методов такого лечения является солевая комната в больнице или при санаториях. Также иногда в воздухе распыляются порошкообразные субстанции, которые вдыхаются просто из воздуха в помещении, без влаги.
У каждого из вышеперечисленных методов есть свои преимущества и недостатки, как и особые противопоказания. Следует разобраться – какой же ингалятор от кашля лучший?

Паровые ингаляторы от кашля и насморка
Такое лечение предполагает использование емкости с водой, в которую добавляются лекарства или целебные составы, после чего исходящий из емкости пар вдыхается больным. Чаще всего для приготовления такого ингалятора понадобится кастрюля с горячей водой и лекарство, либо эфирное масло – рецептов тут множество. Преимущества лечения таким ингалятором очевидны:
- Легко приготовить и применить в домашних условиях. Не надо каких-то особых приборов, лишь емкость и кипяток. Делать такую ингаляцию крайне просто, это занимает немного времени.
- Отхаркивающий эффект – водяной пар, проникающий в нижние отделы дыхательный путей, разжижает мокроту, что способствует уменьшению ее вязкости и лучшему выведению слизи.
- Нет побочных эффектов – так как основным ингредиентом является вода, то паровая ингаляция безвредна, если не наблюдается особенных противопоказаний. В отличии от применения препаратов, тут невозможно получить передозировку или побочные эффекты ни детям, не взрослым.
Общие правила проведения процедуры: налить горячую воду в емкость, добавить несколько капель эфирного масла (алоэ, мяты, кипариса, кедра, перца) и перемешать. Теперь можно вдыхать – сделать глубокий вдох носом, а выдохнуть через рот. Таким образом следует вдыхать раствор 1-2 минуты. Дышать лучше глубоко, при этом мокрота может начать отходить, вызвав сильный кашель. Если комплексное лечение будет продолжаться, кашель станет продуктивным и со временем исчезнет.
Аэрозольные ингаляторы от кашля
Этот вид ингаляции более современный, он позволяет напрямую распылить лекарственное средство, что способствует его прекрасному усвоению. Но для этого необходим небулайзер – отлично, что цены на эти устройства с каждым годом все гуманнее, поэтому можно купить небулайзер для аэрозольной ингаляции в каждый дом.
Что касается типов распылителя, они бывают:
- Классический небулайзер, который распыляет микрочастицы при помощи механических лопастей – они полностью безопасны и являются лучшим вариантом ингалятора для детей от кашля, поэтому занимают первую строчку в рейтинге пи покупке приборов такого типа;
- Ультразвуковые – под воздействием звука высокой частоты цельная масса жидкости разбивается на микрочастицы. Недостатком его является то, что некоторые лекарства разрушаются под действием ультразвука;
- Компрессионный – сжимает лекарство и выбрасывает его через узкую трубку тонкой струей, что и обеспечивает эффект распыления.
Чтобы эффект был максимальным, надо следовать указаниям по применению небулайзера. Ведь внутрь устройства можно залить все что угодно. Ниже предоставлен перечень препаратов, которые принято использовать повсеместно:
- Щелочные растворы и минеральная вода – часто в эту категорию попадает также морская вода. Дело в том, что такие растворы даже без действующего вещества отлично увлажняют и снимают отек, поэтому и применяются для оказания помощи больного с насморком.
- Бронходилятаторы – это препараты, которые применятся для расширения просвета бронхиального дерева. Часто их назначают при астме и хронической обструкции бронхов, но этим их применение на оканчивается. Также такие средства применяются при любом заболевании, что ведет к дыхательной недостаточности из-за бронхоспазма. Даже при бронхите данная группа лекарств будет уместна. К таким относят Вентолин, Беродуал, Беротек, Сальбутамол и другие.
- Муколитики – эта группа препаратов позволяет увеличить синтез слизи, чтобы перевести сухой кашель во влажный, а также путем расщепления химических связей внутри мокроты сделать ее более жидкой, текучей, легкой для откашливания. Вместе со слизью выводятся все увязшие в ней возбудители, инфекционные агенты и микроорганизмы. К этой группе относят Лазолван, Амброксол. Но есть важное условие – нельзя применять эти отхаркивающие средства одновременно с противокашлевыми, это приведет к затяжному воспалению и длительному безрезультатному лечению.
- Антибактериальные средства – после подтверждения диагноза «острый бронхит» немедленно следует начинать антибактериальную терапию, применяя антибиотики. Они наиболее эффективны в составе комбинированной терапии всеми видами препаратов.
Перед применением необходимо проконсультироваться со специалистом.
