Хобл и кашель с кровью
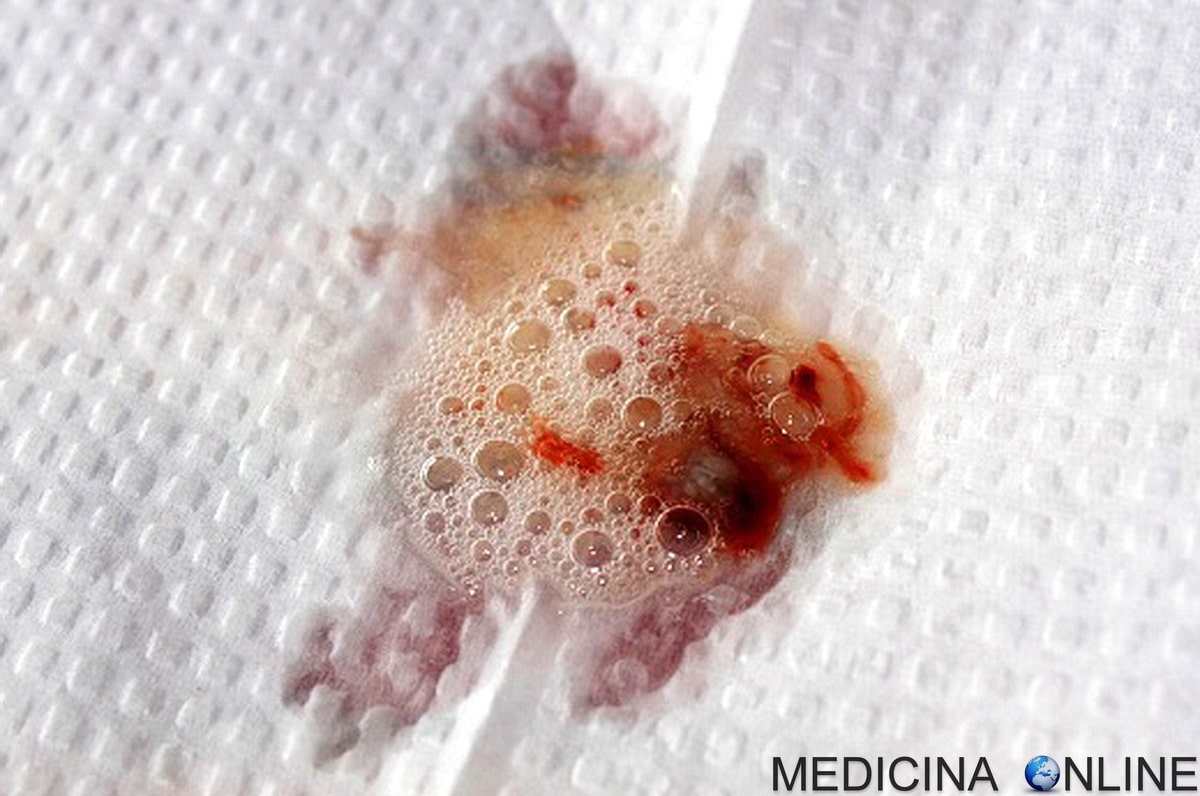
Кровь при кашле может появиться и из-за обычной ОРВИ, и из-за смертельно опасного заболевания.
Этот симптом — из тех, которые не стоит игнорировать.
Если, прикрыв рот рукой при кашле, вы обнаружили на ладони кровь, и тем более если такие эпизоды повторяются, консультация с врачом обязательна!
А в некоторых случаях медицинская помощь потребуется срочно.
Когда надо немедленно обратиться за помощью
Набирайте 103, 112 или обращайтесь в ближайшее отделение неотложной помощи, если :
- кашель с кровью начался после падения или травмы грудной клетки;
- крови при кашле много — 2 и более чайных ложек;
- кроме мокроты, кровь появилась в стуле или моче;
- кровохарканье (так называется процесс выделения крови с мокротой) сопровождается другими симптомами — болью в груди, сильным головокружением, лихорадкой, одышкой.
Такие признаки говорят о серьёзных нарушениях в верхних дыхательных путях, лёгких или сердечно‑сосудистой системе. Если немедленно не обратиться за помощью, можно умереть.
К счастью, кровохарканье сигнализирует об опасных состояниях далеко не всегда.
Откуда берётся кровь в мокроте
Вот несколько наиболее распространённых причин , из‑за которых могут возникнуть сгустки крови при откашливании.
- Бронхит. Это самая популярная причина кашля с кровью. И она же — одна из наиболее безопасных. Кровохарканье, вызванное бронхитом, не угрожает здоровью и быстро проходит по мере лечения основного заболевания.
- Слишком сильный и затянувшийся кашель, который раздражает горло. Напряжённые попытки прокашляться могут привести к разрыву мелких кровеносных сосудов в слизистой гортани. Это неприятно, но не опасно.
- Воспаления придаточных пазух носа. Гайморит, фронтит способны спровоцировать небольшое кровотечение. Кровь стекает в носоглотку и может стать заметна при откашливании.
- Приём лекарств, разжижающих кровь. К ним относится в том числе популярный аспирин.
- Инородный предмет, попавший в дыхательные пути.
- Пневмония или другие лёгочные инфекции.
- Туберкулёз.
- Хроническая обструктивная болезнь лёгких. Это не одно конкретное заболевание, а обобщающий термин . Его используют в ситуациях, когда по каким‑то причинам ограничивается поступление воздуха в лёгкие и из них.
- Рак лёгких. Он, а также другие опухоли бронхолёгочной системы становятся причиной кровохаркания в 20% случаев.
- Травмы лёгкого или бронхов.
- Тромбоэмболия лёгочных артерий. Так называют повреждение лёгочной ткани, которое происходит из‑за закупорки одной из артерий тромбом.
- Васкулит (воспаление стенок кровеносных сосудов) в лёгких.
- Тяжёлые болезни сердечно‑сосудистой системы. К ним относятся инфаркт миокарда, кардиомиопатии, пороки сердца. При проблемах с сердцем в лёгочных кровеносных сосудах резко повышается давление, что может вызвать разрыв сосудистых стенок.
Что делать, если у вас мокрота с кровью
Если кровь впервые появилась после приступа сильного кашля на фоне простуды, не переживайте. Скорее всего, речь идёт максимум о бронхите или гайморите. Однако навестить терапевта или лора всё-таки стоит: специалист поставит точный диагноз и пропишет необходимые лекарства. Заодно он предложит вам сделать рентген органов грудной клетки, чтобы наверняка убедиться в отсутствии причин для беспокойства.
Если же с простудой вы справились или её не было вовсе, а кровь в мокроте продолжает появляться, придётся пройти дополнительные исследования. Их назначит всё тот же терапевт или отоларинголог — после того, как расспросит вас о самочувствии, образе жизни, вредных привычках (например, курении).
Постарайтесь рассказывать о симптомах максимально подробно. Это важно для постановки предварительного диагноза. Например, если у вас, кроме кровохарканья, появилась одышка, специалист заподозрит сердечно‑сосудистые проблемы — ту же сердечную недостаточность или стеноз митрального клапана. Если вы отметили, что у вас в последнее время снизился вес, речь может идти о туберкулёзе или опухолях бронхолёгочной системы.
Чтобы подтвердить или опровергнуть тот или иной предварительный диагноз, врач даст вам направление на одно из исследований :
- Компьютерную томографию (КТ) грудной клетки. В рамках этого анализа медик увидит, в каком состоянии находятся органы дыхательной системы и сердце.
- Бронхоскопию. Врач пропустит бронхоскоп (тонкую гибкую трубку с камерой на конце) через нос или рот в дыхательные пути, чтобы обнаружить кровоточащие участки.
- Клинический анализ крови. Прежде всего он нужен для определения количества белых и красных кровяных телец в вашей крови — они являются маркерами всевозможных воспалений. Кроме того, врача заинтересует уровень тромбоцитов — частиц, которые говорят о том, как быстро кровь сворачивается при повреждениях сосудов, то есть с какой скоростью образуются тромбы.
- Общий анализ мочи.
- Посев мокроты. Этот анализ позволяет обнаружить в мокроте инфекционные микроорганизмы.
- Лёгочную ангиографию. Это тест для оценки кровотока в лёгких.
- Пульсоксиметрию. Вам наденут на палец зонд, который измерит уровень кислорода в крови.
Как только медик определит наиболее вероятную причину кровохарканья, вам назначат лечение. Каким оно будет, зависит от основного заболевания. Например, при пневмонии или туберкулёзе помогут антибиотики. Если кровотечение вызвано воспалением, вам пропишут препараты‑стероиды. Если речь об опухоли, могут потребоваться химиотерапия или хирургическое вмешательство.
Источник
Общая информация
Кровь в мокроте (или кровохарканье, гемоптизис) — это симптом, который может быть вызван многими заболеваниями. Фактически, мокрота со следами крови может поступать из трахеи, бронхов, легких или любой другой части дыхательной системы.
Наиболее частыми патологиями вызывающими кровохарканье являются бронхит, бронхоэктазия, хроническая обструктивная болезнь легких и инфекционные заболевания дыхательных путей. Тем не менее, кровь в мокроте также может быть следствием рака легких, болезней сердца, сосудистых поражений и травм грудной клетки.
После выявления основной проблемы гемоптизис можно вылечить, выбрав один из доступных вариантов лечения. Опасность симптома обусловлена количеством крови, обнаруженной в мокроте, и продолжительностью кровохарканья.
Помните! Гемоптизис проявляется кровью в мокроте при отхаркивании.
Что такое гемоптизис?
Гемоптизис (т.е. кровь в мокроте) — это симптом различной степени, который может варьироваться от появления в слизи простых следов или прожилок крови (минимальное количество) до более выраженных признаков, таких как отхаркивание мелких нитей или сгустков крови.
Эти кровопотери, светло-красные или темно-красные, обусловлены поражением органов дыхания, в частности легких, трахеи или бронхов.
Кровохарканье может быть случайным или рецидивирующим: в любом случае им никогда не следует пренебрегать и его следует отличать от кровохарканья, то есть выделения заметных количеств ярко-красной крови из дыхательных путей, без присутствия слизи.
Причины
Наличие крови в мокроте может быть вызван многими патологиями.
Кровь может поступать из трахеобронхиального дерева и/или из легочной паренхимы. Наиболее часто ответственными патологиями являются бронхоэктазия, хроническая обструктивная болезнь легких, опухоли и инфекционные заболевания.
Респираторные расстройства

Одной из наиболее распространенных причин появления крови в мокроте являются респираторные инфекции (например, пневмония и бронхит) вирусного, бактериального, грибкового и паразитарного происхождения. Фактически, эти состояния вызывают локальную травму на уровне слизистой оболочки дыхательных путей, поэтому мокрота кажется окрашенной следами крови. В большинстве случаев, когда инфекция проходит, симптомы исчезают.
Хронический бронхит.
Кровь в мокроте является одним из наиболее распространенных симптомов хронического бронхита. Это воспаление характеризуется продуктивным кашлем, который длится не менее 3 месяцев и может сопровождаться одышкой, бочкообразной грудной клеткой, цианозом и пальцами Гиппократа.
Рецидивирующие и хронические воспалительные процессы могут предрасполагать к развитию бронхоэктазы, аномальных очаговых или длительных расширений дыхательных путей, с накоплением слизи.
Это патологическое явление часто связано с муковисцидозом. В этом контексте кровь в мокроте может быть индикатором повреждения стенок бронхов: дыхательные пути заметно расширяются, что приводит к потенциальному разрыву соседней артерии; поэтому, помимо хронического кашля и мокроты, пациенты, которые страдают от него, могут иногда отхаркиваться кровью.
Возможными причинами гемоптизиса также являются первичные (доброкачественные и злокачественные) или метастатические опухоли легких (такие как почечно-клеточные рак, рак толстой кишки и рак молочной железы).
Помните! Кровь в мокроте может быть одним из ранних признаков рака легких.
Кровь в мокроте может также возникнуть в случае:
- хронической обструктивной болезни легких (ХОБЛ);
- отёка легких;
- эмболии с инфарктом легкого;
- туберкулеза легких;
- эмфиземы легких;
- воспаление кровеносных сосудов в легких (васкулит).
Кровь в мокроте при отхаркивании также может быть вызвано вдыханием инородных тел (особенно у детей), тяжелой травмой или повреждением легких и разрывом легочной артерии.
Другие заболевания
Кровь в мокроте также может быть вызвана патологическими состояниями в соседних органах, которые не имеют прямого отношения к дыхательной системе, включая:
- застойная сердечная недостаточность;
- воспалительные поражения глотки;
- опухоль гортани;
- рак щитовидной железы;
- различные виды инфекций (бронхолегочный аспергиллез, эбола и др.);
- системная красная волчанка;
- артериовенозные мальформации;
- митральный стеноз;
- синдром Гудпасчера;
- перелом ребра;
- коллагеновые болезни (коллагенозы);
- заболевания связанные с нарушением коагуляции (процессом свёртывания крови).
Иногда причины крови в мокроте ятрогенные и могут возникать в результате приёма антикоагулянтных или тромболитических препаратов, катетеризации сердца, интубации дыхательных путей, хирургическом вмешательстве, лучевой терапии, бронхоскопии и других методах диагностики.
Симптомы и осложнения

Кровь в мокроте обычно обнаруживается после кашля. В зависимости от вызывающей причины кровохарканье может проявляться как спорадический симптом (связанный с одним эпизодом) или рецидивирующий (проявляется до устранения основной патологии).
Основные симптомы и признаки
- В зависимости от пораженного органа и тяжести поражения, гемоптизис может варьироваться от выделения слюны со следами крови до выделения крови, смешанной с мокротой.
- В зависимости от количества выделяемой крови мокрота может иметь ярко-красный, розовый или коричневый цвет, похожий на ржавчину. Обычно, чем интенсивнее пигментация гемоптизиса, тем серьезнее проблема, лежащая в основе этого проявления.
- В некоторых случаях кровь в мокроте пенистая, так как смешивается с воздухом.
Возможные сопутствующие симптомы
Когда проблема имеет определенную серьезность, кровь в мокроте может сопровождаться другими симптомами, такими как:
- лихорадка;
- затрудненное дыхание и воздушный голод (одышка);
- обильные ночные поты;
- учащение пульса (тахикардия);
- потеря веса;
- общее недомогание;
- мокрота с неприятным и гнойным запахом;
- учащенное, поверхностное дыхания (тахипноэ);
- затрудненное дыхание в положении лежа (ортопноэ).
Предупреждающие знаки, на которые следует обратить внимание:
- постоянный кашель, при котором выделяется более пары чайных ложек крови, смешанной с мокротой;
- боль в груди;
- кровь в моче и/или фекалиях;
- головокружение.
Диагностика
Исследование содержания крови в мокроте начинается с установления истинной причины кровотечения. Кроме того, необходимо дифференцировать кровохарканье от кровопотери, которая происходит из полости рта и/или из пищеварительного тракта. Для этого необходима точная история болезни в сочетании с тщательным клиническим обследованием.
Для определения причины и определения места кровотечения основной диагностический тест представлен бронхоскопией. Этот метод обследования позволяет исследовать трахею и бронхи, а также собрать образцы ткани или мокроты, которые впоследствии будут подвергаться микроскопическому анализу.
В этиологических рамках врач может подвергнуть пациента с кровохарканьем тестам визуализации: в дополнение к рентгенографии органов грудной клетки, важная информация предоставляется компьютерной томографией легких (КТ), особенно в отношении расположения и наличия бронхоэктазов.
При диагностической процедуре могут быть полезны другие инструментальные исследования, в том числе:
- эхокардиография, полезное обследование при определении тромбоэмболии легочной артерии, недостаточности левого желудочка и митрального стеноза;
- анализ крови и исследования других параметров крови, включая определение PT или PTT;
- микробиологическая культура и мазок мокроты для анализа наличия инфекционного процесса.
Когда обращаться за медицинской помощью
При наличии крови в мокроте вы должны всегда обращаться к врачу, особенно если она обильна или связана с болью в груди, спутанностью и головокружением.
Если кровохарканье возникло в результате травмы или сильного ушиба грудной клетке, рекомендуется как можно скорее обратиться в отделение неотложной помощи.
Дифференциальный диагноз
При оценке состояния пациента также важно исключить другие источники кровотечений, такие как ротоглотка или желудочно-кишечный тракт.
В частности, кровь в мокроте следует отличать от:
- кровоизлияния из носа в глотку;
- гематемезис (кровь из пищеварительной системы, выделяющаяся при рвоте);
- раздражение горла, связанное с сильным кашлем (обычно количество крови, выделяемое слюной или слизью, минимально).
Лечение
Что касается лечения, варианты варьируются в зависимости от причины крови в мокроте.
Возможные вмешательства включают:
- Применение местных сосудосуживающих средств, таких как адреналин или васопрессин;
- Лазерная фотокоагуляция при бронхоскопии;
- Эмболизация пр ангиографии бронхиальных артерий;
- Выборочная интубация для подавления кровотечения в легких, где оно происходит.
Хирургическое вмешательство является последним инструментом выбора, устраняющие крови в мокроте. Сюда могут входить лобэктомия или пневмонэктомия.
Источник
Cодержание темы “Хроническая обструктивная болезнь легких ( ХОБЛ ) : этиология ( причины ), патофизиология, диагностика, лечение хронического бронхита.”:
-Хроническая обструктивная болезнь легких ( ХОБЛ ) : определение, эпидемиология ( распространенность ).
-Классификация ХОБЛ.
-Этиология ( причины ) ХОБЛ.
-Патогенез ( развитие ) ХОБЛ.
-Клиническая картина ( признаки ) ХОБЛ.
-Осложнения ХОБЛ. Диагностика ХОБЛ.
-Лечение ХОБЛ.
-Лечение ХОБЛ при стабильном состоянии.
-Лечение обострения ХОБЛ.
-Прогноз при ХОБЛ. Профилактика ХОБЛ.
Клиническая картина ( признаки ) ХОБЛ.

На I этапе диагностического поиска вьивляют основные симптомы ХОБЛ: хронический кашель, выделение мокроты и/или одышку. Изучая анамнез, большое внимание уделяют выявлению факторов риска развития ХОБЛ (курение и табачный дым, промышленная пыль и химикаты, дым домашних отопительных приборов и гарь от приготовления пищи) в связи с тем, что болезнь начинает развиваться задолго до появления выраженной симптоматики и длительное время протекает без ярких клинических симптомов. По мере развития заболевания ХОБЛ характеризуется выраженностью клинических проявлений и неуклонно прогрессирующим течением.
Выраженность основных симптомов зависит от степени тяжести заболевания и фазы течения – стабильное или обострение. Стабильным считается состояние, когда прогрессирование заболевания можно обнаружить при длительном динамическом наблюдении за больным (6-12 мес), а выраженность симптомов существенно не меняется в течение недель и даже месяцев.
Обострение характеризуется ухудшением состояния больного, проявляющимся нарастанием симптоматики и функциональными расстройствами, возникающими внезапно или постепенно и длящимися не менее 5 дней.
На I этапе диагностического поиска проводится тщательный анализ жалоб, предъявляемых пациентом. В тех случаях, когда пациент недооценивает свое состояние и самостоятельно не предъявляет жалоб, врач при беседе с больным должен активно выявлять наличие кашля и выделение мокроты.
Кашель (необходимо установить частоту его возникновения и интенсивность) является наиболее ранним симптомом, проявляющимся к 40-50 годам жизни. Он отмечается ежедневно или носит характер перемежающегося (чаще наблюдается днем, редко ночью).
Мокрота (необходимо выяснить характер и ее количество), как правило, выделяется в небольшом количестве утром (редко > 50 мл в сутки), имеет слизистый характер. Появление гнойной мокроты и увеличение ее количества – признаки обострения заболевания. Появление крови в мокроте дает основание заподозрить иную причину кашля (рак легких, туберкулез или бронхоэктазы), хотя прожилки крови в мокроте могут появляться у больного ХОБЛ как результат упорного надсадного кашля.
Хронический кашель и избыточная продукция мокроты в большинстве случаев задолго предшествуют вентиляционным расстройствам, приводящим к развитию одышки.
Одышка (необходимо оценить ее выраженность, связь с физической нагрузкой) является кардинальным признаком ХОБЛ и служит тем поводом, по которому основная масса больных обращается к врачу, так как она – основной фактор, ограничивающий их физическую активность. Довольно часто диагноз ХОБЛ устанавливается именно на этой стадии заболевания. Одышка, ощущаемая при физической нагрузке, возникает в среднем на 10 лет позже кашля.
Крайне редко дебют заболевания может начинаться с одышки. Это бывает при наличии эмфиземы, которая развивается в тех ситуациях, когда человек контактирует на производстве с мелкодисперсными (менее 5 мкм) поллютантами, а также при наследственном дефиците ос,-ан-титрипсина, приводящем к раннему развитию панлобулярной эмфиземы.
Учебное видео методики аускультации легких и звуков выслушиваемых при ней

По мере снижения легочной функции одышка становится все более выраженной и может варьировать в очень широких пределах: от ощущения нехватки воздуха при привычных физических нагрузках до тяжелой дыха тельной недостаточности. Одышку пациенты описывают по-разному: “нарастание усилий при дыхании”, “тяжесть”, “воздушное голодание”, “затрудненное дыхание”. Одышка при ХОБЛ характеризуется прогрессированием (постоянное нарастание), постоянством (каждый день), усилением при физической нагрузке и при респираторных инфекциях.
Кроме того, больного могут беспокоить утренняя головная боль, сонливость днем и бессонница ночью вследствие гипоксии и гиперкапнии, развивающихся на поздних стадиях заболевания.
При сборе анамнеза уделяется внимание изучению факторов, провоцирующих обострение заболевания (бронхолегочная инфекция, повышенное воздействие экзогенных повреждающих факторов, неадекватная физическая нагрузка и др.), частоте обострений и госпитализаций по поводу ХОБЛ. По мере прогрессирования заболевания промежутки между обострениями становятся короче, а при нарастании тяжести приобретают практически персистирующий характер.
Уточняется наличие сопутствующих заболеваний (патология сердечно-сосудистой системы, желудочно-кишечного тракта), встречающихся более чем у 90 % больных ХОБЛ и оказывающих влияние на тяжесть ХОБЛ и характер комплексной медикаментозной терапии. Выясняются эффективность и переносимость ранее назначавшейся терапии, регулярность ее выполнения пациентом.
На II этапе диагностического поиска наибольшую информацию можно получить на стадии развернутых клинических проявлений заболевания и развития осложнений. На ранних стадиях заболевания клинические симптомы могут отсутствовать. Патологические симптомы, которые могут выявляться по мере прогрессирования болезни, зависят от степени выраженности бронхиальной обструкции, эмфиземы и тяжести легочной гиперинфляции (перерастяжение легких), наличия таких осложнений, как дыхательная недостаточность и хроническое легочное сердце.
Осматривая пациента, оценивают его внешний вид, поведение, реакцию дыхательной системы на разговор, движение по кабинету. Губы собраны “трубочкой”, вынужденное положение тела свидетельствует о тяжело протекающей ХОБЛ. Оценивается окраска кожных покровов: центральный серый цианоз обычно служит проявлением гипоксемии; выявляемый в это же время акроцианоз обычно является следствием сердечной недостаточности.
Осматривая грудную клетку, обращают внимание на ее форму – деформированная, “бочкообразная”, малоподвижная при дыхании, парадоксальное втягивание (западение) нижних межреберных промежутков на вдохе (признак Хувера) и участие в акте дыхания вспомогательной мускулатуры грудной клетки, брюшного пресса, значительное расширение грудной клетки в нижних отделах – все это признаки тяжело протекающей ХОБЛ. При перкуссии грудной клетки определяются коробочный перкуторный звук и опущенные нижние границы легких (признаки эмфиземы). Аускультативная картина легких зависит от преобладания эмфиземы или бронхиальной обструкции.
Так, при эмфиземе дыхание ослабленное везикулярное, а у больных с выраженной бронхиальной обструкцией, как правило, жесткое, а главным аускультативным симптомом являются сухие, преимущественно свистящие хрипы, усиливающиеся при форсированном выдохе, имитации кашля, в положении лежа на спине.
При необратимой бронхиальной обструкции преобладают признаки дыхательной недостаточности, нарастает легочная гипертензия, формируется хроническое легочное сердце. Выявить признаки компенсированного легочного сердца при физикальном обследовании затруднительно, тоны сердца прослушиваются с трудом, но возможно выявление акцента II тона над легочной артерией. Можно выявить пульсацию в эпигастральной области за счет правого желудочка. По мере прогрессирования заболевания определяется диффузный цианоз.
В дальнейшем формируется декомпенсированное легочное сердце: увеличивается печень, появляются пастозность, а затем отечность голеней и стоп.
У пациентов со среднетяжелым и тяжелым течением заболевания выделяют две клинические формы ХОБЛ – эмфизематозную (панацинарная эмфизема, “розовые пыхтелыцики”) и бронхитическую (центроацинарная эмфизема, “синие одутловатики”). Основные их различия приведены в табл. 5. Однако на практике чаще всего встречается смешанная форма заболевания. Чувствительность физикальных (объективных) методов обследования пациентов при диагностике ХОБЛ и определении степени ее тяжести невелика. Они дают ориентиры для дальнейшего направления диагностического исследования с применением инструментальных и лабораторных методов.
III этап диагностического поиска является определяющим этапом в постановке диагноза ХОБЛ.
Клиническая характеристика ХОБЛ при среднетяжелом и тяжелом течении
| Симптомы | Бронхитическая форма | Эмфизематозная форма |
| Соотношение основных симптомов Обструкция бронхов Гиперинфляция легких Цвет кожи и видимых слизистых оболочек Кашель Изменения на рентгенограмме Легочное сердце Полицитемия, эритроцитоз Кахексия Масса тела больного Функциональные нарушения Нарушения газообмена Смерть | Кашель > одышки Выражена Слабо выражена Диффузный синий С гиперсекрецией мокроты Диффузный пневмосклероз В среднем и пожилом возрасте; более ранняя декомпенсация Часто выражена, вязкость крови повышена Нехарактерна Тучные больные Признаки прогрессирующей ДН и ЗСН РаО245 В среднем возрасте | Одышка > кашля Выражена Сильно выражена Розово-серый Малопродуктивный Эмфизема легких В пожилом возрасте, более поздняя декомпенсация Нехарактерны Часто имеется Снижение Уменьшение DLCO. Преобладание ДН РаО2<60, РаС02<45 В пожилом возрасте |
Исследование ФВД служит важнейшим методом в диагностике ХОБЛ и дифференциации от ХБ. Ее выполнение необходимо всем пациентам с хроническим кашлем и продукцией мокроты, наличием в анамнезе факторов риска даже при отсутствии одышки с целью выявления ХОБЛ на ранних этапах развития заболевания. Это исследование проводится не только для постановки диагноза, но и для определения степени тяжести заболевания, подбора индивидуальной терапии, оценки ее эффективности, уточнения прогноза течения заболевания и при экспертизе трудоспособности.
При ХОБЛ определение ПСВ является методом контроля в период обострения заболевания.
Бронходилатационный тест проводится при первичном обследовании, а также при динамическом наблюдении. Тест проводится с короткодействующими ингаляционными бронхолитиками: (32-агонистами и М-холинолитиками. После назначения этих препаратов оценивается изменение величины ОФВ,. Бронхиальная обструкция считается обратимой, если прирост ОФВ, > 15 % от должного.
Рентгенологическое исследование органов грудной клетки. При легкой степени ХОБЛ существенные рентгенологические изменения, как правило, не обнаруживаются.
Первичное рентгенологическое обследование органов грудной клетки помогает исключить другие заболевания (рак легких, туберкулез и др.), сопровождающиеся аналогичными с ХОБЛ клиническими симптомами. При установленном диагнозе ХОБЛ в период обострения заболевания рентгенография органов грудной клетки позволяет исключить пневмонию, спонтанный пневмоторакс, плевральный выпот и др.
При развитии легочного сердца выявляются “выбухание” ствола легочной артерии на левом контуре тени сердца, расширение прикорневых артерий с последующим конусообразным их сужением и уменьшением диаметра периферических разветвлений. Рентгенография органов грудной клетки помогает выявить эмфизему, однако более уточненную ее характеристику может дать только компьютерная томография, особенно высокого разрешения, которая имеет более высокую чувствительность и специфичность для диагностики эмфиземы.
Компьютерная томография может идентифицировать специфический анатомический тип эмфиземы (панацинарный, центриацинарный или парасептальный) и выявить ее в тех случаях, когда при обычном рентгенологическом обследовании она не выявляется.
При бронхитическом варианте ХОБЛ благодаря компьютерной томографии можно диагностировать бронхоэктазы и четко установить их локализацию.
Бронхоскопия позволяет оценить состояние слизистой оболочки бронхов, а также помогает в дифференциальной диагностике ХОБЛ с другими бронхообструктивными заболеваниями, в первую очередь – с раком бронхов.
Электрокардиография обнаруживает признаки гипертрофии правых отделов сердца, выявляет нарушения ритма и проводимости; при появлении иных изменений позволяет выявить кардиальный генез респираторной симптоматики.
Особое место в диагностических исследованиях у больных с ХОБЛ отводится пробе с физической нагрузкой. Она проводится в следующих случаях: когда выраженность одышки не соответствует снижению значений ОФВ,, для контроля за эффективностью проводимой терапии и для отбора больных на реабилитационные программы.
Предпочтение отдается выполнению теста с шестиминутной ходьбой. Этот метод является наиболее простым средством для индивидуального наблюдения и мониторирования течения заболевания и может быть выполнен в условиях амбулаторной практики.
Лабораторные исследования помогают оценить активность воспалительного процесса и уточнить степень дыхательной недостаточности.
В клиническом анализе крови при обострении заболевания обычно выявляют нейтрофильный лейкоцитоз с палочкоядерным сдвигом и увеличение c развитием гипоксемии формируется полицитемический синдром: повышается число эритроцитов, растет уровень Hb, снижается СОЭ, повышается гематокрит > 47 % у женщин и > 52 % у мужчин.Обнаруженная анемия может быть причиной одышки на ранних стадиях ХОБЛ или фактором, усиливающим ее на более поздних стадиях заболевания. У больных с дефицитом 0ц -антитрипсина обнаруживается отсутствие – глобулинового пика при электрофорезе белков сыворотки крови.
Исследование мокроты (цитологический анализ) дает информацию о характере воспалительного процесса и его выраженности, а также позволяет выявить атипичные клетки (учитывая пожилой возраст большинства больных ХОБЛ, всегда должна быть онкологическая настороженность). Окраска по Граму дает возможность для ориентировочного выявления групповой принадлежности (грамположительной, грамотрицательной) возбудителя.
Более детальную информацию о характере возбудителя получают по результатам посева мокроты.
Пульсоксиметрия позволяет измерить и мониторировать насыщение крови кислородом (Sa02), однако дает возможность регистрировать лишь уровень оксигенации и не позволяет следить за изменениями РаСО2.
Если показатель SaО2 составляет менее 94 %, необходимо исследование газов крови. Оно проводится пациентам при нарастании одышки, снижении значений ОФВ, менее 50 % от должного или появлении клинических признаков дыхательной недостаточности или недостаточности правых отделов сердца.
РаО2 < 8 кПа (60 мм рт. ст.) или Sat02 менее 90 % в сочетании (или без) РаС02 > 6 кПа (45 мм рт. ст.) является объективным критерием дыхательной недостаточности.
Учебное видео – классификации ХОБЛ (ХОЗЛ) и дыхательной недостаточности

-Читать далее>>>>
Источник
