Характер кашля при эмпиеме плевры
Дата публикации: 25 февраля 2015.
Гнойное торакальное отделение
Врач торакальный хирург
Куптель М.А.
Эмпиема плевры – это ограниченное или диффузное воспаление висцеральной и париетальной плевры, протекающее с накоплением гноя в плевральной полости и сопровождающееся признаками гнойной интоксикации и дыхательной недостаточности.
В последние годы отмечается рост числа больных с гнойными деструктивными процессами в легких, течение которых нередко осложняется эмпиемой плевры.
Причины развития и патогенез.
Почти у 90 % больных эмпиема плевры возникает в связи с воспалительными процессами в легких (на фоне острой пневмонии 4%, абсцесса легкого — 9-11%, при гангрене легкого — 80-95%), как следствие ранений и травм органов грудной клетки — 6-12%, основной причиной при этом является неликвидированный посттравматический плеврит и гемоторакс. Послеоперационные эмпиемы плевры составляют в структуре причины от 2 до 28%, наиболее часто возникают после пневмонэктомии. Грамотрицательная флора встречается в 20-30% случаев. Грамположительная флора высевается в 30-40%. В 20-30% флора является смешанной. В 5-20% случаев экссудат оказывается стерильным.
Согласно современным представлениям о патогенезе, происходит прорыв в плевральную полость одного или нескольких субплеврально расположенных абсцессов легкого, развивается эмпиема с деструкцией легочной ткани. Если в полость плевры прорывается внутрилегочной гнойник, сообщающийся с бронхами, возникает пиопневмоторакс, поддерживаемый образующимися при этом бронхоплевральными свищами. Реже инфекция проникает в плевральную полость лимфогенным или гематогенным путями. В этом случае нагноение плеврального выпота может не сопровождаться появлением очагов распада в легочной паренхиме. Иногда течение эмпиемы имеет торпидный характер. Воспаление постепенно прогрессирует, разрушает ткани грудной стенки. При этом гнойный экссудат может прорваться в бронх или разрушить ткани грудной клетки и выйти за пределы плевральной полости. В последнем случае образуются гнойники между мышцами грудной клетки, под кожей, которые могут выходить через кожные покровы наружу.
В формировании эмпиемы плевры принято различать 3 стадии, которые переходят одна в другую:
Стадия I (серозная) — на фоне воспаления листков плевры в ее полости появляется экссудат серозного характера.
Стадия II (гнойно-фибринозная) — происходит проникновение микроорганизмов в плевральный экссудат и его инфицирование. Экссудат мутнеет и быстро приобретает гнойный характер. На поверхности париетальной и висцеральной плевры образуются фибринозные пленки, между листками плевры возникают сращения — спайки, что способствует ограничению распространения гнойного экссудата по полости плевры и возникновению внутриплевральных осумкований. С увеличением количества фибрина, гнойный экссудат становится густым и самостоятельно рассосаться не может.
Стадия III (фиброзной организации) — формируются плотные шварты, покрывающие легкое, в результате чего последнее коллабируется и перестает функционировать, подвергаясь фибринозным изменениям.
По анатомо-морфологической картине эмпиемы плевры подразделяют на острые и хронические. Общепринято считать эмпиему острой от начала заболевания до 8-12 недели; если заболевание протекает более 12 недель, то считается, что воспалительный процесс в плевре переходит в хроническую форму.
По распространенности процесса в плевральной полости эмпиемы делятся на: свободные эмпиемы (тотальные, субтотальные, малые) и ограниченные (осумкованные вследствие образования шварт).
Клиническая картин.
Клинические проявления эмпиемы плевры многообразны. Все формы острой эмпиемы плевры имеют общие симптомы: кашель, одышка, боли в груди, усиливающиеся при дыхании, повышение температуры тела, а также признаки интоксикации организма. При закрытой эмпиеме кашель сопровождается выделением небольшого количества мокроты. Длительные и частые приступы кашля с отделением значительного количества мокроты, как правило, свидетельствуют о наличии бронхоплеврального свища. Из-за резкой боли и одышки больные не могут лежать и принимают вынужденное положение полусидя, что чаще характерно для тотальной и субтотальной эмпиемы. При отграниченных (осумкованных) и малых эмпиемах болевой синдром выражен слабее. Не принимая вынужденное положение, больные чаще лежат на пораженной стороне грудной клетки, что ограничивает ее дыхательные экскурсии, а вместе с этим уменьшает боль. При исследовании грудной клетки отмечают отставание пораженной половины при дыхании. Скопление большого количества гноя приводит к сдавлению здорового легкого. При пиопневмотораксе выявляют тупой перкуторный звук над участком с верхней горизонтальной границей, соответствующей скоплению гноя, и тимпанический звук над участком скопления воздуха. При аускультации определяют ослабление или почти полное отсутствие дыхательных шумов в зоне скопления экссудата. При наличии бронхоплеврального свища отмечают усиленное бронхиальное дыхание (амфорическое), обусловленное резонансом, который создается в большой полости при прохождении воздуха через бронхиальный свищ. При этом у больного появляется обильная гнойная мокрота с неприятным запахом. Клиника эмпиемы плевры при прогрессировании процесса укладывается в картину тяжелого синдрома системной воспалительной реакции на наличие гнойно-воспалительного очага, которая при несвоевременных лечебных мероприятиях может дать начало развитию сепсиса и полиорганной недостаточности.
Диагностика острой эмпиемы плевр.
Лабораторные показатели: изменения в общеклинических показателях крови и мочи при острой эмпиеме плевры обычно такие же, как и при других тяжелых гнойных процессах. В общем анализе крови отмечается высокий лейкоцитоз (выше 10×109/л), резкий сдвиг лейкоцитарной формулы влево, увеличение СОЭ. Нередко наблюдается анемия. Содержание белка в плазме уменьшается, главным образом за счет альбумина. В моче обнаруживают альбуминурию, наличие зернистых и гиалиновых цилиндров.
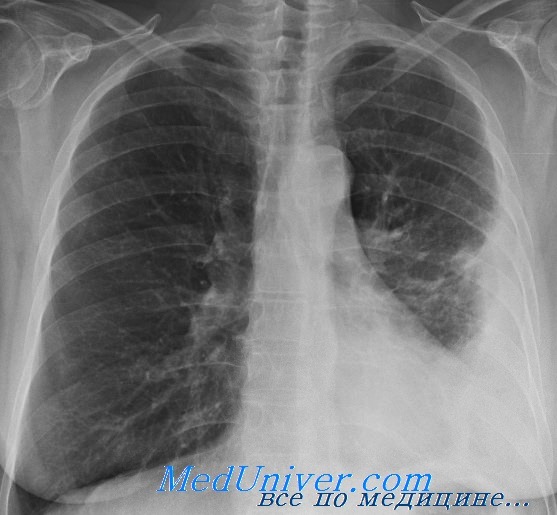
Рентгенологическая диагностика: важнейшую роль в диагностике эмпиемы плевры играет рентгенологическое исследование. Посредством этого метода можно получить представление о локализации, распространенности и количественной характеристике процесса в полости плевры. В настоящее время с появлением современных компьютерных технологий диагностика стала наиболее точной, своевременной и достоверной. Экссудат при эмпиеме плевры определяется в виде затемнения с дугообразной (косой) верхней границей. Большое скопление гноя дает интенсивное гомогенное затемнение соответствующей половины грудной клетки, при этом средостение смещается в здоровую сторону, диафрагма оттесняется книзу и купол ее не дифференцируется. При ограниченных эмпиемах тень может быть различной формы (треугольная, полушаровидная и т.д.). При наличии бронхоплеврального свища в плевральной полости можно увидеть скопление воздуха. Верхняя граница выпота при этом становится хорошо различимой в виде горизонтального уровня. В ряде случаев для диагностики эмпиемы плевры применяется рентгенографическое исследование с контрастированием — бронхография и фистулография (при наличии наружного свища). Большую роль в значении диагностики плевритов играет спиральная компьютерная томография (СКТ), которая является эффективным методом изучения плевры и плевральной полости. Применение СКТ позволяет детально оценить осумкованные выпоты, утолщение плевральных листков, очаговые образования в плевре.
Ультразвуковое исследование (УЗИ): ультразвуковой метод диагностики обладает высокой разрешающей способностью, возможностью исследования в реальном масштабе времени, что является незаменимым в выявлении минимального количества жидкости (до 10-20 мл), а также изменений плевры и плевральной полости.
Плевральная пункция: обязательной при исследовании больных эмпиемой плевры является лечебно-диагностическая плевральная пункция. При помощи пункции определяют характер экссудата и проводят бактериологическое исследование, выявляя микробный спектр флоры, а также чувствительность к антибиотикам. Пункцию проводят под местной анестезией. Наиболее оптимально проводить пункцию под УЗИ контролем. Полученную жидкость обязательно отправляют на микроскопию и биохимический анализ.
Лечение.
Лечение эмпием плевры представляет собой сложную, многогранную проблему. Консервативное лечение острой эмпиемы плевры включает в себя адекватное опорожнение гнойных полостей и их санация, стерилизация и облитерация полости эмпиемы с последующим расправлением легкого, антимикробная терапия с учетом чувствительности микрофлоры к противомикробным препаратам, меры направленные на восстановление и поддержание общего состоянии, стимуляция реактивности иммунитета, коррекция гомеостаза. Лечение начинается с аспирации содержимого полости эмпиемы. Пункция полости эмпиемы – одновременно лечебный и диагностический метод (выполняется эвакуация содержимого полости эмпиемы, санация путем промывания и введения противомикробных препаратов, выявления герметизма легочной ткани, клинико-лабораторного, бактериологического и цитологического исследования экссудата). После удаления гноя, проводится промывание полости эмпиемы антисептическими растворами, процедура завершается введением в полость антибиотиков с учетом чувствительности микрофлоры. Пункции выполняются ежедневно или через день. Плевральная полость считается санированной, в том случае, когда количество лейкоцитов не превышает 20-25 в поле зрения при 3-4 исследованиях промывных вод. Применение пункции, как самостоятельного метода для лечения эмпиемы плевры, целесообразно у больных с ограниченной эмпиемой. Отсутствие лечебного эффекта от плевральных пункций является прямым показанием для закрытого дренирования плевральной полости. Дренирование является наиболее распространенным методом лечения эмпиемы плевры (дает эффективную аспирацию гноя не только из полости эмпиемы, но и из сообщающихся с ней очагов деструкции легкого). Преимущество закрытого дренирования плевральной полости над пункцией заключается в постоянной эффективной эвакуации гноя, промывании полости эмпиемы растворами антисептиков. При тотальной эмпиеме плевры нередко возникает необходимость в установлении 2 или даже 3 дренажей. Последнее время ведется разработка новых мини инвазивных методов лечения. Одним из них является лечебно-диагностическая торакоскопия – под общей анестезией, через межреберные промежутки в полость эмпиемы вводят торакоскоп, аспирируется содержимое, плевральная полость осматривается с помощью оптической системы (определяется размер полости, состояние висцеральной и париетальной плевры, легочной ткани, наличие бронхоплевральных свищей, выполняется биопсия, удаляется некротические и фибринозные массы). Промывается полость эмпиемы раствором антисептика, устанавливается дренаж. Расширяются возможности лечебной торакоскопии с использованием ультразвуковых методов санации – проводится ультразвуковая обработка всех отделов полости, под визуальным контролем. Длиться обработка около 10 минут. Основная причина, поддерживающая наличие полости эмпиемы – бронхоплевральное сообщение. Для ликвидации бронхоплеврального свища используются различные методики обтурации свищевого бронха.
Консервативное лечение на одном из этапов может себя исчерпать и дает основания для выполнения оперативного лечения, в связи с чем возможно применение различных методик оперативного вмешательства. Показания к оперативному лечению: тотальная эмпиема, эмпиема остаточной полости с бронхоплевральным свищем, выраженный коллапс легкого, нарастающие признаки плеврогенного цирроза легкого со снижением его функции, отсутствие успеха в лечении эмпиемы более 2 месяцев. Восстановительные и резекционно-восстановительные операции включают в себя: декортикация легкого, плевроэктомия с декортикацией и плевроэктомия с резекцией легкого, при этом происходит освобождение легкого от рубцовых наложений, что способствует лучшему его расправлению.
Анализ результатов лечения эмпиемы плевры свидетельствует о необходимости дальнейшего совершенствования методов лечения на наиболее ранних этапах оказания помощи этим больным. Более интенсивное консервативное лечение с индивидуальным подходом для применения специальных инструментальных методов; более широкого внедрение ранних малоинвазивных радикальных оперативных вмешательств при эмпиеме плевры; совершенствование отсроченных операционных вмешательств с применением новых технологий; систематическая и последовательная реабилитация.
Таким образом, хочется сказать, что лечение эмпием плевры – сложное и длительное и, несмотря на применение самых современных лекарственных препаратов и эффективных хирургических вмешательств, не всегда бывает успешным. Профилактика эмпием связана с проведением широких мероприятий, направленных на пропаганду здорового образа жизни, борьбу с гриппом, алкоголизмом, наркоманией, улучшение условий труда и жизни, соблюдение правил личной гигиены, раннюю диагностику и адекватное лечение больных с пневмонией.
Источник
Эмпиема плевры. Причина и диагностика эмпиемы плеврыЭмпиема плевры (гнойный плеврит) — это гнойное воспаление висцерального и париетального листков плевры со скоплением гнойного экссудата в плевральной полости. В зависимости от характера возбудителя эмпиема плевры может быть неспсцифической — стафилококковой, стрептококковой, смешанной и др. и специфической — туберкулезной. Различают первичную н вторичную эмпиемы плевры. Первичная эмпиема возникает в случае проникающего ранения грудной клетки. Вторичная эмпиема развивается в результате перехода гнойного процесса с легкого, грудной стенки, перикарда, средостения, поддиафрагмального пространства. При этом первичным заболеванием обычно являются: пневмония, абсцесс, каверна или нагноившаяся киста в лег ком, распадающаяся опухоль, остеомиелит ребер, перикардит, медиастинит. Реже эмпиема плевры возникает метастатическим путем (гематогенным и лимфогенным) при ангине, остром аппендиците, гематогенном остеомиелите, а также при сепсисе. В клинической практике наиболее часто наблюдаются эмпиемы плевры при пневмонии (парапневмонические), после пневмонии (метапневмонические) и эмпиемы при абсцессах легкого в результате их прорыва в полость плевры или проникновения инфекции лимфогенным путем. Туберкулезная эмпиема является осложнением туберкулеза легких. Переход туберкулезного процесса на плевру возможен контактным, лимфогенным и гематогенным путем. При наличии субплевралыю расположенных каверн или казеозных очагов эмпиема может возникнуть при прорыве каверны или казеозного очага в плевральную полость. Эмпиема плевры является также одним из наиболее тяжелых осложнений различных внутригрудных операций, в первую очередь на легких и пищеводе. По клиническому течению эмпиемы плевры принято подразделять на острые н хронические. Острые эмпиемы развиваются в течение 2—3 мес. При более длительном течении эмпиемы называют хроническими. В случаях острой эмпиемы плевральные листки гиперемированы, инфильтрированы, отечны, мезотелиальный покров исчезает. В полости плевры скапливается гнойный экссудат, на плевре появляются отложения фибрина. В местах соприкосновения париетальной и висцеральной плевры начинают развиваться спайки.
При затянувшемся течении эмпиемы (более 2 мес) в плевре и в толще фибринозных наложений появляются волокна соединительной ткани. Наружные слон висцеральной плевры постепенно уплотняются, становится толще. Затем уплотняется и внутренний слой висцеральной плевры. Образуется панцирь, покрывающий легкое и препятствующий его расправлению. Этот панцирь бывает белесоватого цвети, иногда содержит включения извести. Со стороны полости плевры он обычно покрыт фибрином. Процесс фиброза имеет тенденцию далее распространяться в сторону легкого по междольковым перегородкам, но ходу сосудов и бронхов. Постепенно может развиться так называемый плеврогенный цирроз легкого, степень которого во многом зависит от распространенности, характера и длительности эмпиемы. Аналогичные изменения париетальной плевры вызывают ее утолщение, которое в 2—3 раза превышает утолщение висцеральной плевры. В межреберных мышцах происходят дистрофические и некробиотические изменения. При длительном течении эмпиемы межреберные промежутки суживаются, соответствующая половина грудной стенки постепенно западает. Толщина плевры при хронической эмпиеме неодинакова в различных участках. Самая большая толщина (2—3 см) отмечается в области перехода висцеральной плевры в париетальную и в диафрагмальпых синусах. При туберкулезной эмпиеме поверхность плевральных листков в большинстве случаев покрыта казеозными массами. Сочетание анатомических изменений у больных с хронической эмпиемой плевры приводит к своеобразному синдрому в виде фиброзно-измененных, ригидных плевры, легкого, грудной стенки. Наиболее типичным осложнением эмпиемы плевры бывает прорыв гноя через грудную стенку или бронх с образованием плевро-торакального или плевро-бронхналыюго свища. Клинические проявления острой эмпиемы плевры характеризуются болью в боку, одышкой, подъемом температуры до 38— 39°С. Обычно, как и при других острых нагноительных процессах, вечерняя температура выше утренней на 2—3°С. В крови лейкоцитоз достигает 20-109—30-109/л (20 000 -30 000 в 1 мкл), отмечается сдвиг лейкоцитарной формулы влево. СОЭ увеличивается до 40—60 мм/ч. При физикальном исследовании больного обнаруживают ограничение подвижности соответствующей половины грудной клетки во время дыхания, притупление перкуторного звука в зоне расположении экссудата. Дыхательные шумы бывают резко ослабленными или вообще не прослушиваются. Рентгенологически на стороне эмпиемы определяется интенсивное затемнение, средостение смешается в противоположную здоровую сторорону. При пункции плевральной полости получают гнойную жидкость, в которой при бактериологическом исследовании обнаруживают неспецифическую или специфическую микробную флору. В случаях прорыва в плевральную полость абсцесса легкого или туберкулезной каверны состояние больного может резко ухудшиться. Усиливается кашель, увеличивается количество мокроты. При этом откашливается содержимое плевральной полости, в которой над жидкостью скапливается воздух. Перкуторный звук приобретает коробочный оттенок, дыхание остается ослабленным. Рентгенологически верхняя граница экссудата бывает горизонтальной независимо от положения тела больного, над уровнем жидкости определяется воздушная полость — типичная картина пневмоторакса. В зависимости от степени коллапса легкого различают ограниченный, субтотальный и тотальный пиопневмоторакс. Эвакуация гноя из плевральной полости, как правило, улучшает состояние больных п приводит к расправлению легкого. Ликвидируются явления гнойной интоксикации, температура тела и картина крови нормализуются и может наступить полное выздоровление. Однако у ряда больных, главным образом в случаях поздно начатого н недостаточно активного лечения, острая эмпиема плевры переходит и хроническую. В ее поддержании большую роль играют бронхоплевральные снищи, которые препятствуют расправлению легкого и способствуют постоянному дополнительному инфицированию плевральной полости. – Также рекомендуем “Бронхиальный свищ. Лечение эмпиемы плевры” Оглавление темы “Рак легкого. Гнойные заболевания плевральной полости”: |
Источник
