Зеленая мокрота без кашля причины у взрослого

Когда появляется зеленая мокрота при кашле, стоит в незамедлительном порядке обратиться к врачу. Такое явление связывают с инфекционными, воспалительными процессами в организме. В нормальном состоянии мокрота прозрачная, поскольку это слизь. Появление примесей, изменение цвета секрета – все это стоит расценивать как повод для незамедлительного обращения в медицинское учреждение.
О чем говорит цвет мокроты?
Слизь образуется в легких для того, чтобы очистить их от пыли. Секрет соединяется с примесями, которые есть в воздухе и выходит наружу при кашле. Если человек отхаркивает небольшое количество слизи ежедневно, то в этом нет ничего страшного. Таким способом его легкие очищаются.

Но если цвет мокроты меняет оттенок, это стоит расценивать как признак патологических процессов в организме:
- Если мокрота стала зеленой, то в легких скопились болезнетворные микробы, в сочетании с лейкоцитами, которые погибли, пытаясь купировать воспаление, обилие бактерий придает секрету такой оттенок.
- Если меняется цвет и появляются ржавые прожилки, то это свидетельствует о том, что в органах дыхания начались патологические процессы, при которых капилляры не выдерживают нагрузку и лопаются. Если секрет зеленый, с прожилками крови, то виной всему опасная инфекция.
- Серые сгустки появляются, когда трудовая деятельность человека подразумевает длительное пребывание в пыльном помещении.
- Зеленого цвета секрет с прожилками желтого оттенка – свидетельствует о том, что в легких и бронхах начались застойные явления, которые и нарушают их работу. Жёлтые сгустки, прожилки или примеси – это гной.
- Если в секрете обнаружились вкрапления красного цвета, то, скорее всего, это кровь Подобное явление не стоит считать нормальным. Оно наблюдается не только при инфекции дыхательных путей, но и указывает на другие, тяжелые патологии.
Когда оттенок мокроты меняется, при этом изменяется и самочувствие человека, то стоит в незамедлительном порядке проконсультироваться с пульмонологом или терапевтом.
Зеленая мокрота расценивается как симптом трахеита, при условии, что причиной его возникновения стали бактерии, а не вирусы или грибки.
Мокрота зеленого цвета при кашле, причины
Существует множество факторов, которые влияют на качественный и количественный показатель секрета. Чаще всего зеленая мокрота появляется по следующим причинам:
Воспаление легких | Пневмония характеризует себя специфической симптоматикой, если она носит бактериальный характер, то человека беспокоит боль в грудной области. При глубоком вдохе или физических нагрузках она усиливается. В ночные часы у больного повышенное потоотделение, сильная интоксикация. Человек отказывается от пищи, пассивен, температура поднимается до 39 градусов. Воспаление легких приводит к дыхательной недостаточности и может стать причиной летального исхода. |
Воспаление бронхов | Бронхит считается осложнением вирусной или бактериальной инфекции. Простуда и грипп часто заканчиваются воспалением бронхов, если своевременно не предпринять меры. Зеленая мокрота может появиттся при бронхите, в таком случае стоит опасаться осложнений и в незамедлительном порядке обратится к врачу, даже если лечение болезни уже проводится. |
Плеврит | Воспаление плевры чаще диагностируется у лиц пожилого возраста. Может появиться после неудачной процедуры диагностического или иного характера. Плеврит протекает со специфической симптоматикой: боль в груди, отдышка, повышение температуры тела. Плеврит требует длительного лечения с применением рассасывающих препаратов. |
Трахеит | Воспаление затрагивает верхние дыхательные пути, в частности трахею, но легкие и бронхи при этом чистые. Секрет в чрезмерном количестве продуцируется в трахеи и выходит при кашле. Чтобы разобраться в причинах возникновения заболевания придется сдать мазок из зева. |
Муковисцидоз | Эта болезнь носит наследственный характер, она диагностируется преимущественно у детей. Заболевание имеет генетическую природу возникновения, а значит, лечить его придется на протяжении всей жизни. Муковисцидоз характеризуется нарушением продуцирования слизи, она более густая и темная. Проявления болезни: чрезмерная худоба, кашель, носящий приступообразный характер, нарушение работы органов пищеварительной и эндокринной системы. |
Другие возможные причины явления:
- злоупотребление алкоголем и никотином;
- прием некоторых лекарственных препаратов;
- снижение активности иммунитета;
- туберкулез;
- некоторые онкологические опухоли.
Самостоятельно сложно сказать по какой причине мокрота измяла цвет и с чем это связано. Но если при кашле человек заметил, что у него отделяется секрет зелёного оттенка — стоит проконсультироваться с доктором и сдать все необходимые анализы.
Рекомендуем видео:
Как проводят диагностику
Диагностировать патологию можно при обращении в медицинское учреждение. Для этого потребуется провести ряд обследований. Чаще врачи назначают:
Флюорографию или рентген легких | Обследование помогает получить всю необходимую информацию о состоянии органов дыхательной системы. Проводится в диагностике пневмонии, бронхита, плеврита. |
Биохимический анализ крови | Считается базовым, полученный результат позволяет судить о процессах, протекающих в организме. Так повышение количества лейкоцитов и тромбоцитов свидетельствует о воспалении, расценивается как признак пневмонии, плеврита. |
Бактериальный посев мокроты | Незаменим при идентификации возбудителя, спровоцировавшего воспалительный процесс в бронхах или легких. |
Общий анализ мочи | Поможет исключить развития патологий органов мочевыделительной системы. |
Также пациента направляют и на ЭКГ. Кардиограмма выявит нарушения в работе сердца и сосудов, она считается дополнительным методом диагностики. Исключает наличие такого заболевания, как эндокардит.
В рамках диагностики врач может направить пациента и на другие обследования. Многое зависит от состояния человека, а также его жалоб и сопутствующей симптоматики.
Чтобы исключить туберкулез легких больному делают пробу Манту, также информативен анализ методом ПЦР.
Если плеврит, пневмонию и бронхит можно диагностировать после получения рентгеновских снимков, то другие болезни могут потребовать проведения других диагностических процедур.
Особенности лечения
Каждое заболевание требует лечения, терапия подбирается врачом и проводится под его контролем. Воспаление легких, бронхит, плеврит и даже трахеит – это повод для госпитализации пациента в стационар.

Основные направления лечения:
- Воспалительный процесс купируют с помощью антибиотиков. Предпочтение отдается средствам широкого спектра действия, поскольку на определение возбудителя нет времени. Человек нуждается в срочной помощи.
- Также прибегают к помощи лекарственных средств, способных уменьшить выраженность приступов. Если кашель сильный, то предпочтение отдается средствам, разжижающим мокроту.
- Облегчить отхождение секрета может и расширение протоков бронхов, по этой причине в схему лечения включают и такие препараты. Комплексный подход помогает стабилизировать состояние и справится с приступами кашля быстрее.
Врач может комбинировать препараты, назначив пациенту сразу 2 антибиотика. В таком случае важно следить за динамикой. Если ее не будет в ближайшее 2-3 дня, то терапию корректируют. А пациента переводят в отделение реанимации.
Когда воспаление в тканях будет купировано, человеку назначают физиотерапевтические процедуры. Это могут быть ингаляции, солевая комната, прогревание.
Ингаляции физиологическим раствором прописывают и на ранней стадии лечения заболевания, с целью облегчить приступы кашля и отхождение секрета.
При лечении плеврита используют средства, рассасывающие образования. Это могут быть ректальные суппозитории. Практикуется использование иммуностимуляторов, они ускоряют восстановительный процесс и оптимизируют терапию, помогая достичь желаемого результата быстрее.
Аптечные лекарства
Азитромицин | Мощный антибактериальный препарат широкого спектра, применяется в терапии детей и взрослых. |
Цефтриаксон | Назначается в виде инъекций, применяется в педиатрии и лечении беременных женщин. Антибиотик с небольшим количеством противопоказаний. |
Амброксол | Снижает продолжительность приступов и расширяет протоки бронхов, облегчая отхождение секрета. |
Бромгексин | Действует аналогичным образом, что и Амброксол, но считается менее результативным. |
Сироп Доктор МОМ | Препарат натурального происхождения, дополняет лечение, облегчает функцию дыхания. |
Физиотерапия и дренажный массаж
Если процесс дыхания осложнен, то назначают различные процедуры, в том числе и дренажный массаж. Его задача – облегчить отхождение мокроты.
Как проводят процедуру:
- пациента просят лечь на стол;
- область груди разминают, прикладывают к легким или бронхам ладонь;
- постукивают по грудной клетке;
- потом просят человека немного посидеть;
- затем повторяют вышеописанные манипуляции.
Перед проведением дренажного массажа человеку дают отхаркивающие средства, это поможет облегчить дыхательный процесс.

Виды физиотерапевтических процедур:
- Электрофорез, осуществляется с использованием различных растворов. Препарат подбирается врачом.
- Магнитная терапия. Способствует общему оздоровления организма, помогает ускорить восстановление после перенесенного заболевания.
- Ингаляции. Предпочтение отдается различным раствором, могут использовать физиологический, а также другие средства, способные облегчить процесс дыхания и отхождения секрета.
Терапия домашними средствами
Лечение пневмонии и бронхита в домашних условиях крайне опасно, поскольку может привести к тяжелым осложнениям.
Что можно сделать самостоятельно:
- Не запрещается принимать отвары трав. Травяные настои и сборы выступают в качестве дополнения к основной терапии, подобранной врачом. Полезна будет ромашка, подорожник, сосновые почки.
- Дома можно проводить ингаляции при помощи небулайзера. Рекомендуется делать процедуры не реже 2-3 раз в сутки, используя рекомендуемые пульмонологом препараты.
- Не запрещается принимать антибиотики. При условии, что лечение, по каким-то причинам проходит не в стационаре, а осуществляет амбулаторно.
Рекомендуем видео:
Чем опасно состояние
Если говорить о последствиях, то они могут быть следующими:
- Развитие дыхательной недостаточности, обструкция бронхов, отек легких.
- Воспалительный процесс может перейти в хроническую форму течения, повышается риск развития бронхиальной астмы, туберкулеза.
- Если заболевание носит острую форму течения, воспаление протекает активно, то есть риск развития заражения крови.
- Дыхательная недостаточность и отек легких, к которым чаще приводит пневмония, могут закончиться смертью больного.
- При сильном кашле ткань легкого лопается, разрывается, в результате чего на органе образуется рубец. Его наличие сказывается на функции дыхания. Глубокие вдохи и выдохи, незначительные физические нагрузки – причиняют человеку боль.
Насколько опасна такая мокрота для женщины в положении
Нарушение функции дыхания, как и течение воспалительного процесса в легких опасно как для беременной женщины, так и для еще народившегося ребенка.

В чем заключается опасность:
- Воспаление легких или бронхов, перенесенное в начале беременности приводит к развитию у плода патологий. Сложно предугадать, как скажется на процессе формирования плода прием антибиотиков и само заболевание. Недостаток кислорода приводит к выкидышу, недоразвитию мозга, костного скелета, конечностей.
- Если проблемы возникли ближе к родам, в третьем триместре, то женщина рискует своей жизнью и жизнью ребенка. Болезнетворные микроорганизмы быстро размножаются, поскольку ослабленный организм не может противостоять им в полной мере. У малыша могут развиться патологии сердца, сосудов.
Кашель с отделением зеленой мокроты – это тревожный симптом инфекции. Его нельзя связать с неправильным питанием или охарактеризовать, как временное явление. При появлении подобных жалоб стоит записаться к пульмонологу на прием, сдать анализы и пройти рекомендуемое лечение.
Источник
Мокрота в горле без кашля всегда говорит об имеющемся заболевании. Нельзя запускать ситуацию. Если выделение связано с простудой, то можно прибегнуть к народным способам лечения.
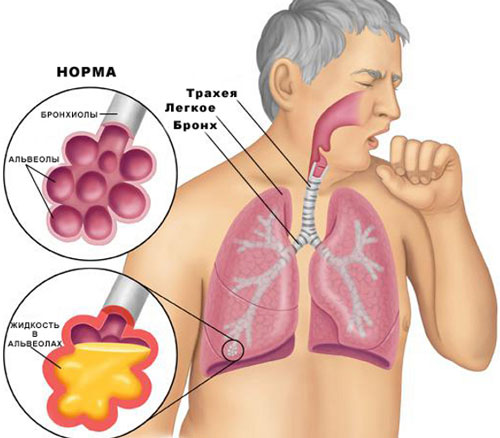
Если мокрота скапливается в горле и это состояние не проходит длительное время, значит обязательно надо обратиться к врачу. Сдать анализы крови и мокроты на посев, чтобы установить истинную причину проблемы.
Причины появления мокроты:
- ОРВИ. Инфекция, передающаяся воздушно-капельным путем, быстро адаптируется в условиях влажной среды носоглотки.
Иммунитет старается вывести инфекцию вместе с образовавшейся мокротой. Дискомфорт мешает недолго. Болезненное состояние проходит по истечении двух недель. - ОРЗ. Данный вид простудных заболеваний часто встречается у маленьких детей, которые начинают ходить в детские сады и школы.
Адаптация в новом коллективе закаляет иммунитет. Достаточно обеспечить покой, обильное теплое питье и часто полоскать горло. - Грипп. Серьезное заболевание чреватое неприятными последствиями. Точную причину гриппа может определить только опытный врач. После чего назначит соответствующие препараты.
- Ринит. Заложенность носа, особенно по утрам. Головные боли. Першение в горле. Вялость и слабость.
- Фарингит. Сильная боль в горле. Закладывает уши. Головокружение. Невозможность сосредоточиться на работе.
- Синусит. Мешает заложенность носа. Состояние организма подавленное. Подходящее средство для лечения может назначить только врач на основе результатов анализов.
- Гайморит. Во время этого заболевания слизь скапливается в носовых пазухах. Избавиться самостоятельно от этого заболевания довольно трудно.
Чтобы правильно лечить гайморит, нужно точно подобрать лекарство. Если затянуть с лечением, то дальнейшая помощь может быть оказана только в условиях стационара.
Где проводится операция по откачиванию из пазух скопившейся слизи и гноя. - Гормональные сбои в организме. Сухой кашель или его полное отсутствие. Слизь комом стоит в горле. Не откашливается.
Неприятное состояние может возникнуть при беременности. Врачи рекомендуют ограничиться купированием симптомов народными средствами. - Симптом туберкулеза. Если в горле постоянно скапливается слизь, это повод задуматься.
Туберкулез – неприятный диагноз. При своевременном выявлении поддается лечению. На поздних стадиях приводит к летальному исходу.
Поэтому по истечении двух-трех недель нужно обратиться к врачу, если мокрота так и не отходит. - Бронхит. Густая мокрота, которая отхаркивается малыми дозами. Во время этого заболевания носоглотка страдает не сильно.
Основной удар приходится на легкие и бронхи. Болит грудная клетка и горло. - Аллергия. Хронические аллергические реакции также вызывают скопление мокроты в горле, которую трудно сглотнуть или отхаркнуть.
Лечение сводится к приему антигистаминных препаратов и частым полосканиям. Необходимо показаться врачу.

Причины, по которым мокрота собирается в горле, разнообразны. Важно определить источник, чтобы сделать выбор при лечении.
Важно! Заниматься самолечением опасно. Игнорировать симптомы неразумно. В случае заболевания нужно проконсультироваться с квалифицированным доктором.
Для лечения вязкой мокроты, ее необходимо разжижать. Тогда она легче отхаркивается и выводится из горла.
Скопление мокроты, содержащей в себе массу вредной микрофлоры: бактерии, инфекции, вирусы, приводит к тяжелым последствиям. Слизистая горла раздражается и краснеет, вызывая кашель, спазмы, першение.
Средства и препараты
Густая мокрота в горле длительное время затрудняет процесс дыхания.
Если у ребенка слышен хрип на вдохе – срочно нужно обращаться к врачу и лечить с помощью препаратов.

| Симптомы | Заболевание | Препараты | Лечащий эффект |
| Густая зеленая мокрота вызвана бактериальной инфекцией | Бактериальная инфекция | Антибиотики: Азитромицин, Флемоксин, Амоксициллин | Улучшение ощущается спустя 4-5 часов после приема первой дозы. Курс приема: 5 дней. По окончании лечения наблюдаются лишь остаточные явления |
| Першение в горле, кашель, головная боль | Вирусная инфекция | Эргоферон, Когоцел, Ингаверин | На 3-5 сутки пациент чувствует себя значительно лучше. Нормализуется температура тела |
| Слезятся глаза, закладывает нос вплоть до полного отека и невозможности дышать самостоятельно | Аллергическая реакция | Антигистаминные препараты: Супрастин, Лоратадин, Зиртек | Симптоматика снижается спустя 20 минут с момента приема. Желательно исключить контакт с возбудителями аллергии |

Корректное лечение может назначить только врач после полученных результатов анализов.
Если симптомы проявляются у новорожденного, нужно постараться облегчить дыхание. Для этого подойдут ингаляции небулайзером.
В специальную емкость заливается физраствор. Пар совершенно безвреден для младенца. Достаточно подышать в течение одной минуты, чтобы мокрота в горле и легких разжижилась и свободно откашливалась.
Ингаляции успешно помогают и взрослым справиться, как со скоплением мокроты, так и с кашлем и насморком.
Обратите внимание! При температуре тела выше 37 градусов Цельсия ингаляции проводить нельзя.
Ингаляции используют и в качестве профилактики простудных заболеваний.
Лечение народными средствами
Лечение мокроты народными средствами приводит к стабильным положительным результатам, но в более длительный срок.

Рецепты народного лечения:
- Травяные чаи. В состав таких чаев обязательно включают ромашку, душицу, календулу.
Эти растения обладают отхаркивающим муколитическим свойством. Разжижают мокроту и выводят ее из горла. - Теплое молоко с медом прогревает бронхи, смягчает слизистую носоглотки, успокаивает раздраженные рецепторы, снимая першение.
- Классический старинный рецепт редьки с медом. С черной редьки срезают один конец.
В середине чайной ложкой делают углубление объемом 3-8 кубических сантиметра. Туда закладывают мед.
Закрывают срезанной крышкой и оставляют на несколько часов. Образованный сироп пьют 3-5 раз в день по чайной ложке. - Частые полоскания теплой водой, в которой растворена чайная ложка соли и чайная ложка соды.
Этот раствор дезинфицирует горло, снимает раздражение, способствует выведению бактерий.
Народные рецепты хороши для беременных, кормящих, детей. Они безвредны и безопасны.
Важно! Применять антибиотики для лечения можно только по рецепту врача.
Антибиотики – лекарственные средства химической промышленности. Они раздражают слизистую желудка, плохо влияют на пищеварительную систему, ослабляют иммунитет. Народные же средства не имеют противопоказаний.
Профилактика
Для профилактики возникновения хронической мокроты в горле для начала необходимо установить ее истинную причину.

Если не устранить первоисточник, то заболевание будет проявляться вновь, как реакция на самые мелкие раздражители. К примеру, при незначительном переохлаждении.
В качестве профилактики используют:
- Регулярные ингаляции небулайзером.
- Ванны с морской солью.
- Здоровый образ жизни и правильное питание.
- Занятия спортом.
- Поддержание хорошей физической формы.
- Полоскание рта и горла дважды в день.
Обратите внимание! Профилактика заболевания значительно эффективнее его лечения.
В качестве профилактики подойдут ежегодные поездки на море. Соленый морской воздух благотворно сказывается на работе всех систем организма.
Особенно морские прогулки по побережью рекомендуют людям, страдающим аллергией.
Полезное видео
Источник
