Синекод при сухом кашле при беременности

Находясь в «интересном» положении, женщина отдает все внутренние силы на развитие малыша, а сама в это время остается беззащитной перед различными вирусными и бактериальными инфекциями. Действительно, заболеть будущей маме очень просто, ведь ее иммунный статус существенно снижен. Несмотря на то, что от многих препаратов беременная вынуждена отказаться, к лечению нужно приступить незамедлительно. В связи с этим будущие мамы часто интересуются тем или иным лекарством. Например, можно ли Синекод при беременности? Чтобы ответить на этот вопрос, познакомимся с этим лекарственным средством поближе.
Синекод во время беременности: коротко о главном
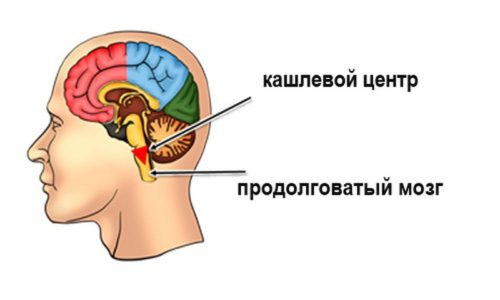
Синекод известен как средство для подавления продолжительного сухого кашля. Противокашлевые компоненты препарата угнетают кашлевые позывы на рефлекторном уровне. При этом деятельность самого дыхательного центра, расположенного в продолговатом мозге, не купируется. Под воздействием бутамирата, активного вещества Синекода, головной мозг перестает посылать бронхам «приказ» о рефлекторном откашливании, поэтому кашель стихает.
Результаты анкет для опроса пациентов свидетельствуют, что люди, принимавшие Синекод, шли на поправку быстрее, чем остальные. Лекарство в значительной мере «погашало» приступы удушливого кашля и стимулировало отхождение мокроты, после чего позывы откашляться возникали все реже и реже.
Лекарственное средство присутствует на прилавках аптек в виде драже, капель и сиропа. Все формы препарата универсальны, то есть разрешены для лечения взрослых и детей.
Синекод во время беременности: терапевтические свойства препарата
Лекарство эффективно работает в нескольких направлениях:
- сглаживает безудержное желание покашлять;
- снимает воспаление;
- стимулирует отхаркивание мокроты;
- расширяет просвет бронхиальных ветвей;
- устраняет отек слизистой оболочки верхних дыхательных путей;
- улучшает общее самочувствие больного.
Важно! Синекод борется только с непродуктивным кашлем. Это значит, что от лечения препаратом тут же отказываются, как только появляется мокрота. Патогенный секрет должен свободно выходить из бронхов, поэтому влажный кашель блокировать ни в коем случае нельзя.
Не следует рассматривать Синекод как панацею от простуды, однако лекарство действительно помогает преодолеть «острый» период простуды быстрее и легче. Остерегайтесь принимать это лекарство на собственное усмотрение, поскольку несведущему человеку можно ошибиться с дозировкой. Возможность лечения кашля Синекодом лучше всего обсудить с врачом.

Синекод во время беременности: показания к применению
Все лекарственные формы препарата предназначены для устранения изнуряющего непродуктивного кашля, который обычно сопровождает следующие заболевания и состояния:
- коклюш;
- кашель курильщика;
- кашель при трахеите, ларингите, фарингите, трахеобронхите, плеврите, легочной эмфиземе, бронхиальной астме;
- угнетение кашлевого рефлекса при осуществлении некоторых диагностических процедур (например, бронхоскопия);
- подавление кашля при хирургической операции на органах дыхательной системы.
Оптимальная форма препарата подбирается с учетом индивидуального удобства применения лекарства и возраста больного. Маленьким пациентам больше подходят капли и сироп, а взрослые могут выбрать любую форму Синекода на свое усмотрение.

Синекод при беременности: инструкция по применению
Это лекарственное средство назначают будущим мамам, но с некоторыми ограничениями. Так, применение Синекода при беременности в 1 триместре запрещено. Плод еще совсем слаб, чтобы противостоять влиянию различных внешних факторов, поэтому действие компонентов сильного противокашлевого средства может навредить ему (например, спровоцировать выкидыш).
Лечение Синекодом при беременности начинают со 2 триместра. При этом самовольное решение будущей мамы применять этот препарат не приветствуется. Когда речь идет о лечении женщины в положении, нужно обязательно оценивать и соотносить возможные риски для состояния крохотного ребенка с потенциальной угрозой ее здоровью. А поскольку решить подобную задачу может только врач, то и назначение Синекода относится исключительно к его компетенции. То же самое скажем и о применении Синекода при беременности в 3 триместре.
А теперь давайте узнаем, какие дозировки Синекода являются оптимальными при лечении кашля у беременных:
- драже принимают по 2 штуки перед едой утром и вечером. Их проглатывают целыми, запивая небольшим количеством жидкости (лучше воды);
- сироп пьют по 15 мл (это 3 ч. л.) 4 раза в день с промежутком 8 часов между приемами;
- капли — наиболее предпочтительная форма Синекода для беременных, поскольку в плане дозирования они самые удобные. К тому же у них приятный вкус и почти нет специфического запаха, свойственного лекарствам. Средство капают в горло так, чтобы раствор смазывал воспаленные гланды. Частота приема — каждые 6 часов. Если же такой режим не подходит будущей маме, то его можно скорректировать следующим образом: принимать капли утром сразу после сна и вечером перед засыпанием. Дозировка — по 25 капель 4 раза в день.
Обратите внимание! Сочетать применение Синекода с приемом других противокашлевых препаратов нельзя. Это грозит будущей маме серьезными последствиями, которые непременно отразятся на развитии плода. В остальном при правильном дозировании это лекарство считают безопасным при беременности. Из-за отсутствия сведений о влиянии Синекода на грудное молоко, в период лактации препарату лучше подыскать замену.
Синекод при беременности: противопоказания и нежелательные последствия
Практика показывает, что больные переносят Синекод хорошо. Однако сведения о развитии побочных явлений на фоне лечения препаратом все же имеются. В некоторых случаях наблюдались следующие нежелательные симптомы:
- аллергия на коже;
- тошнота и рвота;
- чувство разбитости;
- головокружение, головная боль.
Важно! Некоторые пациенты реагируют на прием Синекода повышенной сонливостью, поэтому на время лечения следует воздержаться от вождения транспортного средства и серьезной работы, связанной с мелкой моторикой.
При передозировке и резком ухудшении самочувствия нужно промыть желудок и выпить активированный уголь или его аналоги.

Противопоказания у Синекода также имеются:
- легочное кровотечение;
- 1 триместр беременности;
- индивидуальная непереносимость какого-либо компонента в составе.
Синекод при беременности: выбираем аналоги
По ряду причин индивидуального характера Синекод подходит не всем будущим мамам. В таком случае следует подыскать ему аналог. Подойдут следующие препараты:
- Стоптуссин. Принимают во 2 и 3 триместре беременности.Средство эффективно разжижает мокроту и стимулирует ее выведение.
- Флюдитек. Предназначен для лечения будущих мам, начиная со 2 триместра. Обеспечивает быстрое выведение мокроты и в короткие сроки избавляет от кашля.
Синекод при беременности: отзывы
Лилиана, 26 лет: «Последнюю простуду переносила очень тяжело. Очень беспокоилась за малыша — тогда я была на 4 месяце. Из-за мучительного кашля не спала 3 ночи подряд. Когда врач выписал Синекод, некоторое время сомневалась, не хотелось пить ничего такого. Но поскольку откашляться у меня так и не получилось, начала пить этот Сироп. Не заметила какого-либо мгновенного эффекта, но интенсивность приступов кашля существенно снизилась и я наконец-то смогла выспаться!»
Татьяна, 30 лет: «Пила Синекод незадолго до родов, когда от кашля уже спасу не было. Действительно, хороший препарат. Первые результаты я заметила уже через сутки после начала его приема — я хорошо откашлялась и мне стало существенно легче. Ощущение тяжести в груди ушло очень быстро».
Ольга, 24 года: «На прием к врачу я попала с сухим кашлем на 18 неделе беременности. Я очень надеялась, что мне назначат что-нибудь натуральное, чтобы можно было обойтись без «химии». Мне выписали Синекод. Не могу сказать про этот препарат ничего хорошего или плохого. Пила его дня 2-3, и никакого эффекта не заметила. По-моему, обычное молоко с медом гораздо лучше помогает».
Чем лечить кашель во время беременности. Видео
Источник
Интенсивный сухой кашель доставляет массу дискомфорта беременной женщине. Он мешает нормально дышать, спать и есть. Непродуктивный кашель также способен осложнить течение беременности, поскольку препятствует снабжению плода кислородом и вызывает напряжение маточной мускулатуры. Эффективным средством против сухого кашля является Синекод. Можно ли применять Синекод при беременности?
Общая информация о препарате
Синекод относится к группе противокашлевых препаратов. Его активное вещество подавляет кашель посредством прямого влияния на кашлевой центр в полушариях мозга. В отличие от большинства лекарств данной группы в Синекод не входят наркотические компоненты.
Действующее вещество препарата – бутамирата цитрат. Синекод устраняет приступы кашля, снимает воспаление верхних дыхательных путей, облегчает дыхание, способствует насыщению крови кислородом.
Средство относится к безрецептурным лекарствам. Оно выпускается в форме драже, капель и сиропа. Синекод назначают для лечения взрослых и детей с 2 месяцев.
В каких случаях препарат рекомендован беременным?
Несмотря на отсутствие наркотического влияния на организм, специалисты не рекомендуют принимать препарат без назначения врача. Во время беременности его применяют в тех случаях, когда непродуктивный кашель несет прямую угрозу процессу вынашивания. Показания к применению:
- коклюш;
- обострение астмы;
- аллергия с астматическим уклоном;
- диагностические процедуры на верхних дыхательных путях;
- бронхоскопия;
- профилактика спазмов органов дыхания после проведения операции на бронхах и легких.
В некоторых случаях Синекод назначают при бронхитах. Поскольку препарат устраняет кашель, но не воздействует на причину болезни, во время беременности его назначают в качестве вспомогательного средства в составе комплексной терапии.
Противопоказания и побочные эффекты
Синекод не применяют для подавления продуктивного отхождения мокроты. Накопление слизи в дыхательных органах приведет к усугублению болезни и воспалению легочных тканей. Согласно инструкции производителя препарат имеет следующие противопоказания:
- беременность в 1 триместре;
- дети в возрасте до 3 лет в случае применения сиропа и таблеток;
- детский возраст до 2 месяцев для лекарства в форме капель;
- негативная реакция на один из компонентов препарата;
- период кормления грудью.
В качестве вспомогательных компонентов Синекод содержит подсластители. В связи с этим, во время приема препарата под особым наблюдением находятся больные сахарным диабетом. У многих пациентов лекарство вызывает побочную реакцию в виде снижения концентрации и сонливости. При несоблюдении рекомендаций по дозировке возникают побочные эффекты:
- головокружения;
- упадок сил;
- тошнота;
- высыпания на различных участках тела;
- понижение артериального давления;
- нарушение сердечного ритма;
- понос и рвота;
- одышка.
Особенности приема в 1, 2, 3 триместрах
Беременным препарат назначают в форме сиропа или капель. Они быстро всасываются в кишечный тракт, поэтому действие наступает в течение короткого периода. В 1 триместре лекарство не рекомендуют, поскольку до 12 недель плод особенно чувствителен к лекарственным средствам.
Однако при нормально протекающей беременности и наличии серьезных показаний врачи применяют лечение Синекодом в первом периоде вынашивания малыша. Во 2 и 3 триместрах лекарство не способно причинить вред ребенку, но прием препарата осуществляется под контролем специалиста. Особенности приема в различные периоды беременности описаны в таблице.
| Триместр | Дозировка | Кратность приема, в сутки | ||
| Капель | Сиропа, мл | Капель | Сиропа | |
| 1 | 10 | — | 3 — 4 | — |
| 2 | 15 | 5 — 15 | 3 | |
| 3 | 15 — 25 | до 4 | ||
Чем можно заменить Синекод?
Если Синекод по каким-либо причинам не подходит женщине, его заменяют препаратами с аналогичным действием. При лечении сухого кашля применяют:
- Сироп Гербион на основе подорожника. Его действие основано на влиянии действующего вещества на оболочку бронхов.
- Капли Стоптуссин. Содействуют переходу непродуктивного кашля в продуктивный.
- Омнитус. Содержит то же активное вещество, что Синекод.
- Сироп Коделак Нео. Также основан на бутамирата цитрате.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Источник
Почему нельзя.
Степень повреждающего воздействия лекарственного препарата определяется в первую очередь сроком беременности, при котором он был применен, дозой лекарственного средства, индивидуальной чувствительностью организма беременной к лекарству, а также длительностью его применения.
Повреждающее действие лекарств может вызывать следующие неблагоприятные воздействия:
Эмбриолетальный эффект – гибель зародыша. Возникновение эмбриолетального эффекта возможно в первые 2-3 недели после зачатия, когда действует закон «все или ничего»: при воздействии повреждающего фактора происходят либо гибель эмбриона и самопроизвольный аборт, либо полное восстановление за счет высокой способности к регенерации и продолжение нормального роста и развития зародыша.
Тератогенный эффект – развитие аномалий развития плода. С 3-й до 13-й недели идет процесс интенсивного формирования всех органов и систем плода (органогенез), в этот период эмбрион очень чувствителен к воздействию повреждающих факторов, может возникнуть аномалия развития того или иного органа. От того, на каком сроке произошло воздействие неблагоприятного фактора, будет зависеть, какой орган может пострадать.
Токсический эффект – с 14 недель период органогенеза заканчивается, органы будущего ребенка сформированы и теперь растут. Воздействие повреждающего агента в этот период уже не вызовет пороков развития плода, но может привести к повреждению функции органа.
Переход лекарственных средств от матери к плоду осуществляется с током крови через плаценту, а также при заглатывании околоплодных вод. Плацента представляет собой своеобразный барьер на пути проникновения химических веществ к плоду, поэтому степень повреждающего воздействия лекарства зависит от функционального состояния плаценты, которое может нарушаться при фетоплацентарной недостаточности (нарушение структуры и функции плаценты, при котором снижается ее способность поддерживать полноценный обмен между организмом матери и плода). Это состояние может развиться вследствие осложнений беременности и хронических заболеваний.
Нужно отметить, что проницаемость плаценты в процессе развития изменяется: чем больше срок беременности, тем плацента становится более проницаемой для проникновения различных химических веществ ввиду истончения слоя клеток, отделяющих капиллярную сеть плода от кровотока матери, поэтому при увеличении срока беременности концентрация лекарственного препарата, получаемого матерью, у плода нарастает. На скорость проникновения лекарства к плоду влияет еще и интенсивность плацентарного кровотока: при различных хронических заболеваниях матери и осложнениях беременности (например, гипертоническая болезнь, сахарный диабет, гестоз) проникновение медикаментозных средств к плоду ограничивается, но вместе с тем замедляется и обратный отток лекарств от организма плода к матери.
Конечно, не стоит забывать и о том, что при приеме лекарств они могут оказывать влияние не только на плод, но в первую очередь – на организм беременной, косвенно влияя и на течение беременности. Например, применение средства для снижения артериального давления из определенной группы может привести к повышению тонуса матки, вследствие чего могут развиться симптомы угрозы прерывания беременности или начаться преждевременные роды – роды до 37 недель. Поэтому вопрос о назначении медикаментозных средств, которые женщина будет принимать длительное время в течение беременности, решается совместно с врачом, в некоторых случаях – с привлечением врачей нескольких специальностей (при вынашивании беременности на фоне хронического заболевания – сахарного диабета, сердечно-сосудистой патологии и т. п.).
Что можно
Во время беременности довольно часто возникают состояния, для купирования которых приходится прибегать к применению медикаментозных средств. Каждая будущая мама должна знать, какой препарат она может принять без вреда для себя и малыша до консультации врача, а какой ей категорически противопоказан.
Насморк
Для лечения насморка у беременных можно применять:
Во-первых, готовые растворы, содержащие морскую соль, для промывания носа (АКВАМАРИС, АКВАЛОР, МАРИМЕР и т. п.), которые способствуют механической очистке полости носа от инфекционных агентов, а также активизируют защитную функцию ресничек эпителия носа.
Во-вторых, можно использовать средства на основе эфирных масел лекарственных трав (ПИНОСОЛ, выпускаемый в виде крема и масляных капель).
В-третьих, во время беременности может применяться гомеопатический препарат ЭУФОРБИУМ КОМПОЗИТУМ, выпускаемый в виде спрея, увлажняющий слизистую оболочку носа и облегчающий носовое дыхание. Все вышеперечисленные препараты оказывают местное действие (то есть действуют только на слизистую оболочку полости носа, не проникая в общий кровоток), не обладая неблагоприятными побочными эффектами для организма матери и плода.
Сосудосуживающие средства (САНОРИН, ГАЛАЗОЛИН, ДЛЯНОС, РИНОНОРМ, ОТРИВИН, ТИЗИН КСИЛО и др.) не противопоказаны при беременности, но при применении этих препаратов необходимо соблюдать осторожность, четко дозируя их соответственно инструкции по применению и принимая короткими курсами (не более 5-7 дней), так как может сформироваться привыкание, и эти средства перестанут оказывать эффект.
Кашель
В качестве отхаркивающего средства можно применять препараты на основе лекарственных растений – ГЕДЕЛИКС, ДОКТОР МОМ, БРОНХИКУМ, которые обладают отхаркивающим, противовоспалительным действием. Местным антибактериальным и противовоспалительным действием обладает препарат БИОПАРОКС, который может назначаться при трахеите – воспалении трахеи, бронхите – воспалении бронхов, ларингите – воспалении гортани.
Противопоказаны к применению в первом триместре беременности СИНЕКОД, СТОПТУССИН, АМБРОКСОЛ. В течение всей беременности противопоказаны БРОМГЕКСИН, КАРБОЦИСТЕИН, АЦЕТИЛЦИСТЕИН, КОДЕИН (по химической структуре и действию он близок к наркотическому веществу морфину) и все препараты, его содержащие (КАФФЕТИН, КОФЕКС, ТЕРПИНКОД, КОДЕЛАК).
Грипп и ОРВИ
Беременным для лечения простуды и гриппа можно применять препараты на основе интерферона – ГРИППФЕРОН, мазь ВИФЕРОН, которые усиливают активность естественных защитных механизмов. Препараты ГРИППФЕРОН и ВИФЕРОН изготовлены на основе человеческого рекомбинантного интерферона – защитного белка, вырабатываемого организмом в ответ на проникновение вирусных частиц и делающего клетку недоступной для атаки вирусов. Гомеопатические препараты ОЦИЛЛОКОКЦИНУМ и АФЛУБИН, способствующие повышению неспецифической устойчивости к инфекционным агентам (например, непропускание возбудителя клетками слизистой), также хорошо зарекомендовали себя в борьбе с симптомами гриппа и ОРВИ, они могут применяться и для профилактики заражения вирусной инфекцией. Такие препараты, как РЕМАНТАДИН и АРБИДОЛ, применяющиеся с целью профилактики и лечения гриппа, во время беременности противопоказаны.
Препараты комбинированного действия, содержащие различные соотношения антигистаминных (уменьшающих отечность тканей), жаропонижающих, обезболивающих, сосудосуживающих компонентов, такие, как КОЛДАКТ, ТЕРАФЛЮ, КОЛДРЕКС, ФЕРВЕКС, возможно применять по строгому назначению врача в случае, когда потенциальная польза превышает риск влияния на плод.
Жаропонижающие и обезболивающие средства. В качестве обезболивающего средства при головной, зубной боли, миалгии (боли в мышцах), невралгии, болях, возникших в результате травм и ожогов, а также для снижения повышенной температуры тела (выше 38°С) наиболее безопасным для беременных признан парацетамол (например, ПАНАДОЛ). Парацетамол следует принимать не более 4 раз в сутки, интервал между приемами должен составлять не менее 4-6 часов.
Применение других препаратов, обладающих обезболивающим и жаропонижающим эффектом, несет риск неблагоприятных воздействий на беременную и плод. Например, прием АСПИРИНА в первом триместре беременности может оказать тератогенное действие на плод, провоцируя аномалии развития скелета, расщелины твердого неба («волчья пасть»). В третьем триместре беременности АСПИРИН повышает вероятность кровотечения, а также за счет торможения синтеза простагландинов может способствовать перенашиванию беременности, развитию слабости родовой деятельности. У ребенка прием АСПИРИНА повышает вероятность незаращения артериального протока (существующего внутриутробно сообщения между аортой и легочной артерией, которое после рождения редуцируется).
Боли в животе
При появлении болей в животе во время беременности следует немедленно обратиться к врачу, так как данный симптом может являться признаком как акушерских осложнений (угроза прерывания беременности, преждевременная отслойка плаценты), так и хирургической патологии (острый аппендицит, холецистит – воспаление желчного пузыря, панкреатит – воспаление поджелудочной железы и т. п.). До приезда «скорой помощи» для облегчения болей можно принять только препараты из группы спазмолитиков (расслабляющие гладкие мышцы) – НО-ШПУ или ПАПАВЕРИН. Прием других медикаментов может исказить клиническую картину и значительно усложнить процесс постановки диагноза, а также ухудшить состояние больной.
Седативные и снотворные средства. В качестве успокаивающих и снотворных средств у беременных наиболее безопасны фитопрепараты – экстракт валерианы, пустырник, отвар пиона, а также препараты, содержащие комбинации седативных трав: НОВО-ПАССИТ (содержит корень валерианы, мелиссу, боярышник, зверобой, пассифлору, хмель, обладает успокаивающим и анксиолитическим – снимающим чувство тревоги действием), ПЕРСЕН (в его состав входят экстракт валерианы, мята перечная и мелисса, препарат обладает седативным и спазмолитическим эффектом). Седативные препараты из группы транквилизаторов (ДИАЗЕПАМ, РЕЛАНИУМ, СЕДУКСЕН, ВАЛИУМ), а также барбитуровые снотворные (ФЕНОБАРБИТАЛ) средства противопоказаны.
Изжога
Достаточно часто беспокоящая беременных изжога может быть купирована приемом таких препаратов, как ГЕВИСКОН, РЕННИ, ГЕЛУСИЛ-ЛАК, МААЛОКС. В первом триместре следует воздержаться от приема АЛЬМАГЕЛЯ, так как возможно тератогенное влияние за счет содержания в этом препарате окиси магния. Препараты висмута, используемые для купирования изжоги (ВИКАЛИН, ВИКАИР), противопоказаны для применения во время беременности за счет неблагоприятного влияния на нервную систему плода.
Применение такого средства, как раствор соды, нежелательно во время беременности, так как, во-первых, он дает лишь временное облегчение: через некоторое время при взаимодействии с желудочным соком сода стимулирует выработку соляной кислоты, что приводит к возобновлению и усилению изжоги. Во-вторых, способствуя задержке жидкости, раствор соды может привести к появлению или усилению отеков у беременных. ЗАНТАК, ГИСТАК, КВАМАТЕЛ, ФАМОЦИД также противопоказаны беременным. Препараты НЕКСИУМ, ОМЕЗ, ЛОСЕК, ПАРИЕТ самостоятельно, без назначения врача, применять не следует.
Запоры
Если диета и физическая активность не дают существенного эффекта, для лечения запоров у беременных могут применяться ДЮФАЛАК (содержит лактулозу, которая не всасывается в кровоток, а способствует накоплению воды в просвете кишечника и размягчению каловых масс), свечи с глицерином (оказывают легкое раздражающее действие на слизистую прямой кишки и рефлекторно стимулируют дефекацию). Препараты, стимулирующие перистальтику кишечника (например, БИСАКОДИЛ), оказывают стимулирующее влияние и на гладкую мускулатуру матки, что может привести к угрозе прерывания беременности. Средства, содержащие сенну (СЕНАДЕ), обладают тератогенным эффектом, поэтому также запрещены. Такие средства, как ГУТТАЛАКС, РЕГУЛАКС, ФОРЛАКС, РЕКТ-АКТИВ, могут применяться только по назначению врача.
Беременность и лекарства
Если вы узнали, что беременность наступила на фоне приема лекарственных средств, необходимо как можно раньше обратиться к врачу, который назначит исследования, чтобы убедиться, что с развивающимся плодом все в порядке.
Для того чтобы диагностировать состояние плода, врач назначит ультразвуковое исследование, при котором будет определен характер сердечной деятельности плода, произведен тщательный осмотр всех частей плода, хориона – формирующейся плаценты, исследованы прямые и косвенные признаки нарушений развития беременности. Также доктор проведет исследование биохимических маркеров в крови беременной (позволит определить риск возникновения генетических нарушений), свидетельствующих о внутриутробном состоянии плода. Даже в том случае, если будут обнаружены признаки патологии, это не обязательно будет на 100?% указывать, что развивающийся ребенок родится нездоровым, – это будет являться показанием для более глубокого обследования беременной.
Возможно, будущей маме назначат консультации врача-генетика. В некоторых случаях, при высокой степени риска отклонений в развитии плода, могут использоваться инвазивные методы исследования: биопсия хориона – забор на исследование ткани хориона, из которой формируется плацента, в более поздние сроки – амниоцентез – исследование околоплодных вод или кордоцентез – исследование крови плода, взятой из пуповины. После проведения полного комплексного обследования вопрос о дальнейшей тактике ведения решается коллегиально, с участием нескольких специалистов.
Будьте осторожны!
- Чтобы не омрачать течение вашей беременности, прежде чем принять любое лекарственное средство, убедитесь, что оно действительно необходимо вам и безопасно для будущего ребенка.
- Абсолютно все лекарства могут применяться только по назначению врача! Крайне опасно заниматься самолечением, особенно в первом триместре беременности, следуя советам родственников и подруг, а также рекламе!
- Во всех случаях, когда можно обойтись без лекарств, не используйте их.
- Перед приемом лекарственного средства внимательно прочитайте инструкцию, обращая внимание на допустимую разовую и суточную дозировку, возможность применения у беременных, связь с приемом пищи (до еды, во время или после приема пищи).
- Все лекарственные средства лучше запивать простой водой, так как взаимодействие с молоком, соками может значительно ухудшать или даже изменять эффект действующего вещества.
- Если вам назначено несколько препаратов, следует помнить, что их одновременный прием также может изменять действие каждого из них, поэтому необходимо уточнить и согласовать режим приема препаратов с лечащим врачом.
Лекарственные растения
К лекарственным растениям нужно относиться с не меньшей осторожностью, чем к медикаментам, так как нередко они содержат сильнодействующие вещества, которые могут оказать неблагоприятное влияние на течение беременности или состояние малыша.
Пастушья сумка, душица, алоэ древовидное, полынь, можжевельник, чистотел, барбарис, мускатный орех повышают тонус матки, а следовательно, могут спровоцировать прерывание беременности.
Пижма повышает тонус матки, а также способствует повышению артериального давления.
Ревень тангутский, кислый щавель и шпинат ввиду высокого содержания щавелевой кислоты могут нарушать нормальное формирование костной ткани плода.
Солодка, аир болотный, василек синий, девясил высокий способствуют повышению артериального давления.
Однако необходимо отметить, что лекарственные растения во время беременности нередко оказываются эффективными помощниками, прекрасно заменяя медикаментозные средства.
Плоды брусники прекрасно зарекомендовали себя при лечении пиелонефритов (воспаления почек) у беременных, оказывая противовоспалительный, мочегонный, противоотечный эффект.
Будущие мамы могут применять лекарственные травы с седативным действием –валериану, пустырник, отвар пиона.
Цветки ромашки обладают мягким слабительным действием, помогая бороться с запорами, а также снижают газообразование в кишечнике.
Плоды шиповника, богатые витамином С, применяются для профилактики и лечения острых респираторных инфекций.
Чеснок, богатый фитонцидами и известный своими дезинфицирующими свойствами, также эффективен для профилактики и лечения инфекционных заболеваний в периоды сезонных обострений.
Антисептические свойства календулы, тысячелистника и ромашки используются в качестве полосканий при заболеваниях горла.
Источник
