Повышение лейкоцитов при стоматите
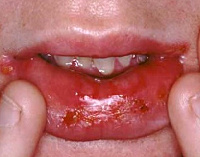
Стоматиты при болезнях крови и других заболеваниях
К болезням крови, сопровождающимся поражениями слизистой оболочки полости рта, относится злокачественное малокровиe и лейкемия.
Злокачественное малокровие. Одним из ранних симптомов при злокачественном малокровии может являться ощущение жжения во рту, парестезии; характерно появление болезненных экскориаций и трещин в углах рта. Однако наиболее характерное поражение слизистой оболочки при злокачественном малокровии наблюдается на языке (глоссит); Вследствие атрофии нитевидных сосочков спинка языка приобретает характерный вид «бритого» языка — гладкого и блестящего. При этом больные жалуются на сухость и чувство жжения в языке. Этот симптом относят к числу наиболее ранних и распространенных проявлений злокачественного малокровия на слизистой оболочке полости рта. По нашим наблюдениям атрофический глоссит иногда сопровождает атрофические гастриты.
Лейкемии часто сопровождаются поражениями слизистой оболочки рта, по характеру сходными с цынготными явлениями на деснах. В основе лейкемических стоматитов лежит лимфоцитарная инфильтрация слизистой оболочки. Отек слизистой, припухание, внутрикожные и наружные кровоизлияния, краевой некроз десен, появление опухолевидных разрастаний, изъязвление—все эти поражения, характерные для цынги, наблюдаются также и при лейкемии. Кроме того, при лейкемии отмечается также увеличение лимфоидных заболеваний полости рта и зева вследствие лейкемической инфильтрации; увеличиваются в виде припуханий небные и язычные миндалины, а также задняя стенка глотки; инфильтраты изъязвляются, распадаются.
Особенно опасны кровотечения, возникающие вследствие травмы. Поэтому необходимо воздержаться от всякого рода терапии, повреждающей механически или химически пораженную поверхность.
Агранулоцитозом чаще заболевают в возрасте от 30 до 50 лет. Клинические симптомы острого агранулоцитоза связаны с наличием тяжелой язвенно-некротической ангины, иногда язвенно-некротического стоматита, сопровождающихся исчезновением зернистых лейкоцитов из периферической крови. Прогноз тяжелый.
Сахарное мочеизнурение (диабет). Одним из ранних симптомов сахарного диабета является чувство сухости во рту. Сначала, как это нередко бывает, больной еще не отдает себе отчета в этом ощущении, но уже вырабатывает привычку смачивать и облизывать губы. С нарастанием этого ощущения во рту больной уже обращает внимание на эти явления и сладкую слюну.
Из объективных симптомов поражения полости рта особенно часто встречается гингивит. Воспалительные явления на десне протекают в виде хронической формы и имеют некоторые характерные особенности, вследствие чего могут определяться как хронический диабетический гингивит.
Сначала межзубные сосочки десны, а затем и вся десна набухают, разрыхляются, становятся кровоточащими, болезненными. Слизистая оболочка приобретает тёмнокрасную застойную окраску. Дальнейшее развитие процесса может привести к появлению язвенных и некротических очагов на десне, карманов.
Другие участки слизистой оболочки рта также поражаются преимущественно катарральной формой стоматита. У носителей протезов возможно появление под ними пролежней. Язык отекает, по краям его появляются отпечатки зубов, боковые края обложены, сосочки увеличены. Появление десквамагивных процессов, исчезновение нитевидных сосочков придают языку сухой, тёмнокрасный вид. Такой язык прогностически расценивается как неблагоприятный симптом: появляется он обычно при тяжелых формах диабета.
Неблагоприятное предсказание дает появление гангренозных форм стоматита.
Показания к местной терапии при диабетическом стоматите чисто симптоматические (о заболевании альвеолярной пиорреей при диабете см. в соответствующей главе).
Уремия. Слизистая оболочка полости рта при нарастании уремических явлений нередко вовлекается в страдание. При этом, как показали наши наблюдения, при медленно нарастающей и нераспознанной уремической коме острые явления язвенного глоссита и стоматита выдвигаются в картине заболевания на передний план. В таких случаях весьма важно вовремя оценить симптоматическое значение поражения полости рта.
Поражения слизистой рта начинаются с явлений сухости, вызывающей потребность в смачивании полости рта частыми приемами жидкости. Язык становится сухим, края его отечными, спинка покрывается коричневым налетом, слизистая краснеет и легко кровоточит. Дальнейшее развитие явлений уремической интоксикации может повлечь за собой появление язвенных процессов. Язвы неправильной формы, часто бывают множественными и глубоко проникающими. Язвенный глоссит иногда переходит в флегмонозный.
Лечение должно быть направлено на устранение общих явлений уремической интоксикации, что быстро влечет за собой обратное развитие явлений стоматита. Местное вмешательство в полости рта заключается в тщательном уходе путем орошения. Особенно рекомендуются в этих случаях содовые растворы и дезодорирующие средства.
Отек (hydrops). Локализация отека, который сопровождает ряд почечных заболеваний, может быть также и в полости рта, причем в этих случаях отек нередко является одной из ранних локализаций. В первую очередь отекает слизистая оболочка десны (особенно при нефрите), межзубные сосочки. Последние набухают и деформируются. Реже отек в полости рта локализуется на мягком небе, где он отчетливо заметен при осмотре небных дужек. Отек в полости рта бывает довольно стойкий, исчезает он только после спадения его на других местах. Исключением является поверхность лица, где отек держится так же, как и в полости рта.
Показаний к местной терапии явлений отека полости рта при общем отеке нет.
При гипертонии, сопровождающейся нефросклерозом, мы наблюдали явления геморрагического гингивита, когда, наряду с явлениями воспаления, отмечались по временам значительные паренхиматозные кровотечения. При сморщенной почке мы обнаружили ползучий поверхностный язвенный стоматит.
Септическая ангина. Эта сравнительно редко встречающаяся болезнь с тяжелым исходом представляет алиментарно-токсическую алейкию, возникающую в результате употребления в пищу перезимовавших в поле злаков. Вспышки септической ангины чаще всего возникают в апреле, мае. Появляется заболевание в виде ангины, иногда и стоматита с общей картиной тяжелой интоксикации, септического состояния. Наибольшая заболеваемость падает на людей в возрасте от 8 до 50 лет. Первая -вспышка отмечена в 1932 г. в Казахстане. С 1943 г. границы эпидемических вспышек расширились, охватив ряд областей Урала, Волги, Сибири. Специфического лечения нет — применяются сульфаниламидные препараты, антибиотики. Основное профилактическое мероприятие — изъятие и обмен собранного ядовитого зерна на здоровое.
Источник
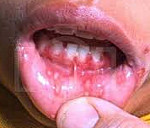
Острый стоматит – поражение слизистой оболочки полости рта различного генеза. При стоматите Венсана образуются участки изъязвлений. При кандидозе слизистая становится сухой, гиперемированной. Появление творожистых наслоений говорит о псевдомембранозной форме микотического стоматита. Наличие типичной пузырьково-эрозивной сыпи, регионарного лимфаденита подтверждает диагноз герпеса. При медикаментозном стоматите клиника варьирует от локальной гиперемии до появления обширных эрозивных участков. Диагностика включает сбор анамнеза, клинический осмотр, лабораторные исследования. Лечение направлено на купирование воспалительного процесса, повышение резистентности организма.
Общие сведения
Острый стоматит – воспаление слизистой оболочки ротовой полости, сопровождающееся выраженной клиникой. Среди вирусных поражений наиболее распространенным заболеванием является герпетический стоматит. Свыше 70% людей всей планеты являются носителями вируса простого герпеса. Первичное инфицирование происходит после 6 месяцев жизни. Это связано с постепенным снижением в крови ребенка специфических антител, переданных от матери. Острый стоматит Венсана чаще диагностируют в период с октября по декабрь. Основную группу пациентов составляют мужчины молодого возраста. Кандидозу полости рта наиболее подвержены младенцы. Распространенность носительства кандиды среди взрослых составляет 60-70%, среди детей – 80%.

Острый стоматит
Причины острого стоматита
Снижение местных и общих факторов защиты создает благоприятные условия для перехода сапрофитных микроорганизмов в патогенную форму. При активизации анаэробной ассоциации, состоящей из фузобактерий и боррелий Венсана, развивается язвенно-некротический острый стоматит. Способствуют проявлению заболевания низкий уровень гигиены, наличие множественных кариозных дефектов, травматизация слизистой острыми краями разрушенных стенок зубов. Нерациональный прием антибиотиков, болезни эндокринной системы, неудовлетворительный индекс гигиены, смещение ph слюны в кислую сторону – основные причины развития острого микотического стоматита.
Острый герпетический стоматит возникает в результате внедрения и активизации в организме вируса простого герпеса. Пути инфицирования – контактный, трансплацентарный, воздушно-капельный. Стрессы, физическая усталость, переохлаждение, гиперинсоляция – все эти факторы подавляют иммунную реактивность организма, способствуют переходу вируса простого герпеса из латентного состояния в активную форму. Острый стоматит травматического происхождения возникает в результате химического ожога, прикусывания слизистой, повреждения острым предметом. В стоматологии также встречается острый медикаментозный стоматит, развивающийся вследствие приема лекарственных средств.
Для патогенеза острых стоматитов характерно превалирование экссудации. Вслед за кратковременным спазмом мелких поверхностных сосудов наступает период их стойкого расширения. Наряду с дилатацией наблюдается стаз, что приводит к нарушению оксигенации тканей. При остром стоматите Венсана, тяжелых формах медикаментозного стоматита кроме воспалительного компонента присутствует и альтеративный. Некротические процессы охватывают глубокие слои слизистой. В основе патогенетического механизма развития медикаментозного острого стоматита лежит аллергическая реакция (чаще замедленного типа). В ответ на прием лекарственного средства иммунная система начинает продуцировать антитела. При последующем введении того же препарата развивается острый аллергический стоматит.
Классификация острого стоматита
По этиологии острые стоматиты разделяют на 3 категории:
- Инфекционные заболевания. Основные возбудители – вирусы, бактерии, дрожжевые грибы. К этой группе относят острый стоматит Венсана, герпетическую инфекцию, кандидоз полости рта (псевдомембранозную и атрофическую формы).
- Травматические поражения. Развиваются вследствие механической травмы, физического воздействия, химического ожога.
- Аллергические реакции. Острые медикаментозные стоматиты возникают в результате сенсибилизации организма. Выделяют катаральную, экссудативно-гиперемическую, эрозивно-язвенную формы.
По характеру течения выделяют легкую, среднетяжелую и тяжелую степени острого стоматита.
Симптомы острого стоматита
При остром стоматите Венсана на слизистой оболочке полости рта образуются зоны изъязвлений, покрытые сверху грязно-серыми наслоениями. Состояние пациентов резко ухудшается, развивается гипертермия. Гнилостный запах изо рта ощущается на расстоянии. От малейшего касания языком пораженного места появляется интенсивная боль. При псевдомембранозной форме острого кандидозного стоматита возникает выраженное жжение слизистой. В полости рта выявляют участки с творожистыми наслоениями белого цвета. При атрофической форме острого стоматита, вызванного дрожжевыми грибами, слизистая ярко красная, налет отсутствует. Пациенты указывают на болезненность, повышенную чувствительность слизистой.
В продромальном периоде герпетической инфекции развивается острый катаральный стоматит. Спустя 1-2 дня появляются сгруппированные пузырьки, заполненные прозрачной жидкостью. Оболочка пузырьков очень тонкая, в результате чего они быстро лопаются, обнажая болезненную раневую поверхность. Во время разрешения острого стоматита эрозии покрываются корками. При остром травматическом стоматите в полости рта выявляют участок гиперемии слизистой с признаками мацерации.
При контакте слизистой с кислотой образуется зона сухого коагуляционного некроза, четко отграниченная от здоровых тканей. В случае попадания щелочи формируется влажный глубокий колликвационный некроз. Пациенты жалуются на выраженный болевой синдром. Воздействие высоких (низких) температур приводит к слущиванию поверхностного эпителия. Развитию острого медикаментозного стоматита предшествуют жжение, гиперемия, отечность слизистой. Субэпителиально формируются везикулярно-буллезные элементы поражения, заполненные серозной жидкостью. Пузырьки быстро вскрываются, оголяя обширные эрозивные поверхности.
Диагностика острого стоматита
При физикальном осмотре больного с острым стоматитом Венсана врач-стоматолог выявляет участки некроза слизистой, покрытые серым налетом. При пальпации диагностируют регионарный лимфаденит. В анализе крови определяют повышение лейкоцитов, ускорение СОЭ. Бактериоскопическое исследование подтверждает наличие в тканях слизистой увеличенного количества фузобактерий и спирохет Венсана.
При обследовании пациентов с острым кандидозным стоматитом выявляют сухую, ярко гиперемированную слизистую, покрытую творожистыми пленками. При обзорной микроскопии мазков, взятых с пораженных участков слизистой, обнаруживают почкующиеся дрожжевые грибы и нити псевдомицелия. С помощью внутрикожной аллергопробы определяют сенсибилизацию к антигенам кандиды.
Наличие признаков интоксикации, пузырьково-эрозивной сыпи, регионарного лимфаденита говорит о развитии острого герпетического стоматита. Вирусологическим методом выделяют вирус простого герпеса из содержимого пузырьков. В серологических реакциях преципитации, связывания комплемента определяют наличие специфических антител (IgM, IgG) к вирусу herpes simplex. При остром медикаментозном стоматите иммунологическое исследование мазка с пораженных участков слизистой подтверждает присутствие повышенной концентрации эозинофилов. Из вспомогательных методов также используют биохимический анализ крови, кожные аллергопробы, определение специфических IgE к лекарственным средствам.
При постановке диагноза необходимо дифференцировать между собой разные формы острого стоматита, а также провести дифдиагностику заболевания с экссудативной эритемой, лейкоплакией, красным плоским лишаем, с симптоматическими стоматитами. В процессе диагностики может возникнуть необходимость в консультации аллерголога-иммунолога, инфекциониста.
Лечение острого стоматита
Местное лечение острого стоматита Венсана направлено на обезболивание, антисептическую обработку, очищение слизистой от некротических тканей. Хорошего антимикробного и некролитического эффекта удается достичь при комбинировании антибиотиков с протеолитическими ферментами. Для ускорения восстановительных процессов назначают кератопластики. Общее этиотропное лечение острого стоматита Венсана включает прием антибиотиков, антипротозойных препаратов.
Терапия острого кандидозного стоматита состоит из применения противогрибковых средств. Полиеновые антибиотики назначают для приема внутрь или местно в виде аппликаций. Чтобы избежать привыкания микрофлоры, стоматологи рекомендуют чередовать препараты. Для антисептической обработки используют лекарства, обладающие антимикотической активностью. Через 2-3 дня после начала лечения проводят санацию полости рта.
Лечение острого герпетического стоматита включает применение противовирусных препаратов на основе ацикловира. Важной составляющей терапии острого стоматита является иммуномодуляция. С этой целью назначают производные интерферона, а также индукторы эндогенных интерферонов. Местно применяют средства на основе искусственного лизоцима, обезболивающие спреи, антисептики. Для ускорения эпителизации наносят кератопластики.
Первоочередным аспектом при проведении лечения острого медикаментозного стоматита является устранение дальнейшего контакта с препаратом-аллергеном. С целью десенсибилизации назначают антигистаминные препараты. При обширных язвенно-некротических поражениях применяют глюкокортикоиды. Местно используют антисептики, некролитики (в случае наличия некротизированных тканей). В фазе дегидратации назначают кератопластики.
При остром травматическом стоматите показаны орошения слизистой противомикробными препаратами. При наличии выраженного болевого синдрома применяют местные анестетики, противовоспалительные нестероидные средства. Для нейтрализации токсического воздействия при химическом ожоге используют антидоты.
При своевременно начатом лечении острого стоматита прогноз благоприятный. Выздоровление наступает в течение 7-10 дней (при тяжелой форме заболевания – в течение 14-20 дней). Острый стоматит свидетельствует о сниженной реактивности организма. Чтобы избежать рецидивов, в период ремиссии необходимо проводить квалифицированную иммуномодулирующую терапию.
Источник
Острый стоматит представляет собой воспаление слизистой оболочки в ротовой полости, для которого характерно появление мелких язв. Сопровождается заболевание дискомфортом и периодическими болевыми ощущениями. Если человек однажды заболел острым стоматитом, то риски возникновения рецидивов велики. Для диагностики заболевания врач исходит из общей клинической картины, назначает анализ крови и мочи, а также проводит иммунологическое исследование. Лечение проводится с помощью таких медикаментов, как анальгетики, противовоспалительные средства и иммуномодуляторы.
Острый стоматит
Острый стоматит – первичное проявление воспалительного процесса на слизистой оболочке полости рта. Если в этом случае лечение проведено несвоевременно или терапия назначена неграмотно, то существуют большие риски перехода заболевания в хроническую форму, для которой характерны частые рецидивы. Если воспалительный процесс после лечения появляется снова, то врач его относит к хронической форме, что не зависит от длительности ремиссии.
В соответствии с результатами проведенных исследований чаще всего случаи острого стоматита фиксируются у людей пожилого возраста и детей в возрасте до 4 лет. Распространенность болезни у людей бальзаковского возраста обусловлено необходимостью использования зубных протезов. Дети заболевают вследствие того, что их иммунная система сформирована не окончательно. При этом огромное значение имеет высокая контагиозность заболевания.
Причины острого стоматита
Механизм развития заболевания связан с реакцией защитных сил организма на раздражители. Считается, что воспалительный процесс развивается вследствие ответа организма на воздействие микроорганизмов, которые он не в силах распознать. Чужеродные агенты провоцируют атаку лимфоцитов (белых кровяных телец). Аналогичная реакция возникает при пересадке внутренних органов. При стоматите подобные процессы сопровождаются появлением язвенных образований во рту.
Истинную причину острого стоматита специалисты до сих пор не определили. Опытные врачи выделяют ряд факторов, которые провоцируют развитие воспалительного процесса:
- проникновение на слизистую оболочку ротовой полости инфекционных агентов и болезнетворных микроорганизмов;
- дисфункции органов желудочно-кишечного тракта и сердечно-сосудистой системы;
- снижение защитных сил организма вследствие нарушения обменных процессов и авитаминоза;
- поражение нервной системы;
- травмирование слизистой оболочки и наследственный фактор.
К развитию заболевания могут привести несоблюдение личной гигиены ротовой полости, дисбактериоз и кариес. Спровоцировать воспалительный процесс может установка зубных протезов и имплантов, аллергия, медикаментозная терапия, злоупотребление спиртными напитками и курение.
Классификация острого стоматита

В зависимости от течения патологического процесса можно выделить несколько форм заболевания:
Катаральная. Характеризуется отсутствием поражения мягких тканей и слизистой оболочки. Сопровождается появлением толстого слоя налета на языке и характерной отечности. Протекает заболевание, как правило, на протяжении 2 недель.
Афтозная. Сопровождается появлением, так называемых афт (серовато-белесых круглых язв). Они по краю окаймлены красным ободком. На их месте первоначально появляются небольшие пузырьки, наполненные жидкостью, которые со временем лопаются. Лечение этой формы болезни продолжается на протяжении 1-2 недель.
Язвенная (гангренозная или некротическая). Протекает с поражением мягких тканей язвами. Поврежденная слизистая со временем отмирает. Процесс может быть выраженным и доходить до мышечных или костных структур. Лечение направлено на устранение изъязвлений. На месте пораженных участков остаются заметные рубцы.
По причине развития заболевания можно выделить механический стоматит, возникающий при травмировании слизистой оболочки, инфекционный – при поражении вирусами, бактериями и грибком, и аллергический – вызванный внешними аллергенами или медикаментами. Атрофический тип воспалительного процесса развивается вследствие плохого питания, неблагоприятной экологической обстановки, соматических заболеваний, гипервитаминоза и алкоголизма.
Симптомы острого стоматита
Развитие воспалительного процесса в ротовой полости происходит постепенно. В первую очередь ухудшается общее самочувствие больного и появляется боль. Пациент может отказываться от питья и еды. Даже при незначительных поражениях слизистой оболочки отмечается повышение температуры тела.
Основной симптом острого стоматита во рту – болезненные участки покраснения, локализующиеся на небе, внутренней стороны щек, деснах, дужках и языке. Характер пораженных зон зависит от формы заболевания. В норме ротовая полость имеет розовую, гладкую и влажную однородную слизистую оболочку. При появлении любого отклонения речь идет о развития стоматита.
Острый тип заболевания сопровождается увеличением лимфатических узлов, расположенных под нижней челюстью, что сопровождается болезненностью при пальпации. Больной постоянно испытывает жажду. Слюна при этом становится пенистой. При некоторых формах заболевания отмечается повышенное слюноотделение.
Если пропустить первичную стадию развития воспалительного процесса, то на месте покраснений начинают появляться небольшие язвочки округлой формы, имеющие серо-белый цвет и покрытые пленкой. Вокруг, так называемых «кратеров» слизистая оболочка выглядит здоровой.
Если на этом этапе лечение не начато, то заболевания переходит в стадию апогея: мелкие дефекты сливаются в единую обширную язву. При этом присутствует режуще-жгучая боль, и температура тела достигает высоких показателей. Не исключено развитие острой головной боли и появление запоров.
Диагностика острого стоматита
При развитии воспалительного процесса в ротовой полости диагноз устанавливается в ходе проведения физикального осмотра пациента. Специалист учитывает жалобы больного и клинические проявления.
В обязательном порядке проводятся лабораторные исследования: анализ крови, соскоб со слизистой оболочки. При наличии воспалительного процесса в результатах исследования крови отмечается увеличение количества лейкоцитов и повышение уровня СОЭ.
Лечение острого стоматита
Консервативная терапия разрабатывается индивидуально для каждого пациента. Лечение, как правило, проводится противогрибковыми, противовирусными и антибактериальными препаратами, что зависит от формы течения заболевания. Вид болезни может быть определен врачом-стоматологом или терапевтом. Самолечение в этом случае недопустимо, потому что может стать причиной развития серьезных осложнений в виде генерализации инфекционного процесса.
Специфической терапии при остром стоматите обычно не требуется. Достаточно придерживаться щадящей диеты и проводить процедуры полоскания ротовой полости. Для этих целей используются антисептические средства: водно-спиртовые растворы, настои лекарственных трав (ромашка, календула), аптечные настойки (эвкалипт), готовые ополаскиватели (Dentrix). С целью снижения симптоматики заболевания используются местноанестезирующие препараты, содержащие лидокаин.
Острый стоматит может пройти самостоятельно в течение 7 дней. Если имеют место осложнения, то в обязательном порядке выясняется причина развития заболевания и принимаются меры для ее устранения. В комплекс медикаментозной терапии входит курс витаминотерапии, использование препаратов для стимуляции иммунитета и проведение физиотерапевтических антибактериальных процедур.
Прогноз и профилактика острого стоматита
Проведение своевременного и квалифицированного лечения, как правило, дает положительный результат и позволяет исключить вероятность хронитизации воспалительного процесса.
Профилактика стоматита направлена на предотвращение его развития. В первую очередь речь идет о соблюдении личной гигиены и осуществлении правильного ухода за ротовой полостью. В обязательном порядке нужно следить за состоянием пищеварительной системы. Ежегодно нужно посещать стоматологию, чтобы своевременно определять и залечивать кариес.
Лицам пожилого возраста рекомендуется обратить свое внимание на подгонку зубных протезов и обеспечить должный уход за ними. В полной мере нужно отказаться от спиртного и курения, так как эти факторы являются сильными раздражителями.
Источник
