Насморк кашель затрудненное дыхание удушье

ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Приступы удушья: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
Удушье, или асфиксия, – мучительное, жизнеугрожающее, патологическое состояние, которое характеризуется нехваткой кислорода и накоплением углекислого газа в тканях.
Удушье является крайней степенью одышки, когда человек ощущает внезапную нехватку воздуха, учащение сердцебиения и страх.
Удушье является симптомом тяжелых заболеваний и состояний, для которых характерно нарушение проходимости дыхательных путей, наблюдается при некоторых патологиях сердечно-сосудистой, костно-мышечной и нервной системы.
Разновидности удушья
По механизму возникновения и развития выделяют следующие виды асфиксии:
- механическая асфиксия – это удушье, возникающее вследствие ограничения или прекращения притока воздуха в дыхательные пути при их сужении (например, из-за отека подсвязочного пространства при развитии ложного крупа у детей), обтурации (или иначе закупорке) дыхательных путей и их сдавлении (например, при опухолях).
- травматическая асфиксия – это удушье, возникающее из-за сильного сдавления грудной клетки. Часто происходит во время дорожно-транспортных происшествий.
- токсическая асфиксия – удушье, которое развивается в результате угнетения дыхательного центра, паралича дыхательной мускулатуры (диафрагмы) или при нарушении транспортной функции крови (при отравлении угарном газом).
Возможные причины удушья
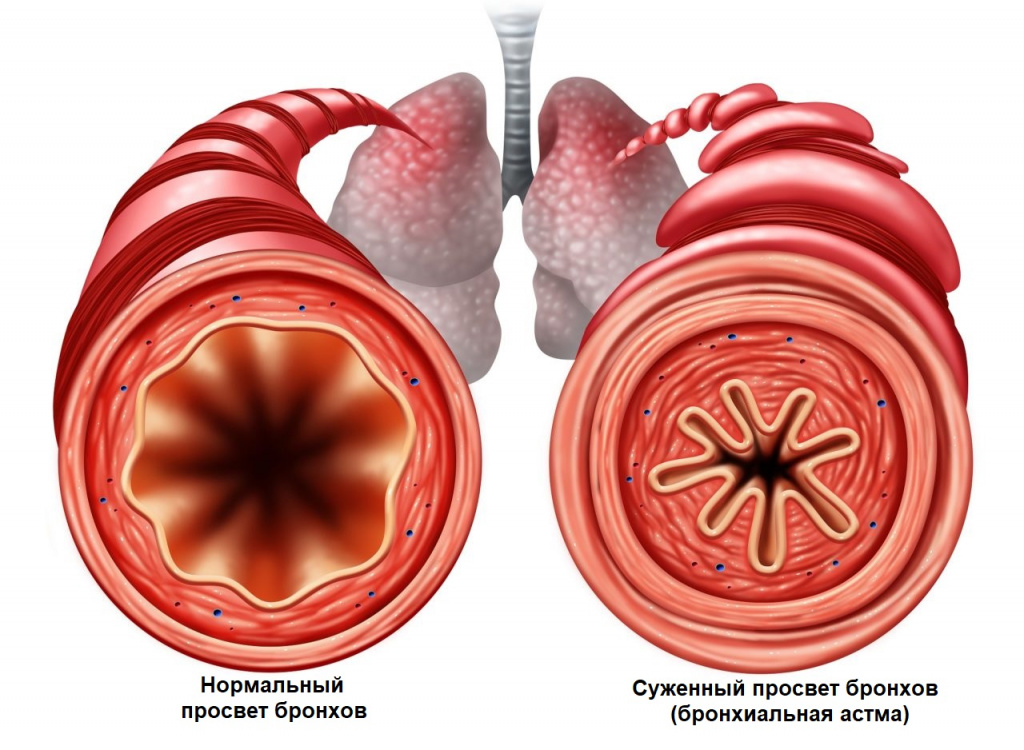
При развитии бронхиальной обструкции (уменьшении диаметра мелких бронхов вследствие спазма или отека) приступ развивается внезапно, может сопровождаться предвестниками: чувством давления за грудиной, беспокойством, а также кожным зудом.
Приступы бронхиальной астмы часто возникают после контакта с аллергеном, при острых респираторных заболеваниях.
Удушье постепенно нарастает, и человеку становится тяжело дышать, увеличивается частота дыхания, выдох удлиняется. Состояние несколько облегчает принятие специфической позы: сидя или стоя, упершись руками в стол, кровать или в подоконник. Так восстанавливается дыхание за счет вовлечения вспомогательной дыхательной мускулатуры. Приступ удушья может сопровождаться выраженными хрипами, которые слышны на расстоянии, цианозом (цвет кожи принимает синеватый оттенок) и набуханием вен. Продолжительность приступа может варьироваться от нескольких минут до нескольких часов. По окончании приступа появляется кашель с последующим отхождением бесцветной мокроты.
Удушье может быть проявлением развивающегося отека легких при болезнях сердечно-сосудистой системы. Образуется застой в кровеносной системе легких из-за снижения насосной функции сердца, поэтому ткань легких пропитывается жидкой частью крови. Скопившаяся жидкость попадает в дыхательные пути, затрудняет движение воздуха, вызывая удушье, и выходит в виде розовой пены.
Отек легких часто является следствием инфаркта миокарда.
Причиной удушья у детей часто становится попадание инородного тела в верхние дыхательные пути. Это случается из-за невнимательности и спешки при приеме пищи, смехе, кашле и чихании во время еды. Дети, оставленные без присмотра, могут проглотить мелкие игрушки или их части. У взрослых инородные тела нередко попадают в дыхательные пути при алкогольном опьянении. Для пожилых людей опасность представляют зубные протезы.
Удушье у детей может стать следствием развития ложного крупа. Из-за воспаления слизистой оболочки гортань отекает и просвет дыхательных путей значительно сужается. Сопутствующими симптомами являются лающий кашель, осиплость, грубый голос, небольшой подъем температуры тела и участие вспомогательной мускулатуры в процессе дыхания.
При термическом или химическом ожоге дыхательных путей возникает рефлекторный спазм (сужение) бронхов, вследствие чего человек не может сделать полноценный вдох.
Заболевания, при которых могут наблюдаться приступы удушья
Основной группой заболеваний, при которых возникают приступы удушья, являются болезни системы органов дыхания:
- бронхиальная астма,
- хроническая обструктивная болезнь легких (ХОБЛ),
- пневмоторакс (попадание воздуха в плевральную полость, вследствие чего легкое сжимается),
- опухоли органов средостения и дыхательных путей (гортани, трахеи, бронхов),
- острый стенозирующий ларинготрахеит, или ложный круп (характерен для детского дошкольного возраста),
- эпиглоттит (воспалительное заболевание надгортанника),
- рак легкого.
Среди других причин удушья выделяют следующие:
- тромбоэмболия легочной артерии (закупорка тромботическими массами сосуда, по которому кровь попадает в легкие. Тромбы чаще всего образуются в венах нижних конечностей, а когда отрываются, попадают в легочную артерию);
- отек легкого;
- черепно-мозговая травма;
- отек Квинке (аллергическая реакция);
- ожоги верхних дыхательных путей;
- эпилепсия;
- передозировка некоторых лекарственных и наркотических средств;
- панические атаки.
К каким врачам обращаться при возникновении приступов удушья
Прежде всего, в момент приступа удушья необходимо вызвать скорую медицинскую помощь.
Подбор основного лечения для профилактики дальнейших эпизодов удушья и одышки осуществляет
врач-терапевт или
педиатр. В зависимости от сопутствующих симптомов может потребоваться консультация узких специалистов, например,
кардиолога, пульмонолога, врача-эндоскописта, аллерголога, токсиколога,
невролога.
Диагностика и обследования при приступах удушья
В зависимости от сопутствующих симптомов могут быть назначены следующие обследования:
- клинический анализ крови;
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count.
Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ
Кровь – это жидкая ткань, выполняющая различные функции, в том числе, транспорта …
720 руб
IgE общий (Иммуноглобулин Е общий, IgE total)
Синонимы: Иммуноглобулины класса Е.
Immunoglobulin E; IgE, total (serum).
Краткое описание определяемого аналита IgE общий
Антитела, ответственные за развитие аллергических реакций.
Иммуноглобулины Е вырабатываются локально, преимущественно в подслиз…
670 руб
Эозинофильный катионный белок (Eosinophil Cationic Protein, ECP)
Синонимы: ЭКБ.
Eosinophil cationic protein (ECP).
Краткая характеристика определяемого вещества Эозинофильный катионный белок
Эозинофильный катионный белок (ECP) – компонент специфических секреторных гранул эозинофилов человека, представитель суперсемейства рибонуклеаз (рибонуклеа…
960 руб
Эхокардиография
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Что делать при удушье?
Необходимо вызвать бригаду скорой медицинской помощи. Далее следует открыть окна и обеспечить больному приток свежего воздуха.
Если человек в момент начала приступа находился на улице и приступ начался из-за аллергической реакции (например, на пыльцу растений), нужно покинуть это место или перейти в помещение. Следует расстегнуть или снять стесняющую одежду (галстук, рубашку, бюстгальтер) – ничто не должно мешать процессу дыхания. По возможности необходимо, чтобы человек сел, уперся руками в сиденье или другой стул, постарался глубоко дышать. Если лечащим врачом было прописано лечение, следует использовать необходимые медикаменты.
Если пострадавший находится в бессознательном состоянии, следует повернуть его набок во избежание западения языка и аспирации рвотных масс.
При попадании инородного тела в дыхательные пути выполняется прием Геймлиха: нужно обхватить пострадавшего сзади и надавливать на область желудка кулаком. Вторую руку положить на кулак и сильно надавить снизу вверх (под грудную клетку).
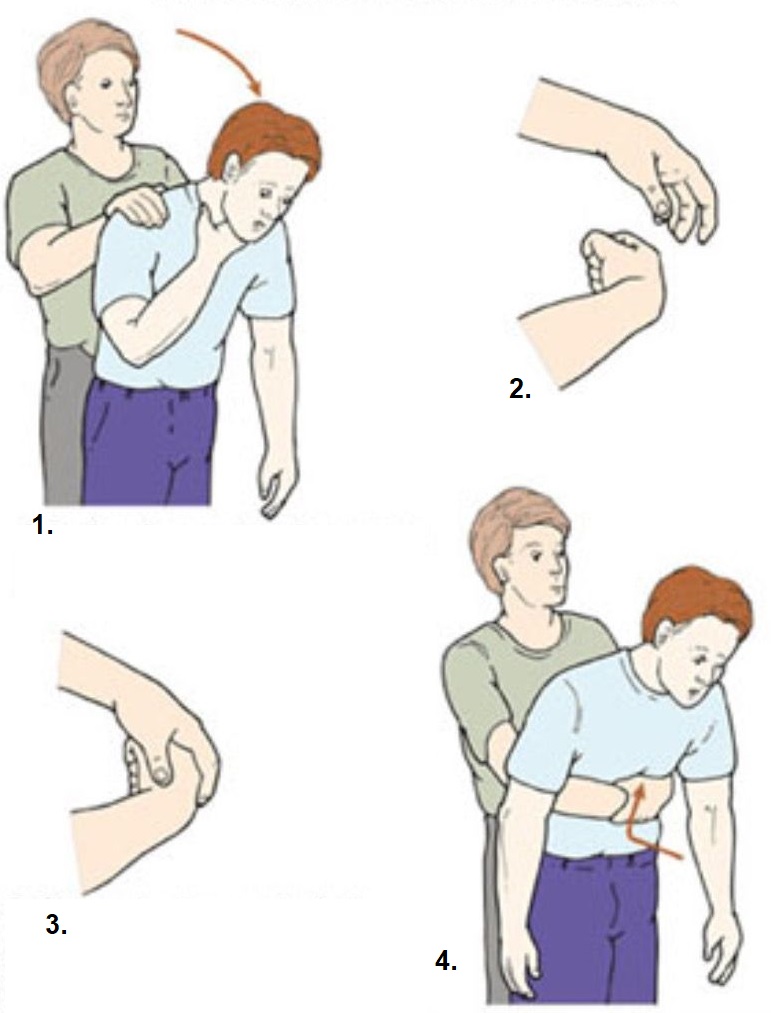 Прием Геймлиха
Прием Геймлиха
Если после принятых мер застрявший предмет не вышел, пострадавший потерял сознание, переходят к проведению сердечно-легочной реанимации до приезда скорой помощи. Компрессии могут способствовать выходу инородного тела, поэтому следует регулярно проверять ротовую полость.
Если ребенок подавился едой или мелким предметом и не может сделать вдох и откашляться самостоятельно, нужно положить ребенка на живот на свою руку, голова при этом должна находиться ниже туловища, и ребром ладони сделать пять похлопываний между лопатками. Важно придерживать голову ладонью для профилактики травм шеи.
 Помощь ребенку
Помощь ребенку
Второй вариант оказания помощи –взять ребенка за ножки, опустить вниз головой и похлопать между лопатками. Все производимые похлопывания должны быть не сильными, но резкими.
При приступе удушья важно не паниковать, быстро вызвать бригаду скорой помощи и эффективно оказать первую помощь.
Лечение приступов удушья
Удушье является симптомом многих заболеваний и состояний, поэтому в зависимости от причины его появления подходы к лечению существенно отличаются друг от друга.
Самостоятельный подбор медикаментов недопустим и опасен для здоровья.
При выявлении в ходе обследования тех или иных заболеваний специалист назначает соответствующее лечение. Так, при развитии отека легкого больного госпитализируют и проводят комплексное лечение, направленное на устранение причины возникновения отека и восстановление функций дыхания и кровообращения.
Для лечения бронхиальной астмы используется ступенчатая схема терапии, которая включает применение препаратов неотложной помощи – ингаляционных бета-адреномиметиков короткого действия, глюкокортикостероидов, а также препаратов основной (базовой) терапии – глюкокортикостероидов, бета-адреномиметиков длительного действия, м-холиноблокаторов. Схема лечения подбирается индивидуально врачом.
Для лечения ХОБЛ используют бронхорасширяющие препараты различных групп короткого и длительного действия.
Для лечения острого стенозирующего ларинготрахеита (ложного крупа) используются ингаляции глюкокортикостероидов.
При попадании инородного тела в дыхательные пути необходимо обратиться за медицинской помощью для его извлечения с помощью специальных методик и инструментов.
Источники:
- Думанский Ю.В., Кабанова Н.В. и соавт. Заболевания и поражения системы дыхания. Медицина неотложных состояний, журнал. № 3(42), 2012. С. 135-145.
- Сизых Т.П. Современные аспекты клинических проявлений астматического состояния. Сибирский медицинский журнал. 1995. С. 19-23.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информация проверена экспертом

Лишова Екатерина Александровна
Высшее медицинское образование, опыт работы – 19 лет
Поделитесь этой статьей сейчас
Похожие статьи
Зуд кожи головы
Зуд кожи головы: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Отечность век
Отечность век: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Кожный зуд
Кожный зуд – одна из частых причин обращения к врачу. Подчас кожный зуд становится столь невыносимым, что приводит к повышению раздражительности, нарушению сна, снижению работоспособности. Все это значительно снижает качество жизни. Однако чувство дискомфорта – не единственная проблема, которая сопровождает зуд.
Нарушения голоса
В зависимости от степени сохранности голоса его нарушения делят на две большие группы. Функциональные изменения голоса чаще носят временный характер, в то время как изменения голоса вследствие органического повреждения голосового аппарата являются более стойкими.
Красные пятна на ладонях
Любые изменения цвета кожи на руках всегда обращают на себя внимание. В большинстве случаев пятна на ладонях возникают как симптом некоторых заболеваний. Появление красных пятен на ладонях может быть причиной как личного дискомфорта, так и нарушения социальных контактов.
Источник

Опубликовано: 20 октября 2018
Насморк, ощущение заложенности носа, чувство першения в горле и умеренная слабость — эти неприятные симптомы знакомы всем без исключения. Большинство из нас регулярно сталкивается с респираторными инфекциями, особенно зимой и в межсезонье. Однако многие люди не уделяют достаточно внимания проблеме, отказываются тратить драгоценное время на визит к доктору и предпочитают лечиться самостоятельно. В некоторых случаях подобные действия приводят к более серьезным проблемам.
Интересуетесь, почему после простуды с кашлем тяжело дышать? Это одно из распространенных последствий неправильного или недостаточного лечения. Справиться с ним гораздо труднее, чем с ОРВИ. И без помощи квалифицированного специалиста здесь уже не обойтись.
Возможные причины затрудненного дыхания
С вопросом, почему после простуды с кашлем тяжело дышать, нужно идти к отоларингологу. Врач проведет осмотр, при необходимости назначит анализы и установит связь затрудненного дыхания с конкретным осложнением. Какие заболевания это могут быть?
- Бронхит. Воспаление слизистой оболочки бронхов. Сопровождается сильным кашлем, обильным отхождением мокроты, болью в грудной клетке при вдохе, различимыми хрипами.
- Пневмония. Связана с воспалением легких. Для болезни характерны сухой кашель, поверхностное дыхание, тяжесть в груди, чувство нехватки воздуха. Даже при небольших нагрузках появляется одышка.
- Трахеит. Инфекционное воспаление трахеи. К главным симптомам относят выраженные хрипы, саднящую боль в грудной клетке, приступы кашля при вдохе или смехе. Затрудненное дыхание особенно сильно проявляется в ночное время.
Развитие этих заболеваний напрямую связано с неправильной постановкой основного диагноза и некорректной терапией. Подобные нарушения нередко развиваются, когда путают обычную простуду с гриппом. Поэтому не стоит заниматься самолечением, даже когда беспокоят лишь боль в горле и насморк.

Что нужно делать при простуде?
Своевременный визит к врачу — залог быстрого выздоровления. Обращаться за профессиональной медицинской помощью нужно при общем недомогании, повышении температуры тела, выраженных признаках респираторной инфекции. Специалист выслушает жалобы, поставит точный диагноз, даст рекомендации по лечению простуды или выпишет хорошее средство от гриппа взрослому. Часто врачи назначают Деринат. Это комплексное средство с репаративным эффектом. Выпускается в форме спрея и назальных капель. Действует сразу в нескольких направлениях:
- помогает иммунной системе бороться с вирусами — основными возбудителями респираторных инфекций;
- активизирует собственные защитные силы организма, но при этом не перегружает иммунитет;
- восстанавливает и укрепляет слизистую носоглотки — естественный барьер для болезнетворных агентов, передающихся воздушно-капельным путем, снижает риск развития повторных эпизодов простуды, гриппа и ОРВИ.
Деринат продается в аптеках без рецепта. Узнайте где купить препарат на нашем сайте. Перед применением необходимо изучить инструкцию и проконсультироваться с лечащим врачом.
Как защититься от осложнений?
Чтобы после простуды не приходилось лечить ее последствия, нужно повышать иммунитет. Какие меры помогут укрепить собственную защиту организма:
- закаливание — контрастный душ, обливания ног, обтирания мокрым полотенцем;
- правильное питание — сбалансированный рацион, богатый витаминами, минералами и микроэлементами;
- поддержание оптимального микроклимата — температура не выше +23 °C, а влажность — не ниже 45%;
- умеренные физические нагрузки — зарядка, утренние пробежки, пешие прогулки, плавание, катание на велосипеде.
Если поддерживать тело в тонусе, обогащать организм полезными веществами и проводить закаливающие процедуры, то иммунная система будет надежно противостоять респираторным инфекциям. Берегите себя и не болейте!
Полезные статьи:
Источник
1173 просмотра
18 января 2020
5 января заболела. Болела как обычно горло насморк температура 37,4. Лечилась лизобактом Фурацилином долфином. Кормила грудью. 11 января стало лучше, почувствовала себя выздоровевшей. На следующий день 12 января решила почистить духовой шкаф “жироудалителем голд” вонючий, нельзя вдыхать пары, я видимо вдохнула. Через некоторое время почувствовала себя не хорошо. Легла поспать. Проснулась через пару часов с температурой 38,6 и отдышкой. Врача решила вызвать на следующий день так как были
Выходные. Врач прописал антибиотик. Температура держалась 6 дней. Вчера температура пришла в норму. Но отдышка так и осталась. Тяжело дышать, как будто задыхаюсь. И сильный сухой кашель. Также дома заболел папа мужа. В тот же день 12 января с такими же симптомами высокая температура и кашель с затрудненым дыханием, но не на столько сильно как у меня. Вчера ему так же стало лучше, температура ушла кашель остался. Врач мне поставил диагноз послушав лёгкие, хрипы и свист, бронхит. Флюрографию не делала. Также дома заболел годовалый ребёнок. Температура 38 кашель насморк красное горло. Но хрипов вроде нет. Педиатр слушала.
Сейчас беспокоит только сильный приступообразный кашель и отдышка.
Уважаемые посетители сайта СпросиВрача! Если Вас беспокоят проблемы с легкими или есть дискомфорт в области дыхательных путей – рекомендуем ознакомиться, что лечит врач пульмонолог и получить консультацию врача в режиме онлайн – анонимно, бесплатно и без регистрации.
Терапевт
Здравствуйте, судя по тому, что заболели все члены семьи это вирусная инфекция. Вдыхание токсичных паров могло выступить триггерным фактором в развитии у Вас бронхита. Я бы рекомендовала сдать общий анализ крови, пройти рентген легких. Кашель может сохраняться длительно до месяца, можно попробовать ингаляции физ раствор и беродуал, через небулайзер, если есть возможность.
Диана, 18 января 2020
Клиент
Анна, доброй ночи. Делаю ингаляции беродуалом. Ранее делала 5мл физраствора и 20капель беродуала после ингаляции становилось лучше. Врач сказал что этого мало, надо больше капель. Добавила 40капель после этой ингаляции стало еще тяжелее дышать. Также пью теопэк после него легче дышать. Антибиотик больше наверное не буду принимать т.к. температура ушла. А пила цефиксим 3 таблетки.
Терапевт
Беродуал в таком случае лучше отменить, так как он сам по себе усиливает кашель, за счёт выраженного брноходилатирующего действия,что при отсутствии мокроты приводит к обратному эффекту в виде приступообразного кашля. При упорном сухом кашле лучше начать сироп Омнитус или коделак нео.
Диана, 18 января 2020
Клиент
Анна, отхаркиваюсь как пеной или слюной пенящейся. Вот советуют еще пульмикорт. Как вы считаете его стоит применить? И не заработали ли я таким образом себе астму? Это пройдет у меня?
Терапевт
Да можно добавить пульмикорт в ингаляциях,он уменьшит отёк слизистой бронхов и гиперпродукцию слизи. В целом препарат хорошо переносится, с минимальными побочными эффектами и не приводит к развитию бронхиальной астмы.
Педиатр, Пульмонолог
Здравствуйте. Судя по всему у вас обструктивный бронхит. Кроме Беродуала (желательно при наличии отсутствия воспалительных признаков, указывающих на бактериальную инфекцию в общем анализе крови) нужно добавить ингаляции с Пульмикортом, на которых вы почувствуете значительное улучшение. Начать при одышке можно с высокой дозы по 0,5 мг дважды в день, при улучшении через день – два остаться на средней дозе 0,5 мг в сутки до появления редкого важного кашля. При этом необходимо добавить муколитик для улучшения отхождения мокроты. Препараты, подавляющие кашель крайне нежелательны при обструктивном синдроме. Схема ингаляций такая: утро Беродуал 20 кап +2 мл физ раствора, через 20 минут Пульмикорт 0,5 мг, днем Беродуал 20 кап +2 мл физ раствора, через 20 минут Флуимуцил 3 мл (разводить не нужно), вечером =как утром, так до исчезновения приступообразного кашля и одышки, затем снижаем дозу Пульмикорта до 0,25 вместо 0,5 также после Беродуала дважды в день, Флуимуцил до 5 дней. Учитывая, что на фоне антибиотика температура держалась столько дней можно предположить вирусную инфекцию, в связи с этим Пульмикорт оправдан. В идеале нужен хотя бы общий анализ крови,но лечение можно начать уже сейчас.
Диетолог, Терапевт, Гастроэнтеролог
Здравствуйте. Вы хрипы слышите? Если не отходит мокрота, пропейте отхаркивающие или через небулайзер продышите Лазолваном с физ р-ром по 1 мл 1 раз в день, до 10 дней. Если есть свист то лучше Пульмикорт с Беродуалом до 10 дней. Если 10 дней пролечились и нет эффекта, переходите на ингаляционную терапию Фликсотидом 50 мкг или Пульмикортом 100 мкг 1-2 р в день до 1 месяца. Сдайте ОАК, кровь на общий ИГЕ, мазок из зева на микрофлору и чувствительность к антибиотикам, кровь на хламидии, микоплазмы пневмонии, ЦМВ, ВЭБ методом ИФА.
Педиатр, Эндокринолог
Здравствуйте. Моющее средство усилило недрлеченную инфекцию. Беродуал можно так сильно не разводить: 20 капель на 2 мл физраствор 2 раза в день достаточно. Антибиотик 3 дня не пьют, надо минимум 7 дней цефмксима, тем более при бронхите.
Инфекционист
Здравствуйте!Вам надо делать ингаляции с беродуалом .Возможно у Вас РС вирусная инфекция или микоплазма.Сдайте кровь на антитела к микоплазме и респираторным вирусам.Ваше состояние усугубилось на фоне токсического воздействия на бронхи паров чистящего средства,присоединился аллергический компонент
Гинеколог, Терапевт, Венеролог
Добрый день, так как заболела вся семья семья – это вирусное заболевание. А вдыхание паров просто усугубило ситуацию.
Педиатр, Терапевт, Массажист
Пульмикорт 50 мг на 3.0 физраствор в ингаляции2 раза 3 дня.
Педиатр
Здравствуйте сдайте кровь на вэб цмв впг токсоплазму хламидии и микоплазмы методом ифа igg m
Пульмонолог
Диана, добрый вечер! Вы ,сейчас продолжаете кормить грудью? Если,да ,то Пульмикорт, к сожалению,остаётся только на экстренную помощь,чтобы не попал в грудное молоко. По поводу Беродуала, нельзя применять 40 капель на однократный приём. При превышении дозы Беродуала идёт обратная реакция,вместо расширения бронхов ,идёт их спазм и блок рецепторов на воздействие Беродуала. Поэтому, Вам и стало хуже. Антибиотики нужно применять от 2 дней и больше, поэтому надо было либо 2 дня,либо 5 или 7 и дольше, в зависимости от инфекции. Но, скорее всего,конечно была вирусная инфекция. А она могла спровоцировать бактериальную инфекцию на фоне Вашей сопутствующей патологии. Диана,как Вы себя сейчас чувствуете? С уважением,Ольга
Диана, 18 января 2020
Клиент
Ольга, добрый вечер. Грудью перестала кормить когда начала принимать антибиотики. Антибиотики я допью до конца все 6 таблеток. Сегодня сделала ингаляции пульмикортом стало легче дышать. Также пью теопэк. Чувствую себя лучше, температуры нет. Единственное беспокоит затруднённое дыхание, кашель и отхаркивание как пеной бесцветной что ли, похоже на слюни только пенистые.
Пульмонолог
Диана,добрый вечер! Рада,что Вам получше! Пенистая мокрота ,обычно смешанная причина, острукция значит до конца не снята и есть ещё инфекция. Следите,чтобы не появлялись прожилки крови в мокроте. И после окончания лечения Пульмикортом, через 14 дней кровь на иммуноглобулин Е и кровь на Эозинофильный катионный протеин, общий анализ крови,мазок из зева и носа на флору и чувствительность к антибиотикам( уточнить не осталось ли недолеченной инфекции). Скорейшего ,Вам , выздоровления! С уважением, Ольга.
Оцените, насколько были полезны ответы врачей
Проголосовал 1 человек,
средняя оценка 5
Что делать, если я не нашел ответ на свой вопрос?
Если у Вас похожий или аналогичный вопрос, но Вы не нашли на него ответ – получите свою онлайн консультацию врача.
Если Вы хотите получить более подробную консультацию врача и решить проблему быстро и индивидуально – задайте платный вопрос в приватном личном сообщении. Будьте здоровы!
Источник
