Мокрота черного цвета без кашля

Выделение мокроты – признак очищения легочной системы, при неопасных заболеваниях это показатель быстрого выздоровления. Наличие слизи является симптомом бронхиальной астмы, онкологии, ишемической болезни сердца. Мокрота бывает бесцветной, желтой, зеленоватой, мутной или прозрачной.
Изменение цвета мокроты пугает больного. Черная мокрота не всегда есть симптом серьезного заболевания. Чтобы правильно установить диагноз, необходимо обратиться за помощью специалисту.

Почему выделяется черная мокрота
Отхождение мокроты черного оттенка свидетельствует о наличии пневмокониозов. Это группа профессиональных заболеваний легких. При длительном вдыхании загрязненного воздуха развивается рубцевание тканей. Это уже практически неизлечимо. Течение болезни хроническое. Часто случается так, что проявляться патология может через 5–10 лет.
Причины, вызывающие образование черной мокроты, делятся на два типа:
- попадание в органы дыхания посторонних предметов, которые могут окрасить мокроту в различные цвета;
- развитие различных заболеваний, чаще опасных.

Пневмокониоз часто становится причиной отхождения мокроты черного цвета
Мокрота может окраситься в следующих случаях:
- При употреблении чая, крепкого кофе, некоторых напитков или других красящих веществ.
- Легкие заполнены пылью или крошкой других минеральных веществ. Встречается у шахтеров.
- Кашель курильщика.
- Один из симптомов при туберкулезе легких, гангрене, опухоли органов дыхания, метастазах.
- Воспаление легких.
Очень опасно появление черной мокроты, сопровождающейся такими симптомами как похудение, плохой аппетит, бледность кожи и появление воскового оттенка, наличие в слизи сгустков крови, гноя, неприятный запах при дыхании, боль в груди, одышка.
Симптомы патологии

Как выглядит слизистая оболочка носа
Когда болезнь прогрессирует и накапливается слизь, возникает необходимость очищения дыхательных путей. При раздражении бронхов отделяемым слизистым секретом срабатывает кашлевой рефлекс, появляется позыв к быстрому выдыханию воздуха.
Когда появляется много слизи, нужно отличать процесс очищения от перехода воспалительного заболевания в хроническое состояние.
Кашлевое движение начинается с глубокого и резкого вдоха. Далее происходит сокращение гортанной мускулатуры. Бронхиальные мышцы напрягаются, при этом брюшные мышцы резко сокращаются. Так мышечные волокна преодолевают сопротивление сомкнутой голосовой щели. Затем происходит внезапное открытие голосовой щели и сильный вдох.
Приступ кашля, выделение слизи из бронхов не являются болезнью, но могут быть симптомом какого-либо заболевания.
Диагностика
При появлении черной мокроты нужно обратиться к специалисту. Врач назначит необходимое обследование. Проводят комплексную диагностику:
- рентгенография;
- компьютерная томография;
- магнитно-резонансная томография;
- анализ крови.
Обследование поможет определить состояние внутренних органов, расположенных в грудной клетке – сердца, легких, бронхов, трахеи.
Такие диагностические мероприятия позволяют точно определить характер образования мокроты, выявить наличие опухолевых образований, метастаз, увеличение и воспаление лимфатических узлов.
Посев мокроты черного цвета на питательную среду покажет, какая инфекция присутствует в ней, а значит и в организме. Это очень важно для подбора правильного лечения.
Методы терапии

Как выглядят выделения черной мокроты
Лечение черной мокроты начинают с устранения причины. Необходимо исключить вредное воздействие пыли, табачного дыма. Лечебная терапия проводится комплексная: назначают лекарственные препараты, повышающие защитные силы организма, рекомендуется больному вести здоровый образ жизни, при необходимости сменить место проживания.
Медикаментозное лечение
Лекарственные препараты прописывают в зависимости от причины, которая вызвала развитие черной мокроты:
- Если заболевание органов дыхания вызвано бактериями, назначают антибактериальные препараты.
- При туберкулезе легких проводится комплексное лечение, которое включает в себя специальные препараты, витамины, антибиотики, общеукрепляющие и противовоспалительные средства.
- При бронхиальной астме прописывают антигистаминные, отхаркивающие лекарства, средства для расширения и очистки бронхов.
- Болезни органов дыхания, которые сопровождаются сильным кашлем с выделением черной мокроты, проводят лечение противокашлевыми, противоаллергическими препаратами, применяют медикаменты, снимающие воспаление.
- Больному рекомендуется принимать общеукрепляющие средства, которые повышают защитную функцию организма, минеральные и витаминные добавки.
- При обнаружении рака органов дыхания проводят хирургическое лечение, химиотерапию, лучевую терапию. Кроме этого, назначают иммуностимулятор и полноценное калорийное питание.

Для разжижения темной мокроты прописывают отхаркивающие средства на растительной основе и синтетические препараты. Растительные препараты имеют меньше негативных реакций, но могут вызвать аллергию, особенно в детском возрасте.
Если слизь отходит плохо, применяют отхаркивающие муколитические препараты. Нельзя принимать противокашлевые средства, которые блокируют кашлевой рефлекс и вызывают застой слизи. Это приводит к тому, что присоединяется бактериальная инфекция, развивается воспаление легких. Прием любых лекарственных средств нужно согласовать с врачом. Одновременно проводят общеукрепляющее лечение, направленное на устранение других симптомов заболевания.
Виды лекарств, назначаемых при черной мокроте
Лекарства от кашля с мокротой подразделяются на несколько групп:
- лечебные средства на основе бромгексина;
- лекарственная форма на основе амброксола;
- средства, в основе которых ацетилцистеин и карбоцистеин;
- препараты, основу которых составляют растительные компоненты (алтей, анис, подорожник) для лечения прочих симптомов заболевания.
Антибиотики при лечении кашля назначают только в тяжелых случаях. Для излечения кашля у детей широко применяются сиропы от кашля. Есть сиропы, которые являются аналогом таблеток, с одинаковым составом и действием.
Лечение кашля с мокротой также проводят с помощью трав. Для лечебного сбора используют почки сосны, лук, чеснок, мяту, ромашку, зверобой, шалфей. Эффективны специальные грудные сборы, которые в готовом виде можно купить в аптеках.
Народные средства для облегчения симптомов заболевания
Все народные рекомендации направлены на то, чтобы как можно быстрее облегчить состояние больного и вывести темную мокроту. Хорошо помогает:

Алтей — полезные свойства
Если заболевание неопасное, для облегчения симптомов, можно пить теплое молоко с добавлением масла сливочного и меда, козьего жира.
Очень хорошо помогает прогревание. Прогревают зону спины и бронхов с помощью компрессов из творога, картофеля отварного. Такие процедуры хорошо выводят слизь, устраняют отеки, больной быстрее поправляется.
Важно знать, что при туберкулезе, онкологии и гнойной патологии в легких такие процедуры проводить категорически нельзя.
Эффективны и другие народные советы:

Мед и калина для приготовления киселя
- Кисель из калины с медом. Пить в течение всего дня.
- Свежий сок моркови, черной редьки и молока смешать и пить 6 раз в день по 10 мл.
- Приготовить настой шалфея, процедить, долить кипяченого молока. Принимать по полстакана с медом или сахаром.
Усилить эффект народных средств можно ингаляциями с содой и целебными травами. Помогают ингаляции с маслом эвкалипта, пихты и кедра. Процедуру проводят перед сном.
Любая болезнь ослабляет больного, поэтому рекомендуется употреблять больше фруктов, ягод, компотов, морсов, соков. В рацион включают морепродукты, жирную морскую рыбу, икру, нежирное мясо, молочнокислые продукты.
Видео по теме: Как вылечить мокроту в горле
Источник
Мокрота состоит преимущественно из слизи, выделяемой эпителием трахеи и бронхов.
У здорового человека слизь также выделяется, но в незначительных количествах (около 100 миллилитров в сутки). С помощью слизи происходит очистка дыхательных путей. В норме слизь без проблем эвакуируется из дыхательной системы посредством мукоцилиарного транспорта (так называется перемещение с помощью колебаний ресничек, покрывающий эпителий). Слизь доставляется снизу вверх по дыхательным путям в глотку; мы её сглатываем, обычно не замечая этого.

При патологической ситуации происходит резкое увеличение вырабатываемой слизи (до 1500 миллилитров в сутки). Мокрота заполняет просвет трахеи и бронхов, мешая дыханию. Её эвакуация происходит с помощью кашля (мокроту приходится откашливать). Кашлевой рефлекс – это нормальная реакция организма на ощущение помехи в дыхательных путях.
Иногда пациенты жалуются на мокроту, но у них отсутствует кашель. Например, утром ощущается, что горло забито мокротой, – обычно так бывает при хронических воспалительных заболеваниях носа. Густая слизь стекает по задней стенке и скапливается во время сна.
Какой бывает мокрота
Цвет и консистенция мокроты довольно сильно варьируются в зависимости от патологического процесса. Поэтому описание мокроты входит комплекс обязательных диагностических мероприятий.
Мокрота может быть:
довольно вязкой, жемчужного цвета. Такой цвет означает, что мокрота состоит только из слизи. Причиной обильного выделения подобной мокроты обычно является воспаление слизистой оболочки дыхательных путей (например, бронхит). Такое воспаление может быть вызвано, в том числе, и аллергической реакцией, поэтому мокрота данного вида характерна для астмы. Такая же мокрота типична для курильщиков (в данном случае слизь выделяется в ответ на раздражение слизистой табачным дымом). При длительном и интенсивном курении мокрота может стать серого и даже почти черного цвета;
густой и липкой, желтого или желто-зеленоватого цвета. Подобный цвет указывает на присутствие гноя в мокроте. Примесь гноя характерна для бактериальной инфекции. Обычно заболевание дыхательных путей начинается с вирусной инфекции, которая поражает нос или горло (ОРВИ). Затем воспалительный процесс может спуститься – в трахею, бронхи и лёгкие. Движение воспаления вниз и присоединение бактериальной инфекции означает развитие заболевания (усугубление ситуации). Жёлто-зелёная мокрота типична для бактериального бронхита и пневмонии;
общий красноватый оттенок мокроты и прожилки красного цвета говорят о том, что в мокроте присутствует кровь. Попадание крови может быть вызвано тем, что от кашля где-то лопнул сосудик, но во многих случаях кровь в мокроте является признаком серьёзного заболевания (инфаркт лёгкого, онкологические процессы, туберкулёз). При обнаружении крови в мокроте следует незамедлительно обратиться к врачу;
ржавый или коричневый цвет мокроты указывают на присутствие продуктов распада крови. Это – также признак опасного заболевания. Так проявляются крупозная пневмония или туберкулёз.
Тревожными симптомами также являются пенистая мокрота, мокрота с явным неприятным запахом (сладковатым или зловонным).
Отклонение от обычного (беловато-жемчужного) цвета мокроты должно стать поводом для оперативного обращения к врачу.
Анализ мокроты

Цвет – только одна из характеристик; чтобы вывод о заболевании был точным, необходимо получить больше данных. Для этого проводится лабораторное исследование мокроты. Оно включает в себя не только клинический анализ (оценивается общее количество, цвет, запах, наличие патологических примесей), но и изучение мокроты под микроскопом (как в естественном виде, так и специально окрашенной). Микроскопическое исследование позволяет обнаружить волокнистые и кристаллические образования, клеточные элементы, грибы, бактерии и паразитов.
Но патогенные микроорганизмы не всегда удаётся обнаружить с помощью микроскопии. Для точной идентификации возбудителя проводятся другие виды исследований – бактериальный посев или ПЦР.
Сбор мокроты для анализа, как правило, проводится пациентом самостоятельно. Чтобы мокроту было проще собрать (чтобы она лучше отделялась), накануне стоит выпить побольше жидкости. Мокрота собирается до завтрака. Предварительно нужно как следует почистить зубы и прополоскать рот, чтобы в пробу не попали бактерии из полости рта. Сбор производится в контейнер для анализов, который продаётся в любой аптеке. Достаточно 5 миллилитров слизи. Если мокрота не отходит, можно сделать ингаляцию, используя дистиллированную воду с содой или солью.
При проведении бронхоскопии (эндоскопического исследования дыхательных путей) забор мокроты может быть проведён с помощью эндоскопа.
Как избавиться от мокроты
Густая мокрота мешает нормальному дыханию, изнуряя больного, поэтому понятно желание от неё избавиться. В то же время, не следует упускать из виду, что выделение мокроты – это ответ организма на проблему, и основные усилия необходимо направлять на её устранение (т.е. на лечение заболевания, вызвавшего мокроту).

Прежде всего, следует добиться лучшего отхождения мокроты. Для этого:
пейте больше жидкости. Если в организм будет поступать больше воды, мокрота станет более жидкой и будет лучше откашливаться. Не забывайте, что питьё должно быть тёплым (с температурой не ниже комнатной);
позаботьтесь об увлажнении воздуха. Если воздух в комнате сухой, пересыхает гортань. Мокроту сложнее откашливать, она становится более густой;
по назначению врача принимайте муколитики (препараты, разжижающие мокроту) и отхаркивающие средства. Хорошо помогают ингаляции. Но помните, что заниматься самолечением нельзя, особенно если речь идёт о применении медикаментов;
- применяйте постуральный дренаж и дренажную гимнастику. Суть постурального дренажа состоит в том, чтобы очаг воспаления в лёгких на какое-то время стал выше точки, в которой трахея разветвляется на главные бронхи. Тогда мокрота будет уходить из бронхов под воздействием силы тяжести. Когда же она достигнет точки разветвления, подключится кашлевой рефлекс (это место особенно чувствительно к раздражению). Существуют различные упражнения. Например, больной становится в постели на колени и сгибает туловище вперёд (6-8 раз подряд), потом минуту отдыхает и повторяет упражнение (до 6-ти раз). Другое упражнение состоит в том, чтобы лёжа в постели на боку максимально свесить верхнюю часть туловища – сначала на одну сторону кровати, потом на другую. Можно убрать подушку, подложить под ноги валик: задача – обеспечить небольшой наклон тела (30-45°) от диафрагмы к голове. Лежать в такой позиции следует 15 минут.
Источник
Мокрота в горле без кашля всегда говорит об имеющемся заболевании. Нельзя запускать ситуацию. Если выделение связано с простудой, то можно прибегнуть к народным способам лечения.
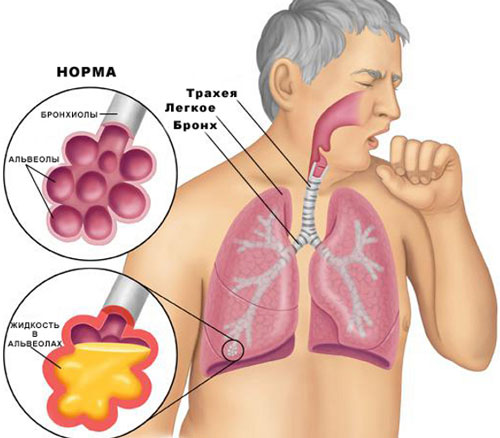
Если мокрота скапливается в горле и это состояние не проходит длительное время, значит обязательно надо обратиться к врачу. Сдать анализы крови и мокроты на посев, чтобы установить истинную причину проблемы.
Причины появления мокроты:
- ОРВИ. Инфекция, передающаяся воздушно-капельным путем, быстро адаптируется в условиях влажной среды носоглотки.
Иммунитет старается вывести инфекцию вместе с образовавшейся мокротой. Дискомфорт мешает недолго. Болезненное состояние проходит по истечении двух недель. - ОРЗ. Данный вид простудных заболеваний часто встречается у маленьких детей, которые начинают ходить в детские сады и школы.
Адаптация в новом коллективе закаляет иммунитет. Достаточно обеспечить покой, обильное теплое питье и часто полоскать горло. - Грипп. Серьезное заболевание чреватое неприятными последствиями. Точную причину гриппа может определить только опытный врач. После чего назначит соответствующие препараты.
- Ринит. Заложенность носа, особенно по утрам. Головные боли. Першение в горле. Вялость и слабость.
- Фарингит. Сильная боль в горле. Закладывает уши. Головокружение. Невозможность сосредоточиться на работе.
- Синусит. Мешает заложенность носа. Состояние организма подавленное. Подходящее средство для лечения может назначить только врач на основе результатов анализов.
- Гайморит. Во время этого заболевания слизь скапливается в носовых пазухах. Избавиться самостоятельно от этого заболевания довольно трудно.
Чтобы правильно лечить гайморит, нужно точно подобрать лекарство. Если затянуть с лечением, то дальнейшая помощь может быть оказана только в условиях стационара.
Где проводится операция по откачиванию из пазух скопившейся слизи и гноя. - Гормональные сбои в организме. Сухой кашель или его полное отсутствие. Слизь комом стоит в горле. Не откашливается.
Неприятное состояние может возникнуть при беременности. Врачи рекомендуют ограничиться купированием симптомов народными средствами. - Симптом туберкулеза. Если в горле постоянно скапливается слизь, это повод задуматься.
Туберкулез – неприятный диагноз. При своевременном выявлении поддается лечению. На поздних стадиях приводит к летальному исходу.
Поэтому по истечении двух-трех недель нужно обратиться к врачу, если мокрота так и не отходит. - Бронхит. Густая мокрота, которая отхаркивается малыми дозами. Во время этого заболевания носоглотка страдает не сильно.
Основной удар приходится на легкие и бронхи. Болит грудная клетка и горло. - Аллергия. Хронические аллергические реакции также вызывают скопление мокроты в горле, которую трудно сглотнуть или отхаркнуть.
Лечение сводится к приему антигистаминных препаратов и частым полосканиям. Необходимо показаться врачу.

Причины, по которым мокрота собирается в горле, разнообразны. Важно определить источник, чтобы сделать выбор при лечении.
Важно! Заниматься самолечением опасно. Игнорировать симптомы неразумно. В случае заболевания нужно проконсультироваться с квалифицированным доктором.
Для лечения вязкой мокроты, ее необходимо разжижать. Тогда она легче отхаркивается и выводится из горла.
Скопление мокроты, содержащей в себе массу вредной микрофлоры: бактерии, инфекции, вирусы, приводит к тяжелым последствиям. Слизистая горла раздражается и краснеет, вызывая кашель, спазмы, першение.
Средства и препараты
Густая мокрота в горле длительное время затрудняет процесс дыхания.
Если у ребенка слышен хрип на вдохе – срочно нужно обращаться к врачу и лечить с помощью препаратов.

| Симптомы | Заболевание | Препараты | Лечащий эффект |
| Густая зеленая мокрота вызвана бактериальной инфекцией | Бактериальная инфекция | Антибиотики: Азитромицин, Флемоксин, Амоксициллин | Улучшение ощущается спустя 4-5 часов после приема первой дозы. Курс приема: 5 дней. По окончании лечения наблюдаются лишь остаточные явления |
| Першение в горле, кашель, головная боль | Вирусная инфекция | Эргоферон, Когоцел, Ингаверин | На 3-5 сутки пациент чувствует себя значительно лучше. Нормализуется температура тела |
| Слезятся глаза, закладывает нос вплоть до полного отека и невозможности дышать самостоятельно | Аллергическая реакция | Антигистаминные препараты: Супрастин, Лоратадин, Зиртек | Симптоматика снижается спустя 20 минут с момента приема. Желательно исключить контакт с возбудителями аллергии |

Корректное лечение может назначить только врач после полученных результатов анализов.
Если симптомы проявляются у новорожденного, нужно постараться облегчить дыхание. Для этого подойдут ингаляции небулайзером.
В специальную емкость заливается физраствор. Пар совершенно безвреден для младенца. Достаточно подышать в течение одной минуты, чтобы мокрота в горле и легких разжижилась и свободно откашливалась.
Ингаляции успешно помогают и взрослым справиться, как со скоплением мокроты, так и с кашлем и насморком.
Обратите внимание! При температуре тела выше 37 градусов Цельсия ингаляции проводить нельзя.
Ингаляции используют и в качестве профилактики простудных заболеваний.
Лечение народными средствами
Лечение мокроты народными средствами приводит к стабильным положительным результатам, но в более длительный срок.

Рецепты народного лечения:
- Травяные чаи. В состав таких чаев обязательно включают ромашку, душицу, календулу.
Эти растения обладают отхаркивающим муколитическим свойством. Разжижают мокроту и выводят ее из горла. - Теплое молоко с медом прогревает бронхи, смягчает слизистую носоглотки, успокаивает раздраженные рецепторы, снимая першение.
- Классический старинный рецепт редьки с медом. С черной редьки срезают один конец.
В середине чайной ложкой делают углубление объемом 3-8 кубических сантиметра. Туда закладывают мед.
Закрывают срезанной крышкой и оставляют на несколько часов. Образованный сироп пьют 3-5 раз в день по чайной ложке. - Частые полоскания теплой водой, в которой растворена чайная ложка соли и чайная ложка соды.
Этот раствор дезинфицирует горло, снимает раздражение, способствует выведению бактерий.
Народные рецепты хороши для беременных, кормящих, детей. Они безвредны и безопасны.
Важно! Применять антибиотики для лечения можно только по рецепту врача.
Антибиотики – лекарственные средства химической промышленности. Они раздражают слизистую желудка, плохо влияют на пищеварительную систему, ослабляют иммунитет. Народные же средства не имеют противопоказаний.
Профилактика
Для профилактики возникновения хронической мокроты в горле для начала необходимо установить ее истинную причину.

Если не устранить первоисточник, то заболевание будет проявляться вновь, как реакция на самые мелкие раздражители. К примеру, при незначительном переохлаждении.
В качестве профилактики используют:
- Регулярные ингаляции небулайзером.
- Ванны с морской солью.
- Здоровый образ жизни и правильное питание.
- Занятия спортом.
- Поддержание хорошей физической формы.
- Полоскание рта и горла дважды в день.
Обратите внимание! Профилактика заболевания значительно эффективнее его лечения.
В качестве профилактики подойдут ежегодные поездки на море. Соленый морской воздух благотворно сказывается на работе всех систем организма.
Особенно морские прогулки по побережью рекомендуют людям, страдающим аллергией.
Полезное видео
Источник
