Могут ли порваться легкие от кашля
Разрыв легкого – это нарушение целостности ткани легкого и плевры без повреждения грудной клетки. Является тяжелым, опасным для жизни состоянием. Чаще возникает вследствие ранения легкого отломками сломанных ребер. Реже образуется при резком натяжении тканей в области корня легкого в момент удара или падения с высоты. Сопровождается цианозом и выраженной одышкой. Возможно кровохарканье и подкожная эмфизема. Диагноз выставляется на основании рентгенографии. При периферических разрывах осуществляется пунктирование и дренирование, при повреждении корня легкого обычно требуется операция.
Общие сведения

Разрыв легкого
Причины
Разрыв легкого чаще наблюдается при тяжелых переломах ребер (множественных, двойных, со смещением отломков). В отдельных случаях выявляется другой механизм повреждения – частичный отрыв легкого от корня вследствие чрезмерного натяжения при резком ударе или падении. Патология нередко выявляется в составе сочетанной травмы (политравмы) при автодорожных происшествиях, падениях с высоты, криминальных инцидентах, промышленных или природных катастрофах.
Патогенез
При переломах ребер разрыв легкого сочетается с повреждением висцеральной плевры (внутреннего листка плевры, окутывающего ткань легкого). При этом париетальный (наружный) листок плевры может повреждаться или оставаться интактным. Выраженность симптомов разрыва легкого напрямую зависит от глубины и локализации ранения. Чем дальше расположен разрыв от корня легкого, тем менее тяжелая клиническая картина наблюдается у пациентов. Это обусловлено тем, что при ранении периферических участков легкого нарушается целостность только мелких сосудов и бронхов. Тем не менее, такая травма может повлечь за собой опасные для жизни последствия из-за формирования пневмоторакса, полного спадания легкого и развития острой дыхательной недостаточности.
Частичные отрывы легкого у корня чреваты нарушением целостности крупных сосудов и бронхов. Повреждение крупных долевых бронхов сопровождается очень быстрым образованием тотального пневмоторакса с полным спаданием легкого, а кровотечение из сегментарных и субсегментарных артерий может не только вызвать образование значительного гемоторакса, но и стать причиной острой кровопотери с развитием гиповолемического шока. Кровотечения из легочной артерии, нижней или верхней полой вены в клинической практике практически не встречаются, поскольку из-за массивной кровопотери пациенты обычно погибают еще до прибытия скорой помощи.
Симптомы разрыва легкого
Клиническая картина зависит от локализации, глубины и обширности раны в легочной ткани, а также от наличия или отсутствия повреждений крупных бронхов и сосудов. Состояние больного обычно тяжелое и не соответствует состоянию пациентов с неосложненными переломами ребер. Больной с разрывом легкого беспокоен, его пульс учащен. Отмечается цианоз, выраженная одышка, резкие боли на вдохе и болезненный мучительный кашель, нередко – с примесью крови.
Поврежденная половина грудной клетки отстает или не участвует в акте дыхания. Пальпаторно может определяться подкожная эмфизема. Дыхание на стороне поражения ослаблено, при тотальном пневмотораксе – не прослушивается. При перкуссии над областью гемоторакса определяется тупой звук, над областью пневмоторакса звук обычно не тимпанический и ненормально громкий. При нарастании гемоторакса или пневмоторакса состояние пациента быстро ухудшается.
Диагностика
Диагноз разрыв легкого устанавливается на основании анамнеза, жалоб, данных осмотра и результатов рентгенографии. На рентгенограммах определяется коллабирование (спадание) легкого, средостение смещено в здоровую сторону. При гемотораксе спавшееся легкое просматривается на фоне затемнения, при пневмотораксе – на фоне просветления. При гемотораксе в нижних отделах грудной клетки четко определяется уровень жидкости, имеющий вид горизонтальной границы (в отличие от нормальной картины, при которой визуализируется выпуклый купол диафрагмы, а под легким не выявляется интенсивное гомогенное затемнение).
В случаях, когда в плевральной полости имеются спайки, возникшие вследствие предшествующих травм или заболеваний, на рентгенограммах грудной клетки может выявляться нетипичная картина пневмо- и гемоторакса. Ограниченный гемоторакс выглядит как локальное гомогенное затемнение с четкими контурами и обычно локализуется в нижних или средних долях легких. Ограниченный спайками пневмоторакс может визуализироваться как локальное просветление неправильной формы.
Лечение разрыва легкого
Все пациенты госпитализируются в отделение травматологии и ортопедии или грудной хирургии. Как правило, периферические разрывы легкого удается излечить без масштабного вскрытия грудной клетки, путем введения лекарственных средств и проведения различных манипуляций. Пациентам назначают кровоостанавливающие препараты (хлористый кальций), в некоторых случаях с гемостатической целью проводят переливания небольших объемов крови.
При гемотораксе и ограниченном пневмотораксе выполняют повторные плевральные пункции, учитывая локализацию скопления крови или воздуха по данным рентгенографии легких или рентгеноскопии. При распространенном или тотальном пневмотораксе накладывают плевральный дренаж. При нарушении центральной гемодинамики осуществляют сердечно-сосудистую медикаментозную терапию: подкожное введение 1% раствора мезатона и внутривенное введение коргликона в изотоническом растворе хлорида натрия. При необходимости проводят профилактику шока: 10% раствор хлорида кальция и аскорбиновой кислоты внутривенно, гидрокортизон внутримышечно, раствор глюкозы внутривенно капельно.
Показанием к хирургическому вмешательству при разрыве легкого является ухудшение состояния пациента (усиление цианоза, нарастание одышки, появление признаков гиповолемического шока), несмотря на проведение адекватных консервативных мероприятий. Операцию выполняют в экстренном порядке под общим наркозом. В большинстве случаев используют переднебоковой разрез с рассечением одного или нескольких реберных хрящей в непосредственной близости от грудины. Разрез начинают на уровне повреждения, начиная от средней подмышечной линии, продолжают по межреберному промежутку и заканчивают у грудины.
В рану вводят ранорасширитель, удаляют кровь, выявляют поврежденные артерии и перевязывают их на протяжении. Затем пальпируют легочную паренхиму, определяя поврежденный участок. Дальнейшая оперативная тактика зависит от локализации (ближе к корню или на периферии), тяжести повреждения (глубокое или поверхностное), наличия или отсутствия ранений бронхов. При незначительных разрушениях на рану легкого накладывают швы, применяя тонкие шелковые нити. При тяжелых ранениях и размозжениях легочной паренхимы выполняют клиновидную резекцию доли легкого.
В особо тяжелых случаях, при ранах, расположенных у корня легкого в сочетании с повреждением сегментарного бронха и сосуда, требуется лобэктомия (удаление доли легкого). Если есть возможность, в редких случаях ограничиваются перевязкой сосудов и наложением швов на бронх. Бронх окутывают легочной паренхимой и сшивают ее, следя за тем, чтобы не передавить просвет бронха. Рану послойно ушивают, в плевральную полость устанавливают дренаж. В течение первых пяти суток в плевральную полость вводят антибиотики.
В послеоперационном периоде больному для облегчения дыхания обеспечивают полусидячее положение, дают увлажненный кислород, вводят антибиотики, обезболивающие и сердечные препараты. После стабилизации состояния начинают дыхательную гимнастику, проводят физиотерапию. Регулярно осуществляют объективное обследование (оценивают пульс, температуру, аускультативные и перкуссионные данные), назначают повторные рентгеноскопии и рентгенографии грудной клетки для раннего выявления возможных осложнений.
Источник
В эру пандемии COVID-19 многие задаются вопросом: насколько опасен длительный мучительный кашель?
Опасен ли сильный кашель?
Появились различные публикации, как врачи-пульмонологи отвечают на этот вопрос.
https://news.tut.by/society/623788.html
Действительно, кашель – это естественная реакция организма на раздражение гортани, трахеи и бронхов, которая направлена на очищение дыхательных путей от слизи, гноя, инородных тел, которые туда попадают. И в этом плане можно расценивать кашель как защитную реакцию организма.
В норме и при патологии кашель является защитной реакцией организма для очищения дыхательных путей.
Вместе с тем существуют ситуации, когда при чрезмерном надсадном кашле возникают жизнеугрожающие состояния.
Следует сразу сказать, что здесь речь не идет о смертельно опасных заболеваниях, таких как рак легких или туберкулез, которые сами по себе могут стать причиной смерти, и при которых кашель служит одним из симптомов.
Речь пойдёт о спонтанном пневмомедиастинуме!
Что же это такое?
Спонтанный пневмомедиастинум – это скопление воздуха в средостении. Средостение находится за грудиной в грудной клетке и представляет собой сердце, пищевод, трахею и бронхи, а также нервы и крупные сосуды.
Анатомия средостения.
Таким образом, органы средостения несут жизненно важную функцию, и любые патологические изменения, которые из затрагивают, могут нести определенную угрозу для жизни человека.
Что мы знаем о спонтанном пневмомедиастинуме?
Впервые данное состояние было описано в 1939 году у взрослых, однако встречается также и у детей (Gasser CR et al.).
По статистике, чаще всего пневмомедиастинум возникает у молодых худощавых мужчин (более 60%).
Высокие худощавые молодые люди – фактор риска спонтанного пневмомедиастинума.
В трети случаев ситуация возникает на фоне полного благополучия. В 20 % случаев на фоне бронхиальной астмы. Пусковым механизмом служит сильный кашель (до 45% случаев), приступ удушья (49% случаев), попадание инородного тела в дыхательные пути (8%), рвота, инфекции верхних дыхательных путей. В некоторых публикациях указано, что пневмомедиастинум возникает также на фоне курения кальяна (Yasser A Alaska, Chaanoun Khadija). Можно предположить, что любители Вейпа также находятся в группе риска.
Осложнения спонтанного пневмомедиастинума
Кроме самого пневмомедиастинума примерно в 11 % случаев возникает пневмоторакс – попадание воздуха в плевральную полость. По ссылке Вы сможете прочитать в нашей статье, чем опасен пневмоторакс, и что самое грозное осложнение пневмоторакса – это напряженный пневмоторакс, который способен привести к смерти, если своевременно не оказать квалифицированную медицинскую помощь!
КТ пациента из Ухань, у которого на фоне вирусной пневмонии COVID-19 развился пневмомедиастинум, правосторонний пневмоторакс и подкожная эмфизема. https://academic.oup.com/jtm/article/27/5/taaa062/5824832
Некоторые авторы указывают, что спонтанный пневмомедиастинум может привести ещё к одному грозному смертельно опасному осложнению – тампонаде сердца (Emmet E. et al.).
Как образуется спонтанный пневмомедиастинум?
Механизмом развития спонтанного пневмомедиастинума является разрыв альвеол в легких, через которые воздух проникает между тканями в средостение (Эффект Маклина).
Альвеолы – мельчайшие пузырьки в легких, при разрыве который воздух попадает в ткань легких и средостение.
Кроме того, что воздух проникает в средостение, он распространяется дальше на шею и под кожу, вызывая набухание подкожной клетчатки и кожи, её отёк.
Пневмомедиастинум и подкожная эмфизема шеи и грудной стенки.
Шея становится толстая, складки сглаживаются. Если потрогать кожу, то можно ощутить под ней пузырики воздуха и характерный треск, как будто вы трогаете снег. Такой “воздушный отек” кожи называется подкожная эмфизема, а звук хрустящего снега – крепитацией!
Подкожная эмфизема на ощупь “хрустит”, как снег.
Диагностика спонтанного пневмомедиастинума
Как мы уже упоминали, спонтанный пневмомедиастинум возникает в большинстве своем практически у здоровых людей на фоне сильного кашля, плача, рвоты, на фоне приступа бронхиальной астмы, при попадании инородного тела в верхние дыхательные пути. Иногда речь идет о физической нагрузке. Например, есть данные о возникновении заболевания у пауэрлифтера, а также при родах. Курение часто указывается как фактор риска. У пациентов с COVID-19 спонтанный пневмомедиастинум находят примерно в 6% случаев, что требует некоторой коррекции лечения (https://pubmed.ncbi.nlm.nih.gov/2276348/).
Основные симптомы, которые возникают у пациентов со спонтанным пневмомедиастинумом – это боль в груди и шее (и/или горле), одышка, эмфизема кожи шеи и грудной стенки.
Запомните три симптома: боль в груди и шее, одышка, эмфизема шеи и грудной стенки!
Если эмфизема распространяется выше по шее, то возможно изменение голоса, его охриплость, гнусавость, а также затруднение глотания.
Иногда при определении эмфиземы можно ощутить, как хруст “бьется” в такт с сердцем – симптом Хаммена!
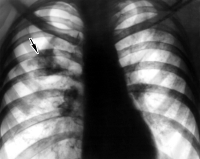
Диагноз, как правило, подтверждается при рентгенограмме грудной клетки и шеи. В некоторых случаях необходимо сделать КТ.
Стрелками показаны скопления воздуха в средостении вокруг сердца, а также в ткани легких и в подкожной клетчатке. Результаты рентгенографии и КТ.
Как мы уже говорили, пневмомедиастинум может стать причиной грозных осложнений со стороны органов средостения, в частности, со стороны сердца, а также заболевания сердца могут напоминать симптомы пневмомедиастинума, поэтому для постановки точного диагноза выполняют ЭКГ, а при необходимости – ЭХО-КГ.
ЭКГ и ЭХО-КГ для исключения заболеваний сердца при подозрении на пневмомедиастинум.
Другое грозное заболевание, которое сопровождается пневмомедиастинум, это спонтанный разрыв пищевода – синдром Бурхаве. Также, как и спонтанный пневмомедиастинум, причиной разрыва пищевода может быть сильная рвота.
Чтобы исключить разрыв пищевода, требуется выполнить рентгеноскопию пищевода с бариевой взвесь.
Рентгенография пищевода с бариевой взвесью. Перфорация пищевода. Пневмомедиастинум.
И, наконец, фибробронхоскопия. Разрыв бронхов и трахеи происходит в редких случаях. Как правило, это тяжелая травма, например, при ДТП, или же падение с большой высоты, причем в момент удара голосовая щель должна быть сомкнута, тогда давление в бронхах будет максимальное.
Тем не менее, чтобы поставить точку в диагностическом поиске, исследование необходимо призвести.
Во время исследования последовательно осматриваются ткани над гортанью, и если есть сомнения, то необходим осмотр оториноларинголога, потому что при некоторых воспалительных заболеваниях на уровне глотки возможно распространение воспалительного процесса вниз по шее и в средостение.
Бронхоскопия, чтобы исключить повреждение трахеи и бронхов.
Конечно, анализы крови и мочи необходимы, чтобы понять, имеется ли в организме воспаление или какие либо другие нарушения, а также для последующего динамического контроля.
Лечение
К счастью, в большинстве случаев спонтанный пневмомедиастинум разрешается без каких либо негативных последствий.
Основное лечение – это покой в условиях стационара, кислородотерапия, чтобы воздух быстрее рассосался, обезболивание.
Однако до 25 % пациентов требую лечения в условиях реанимации!
Отношение к антибиотикам спорное. Считается, что в большинстве случаев необходимости в антибиотиках нет.
Вместе с тем следует помнить, что если спонтанный пневмомедиастинум возник на фоне другого заболевания, то возможно присоединение инфекции с развитием гнойного медиастинита!
В свою очередь, гнойный медиастинит – это тяжелое заболевание с очень плохим прогнозом на выздоровление…
Источник

Интенсивность, локализация и характер болезненных ощущений очень важны для постановки диагноза, и сопровождаются ли они при этом кашлем, одышкой которые являются основными признаками заболевания легких.
Откуда берется боль в органах без нервных окончаний
Стоит сразу ответить на вопрос: могут ли болеть легкие? Однозначно – нет. Но в них есть некоторые участки, в которых может концентрироваться болевой синдром.
- трахея;
- плевра;
- бронхи.
Болезненный кашель не всегда бывает только при пневмонии, потому не стоит сразу впадать в панику и «умирать». Данное проявление характерно многим различным заболеваниям и проблемам, при которых в первую очередь страдают легкие.
Читайте также:Почему болят легкие при кашле и как лечить
Спектр патологий с такой симптоматикой настолько широк, что проще заглянуть в медицинский справочник, чем перечислять их сейчас. Да и нет смысла. Знание названия заболевания еще не несет понятия его механизма и природы. Некоторые недуги, вызывающие кашель, могут быть даже не связаны с легкими, а вообще относится к пищеварительной системе. Потому сразу отметайте мысль, что кашель появляется только при воспалении.
 Кашель сам по себе болезненны или неприятные ощущения появляются в легких без кашля? Важно определить симптом. Каким бы компетентным и опытным не был врач, он не может почувствовать, где что и как у вас болит. Потому нужно уметь объяснить свои ощущения медику с предельной точностью.
Кашель сам по себе болезненны или неприятные ощущения появляются в легких без кашля? Важно определить симптом. Каким бы компетентным и опытным не был врач, он не может почувствовать, где что и как у вас болит. Потому нужно уметь объяснить свои ощущения медику с предельной точностью.
Например, болезненный кашель является первым признаком при раке легких, и его часто путают с банальной простудой. При этом кашель не настойчивый, чаще сухой, чем влажный, и обладает завидной регулярностью. Затяжная форма такого симптома весьма серьезного заболевания не реагирует на простые препараты от кашля, так как претендует на более основательное и серьезное лечение. Вовремя обнаруженный рак лечится, а если его игнорировать и запустить – дело кончится плохо. Но данный симптом отнюдь не является единственным, потому стоит внимательнее относиться к своему физическому состоянию. По этой же причине все люди должны ежегодно проходить флюорографию.
Читайте также: Симптомы и лечение метастатического плеврита
В большинстве других случаев кашля с болью – воспалительный процесс в легких или другие проблемы, связанные непосредственно с ними. Лучше не накручивать себя попусту, а пройти обследование. Если в легких ощущается весьма сильная боль, скорее всего, это обострение какого-то заболевания. В большинстве случаев это сопровождается сложным дыханием и усилением интенсивности при движениях – плевральные боли.
Трахеит – сильная боль в легких за грудиной и при кашле интенсивность неприятных ощущений повышается. При этом состояние плохо поддается терапевтическому лечению.
Врачи всегда во время обследования пациента с болью в легких проверяют интенсивность и наличия синдрома в разных положениях тела больного. Таким образом, могут диагностировать даже:
- межреберную невралгию;
- недуги грудного отдела позвоночного столба;
- воспаление плевры;
- заболевания мускулов;
- радикулит.
 Иногда боли проецируются и отдают в другие органы или участки тела. Так, например, боль за грудиной в области сердечной мышцы и отзывающаяся между лопаток со спины, перетекая в левую руку, – коронарная недостаточность.
Иногда боли проецируются и отдают в другие органы или участки тела. Так, например, боль за грудиной в области сердечной мышцы и отзывающаяся между лопаток со спины, перетекая в левую руку, – коронарная недостаточность.
Боль в груди не стоит путать с легкими, так как это совершенно разные вещи и могут свидетельствовать о несхожих заболеваниях. Если «болят легкие», чаще всего это ощущается сзади, но четко определяется, что жертвой является отнюдь не спина.
Даже когда бросаешь курить, периодически будет появляться кашель. Потому что более 75% курильщиков, независимо от возраста и продолжительности вредной привычки, страдают от легочных заболеваний разной природы и степени развития. Судя по статистике, лишь 4% человек, бросив курить, не приобретают в обмен кашель.
Даже с помощью медикаментозной помощи, легкие восстановятся далеко не сразу, и понадобится много времени, чтобы они очистились и восстановились.
Читайте также: Лечение плеврита народными средствами и лучшие рецепты
Заболевания, при которых болят легкие
Самые распространенные типы недугов, при которых один из основных симптомов боль в легких:
- при сухом плеврите неприятные ощущения есть только с одной стороны – правой, левой. Синдром нарастает постепенно при глубоком вздохе, кашле, резких движениях туловища. Локализация боли чаще всего в боковых нижних частях грудной клетки. Плевра меньше двигается, если лечь на тот бок, со стороны которого вы чувствуете боль, и та стихает. Потому пациент часто инстинктивно ложится именно так;
- экссудативный плеврит характерен при туберкулезе и некоторых других недугах. Когда болезнь только формируется, пациент ощущает боль в боку и затруднения дыхания во время даже медленного движения пораженного болезнью участка тела. Изнурительный кашель вплоть до рвотных позывов. Когда экссудат накапливается боль проходит, но появляется чувство тяжести, а во время пальпации чувствуются припухлости в участках между ребрами;
- пневмония крупозная – острое инфекционное поражение парных органов воздушного дыхания, затрагивает как одну, так и несколько долей. Пневмококк, попавший в легкие, является возбудителем заболевания. При этом характерны повышение температуры, боль в легких, озноб, признаки интоксикации, покрасневшее лицо, герпес на губе, которые могут посинеть и трудное дыхание. Кашель сухой, но болезненный, постепенно переходящий во влажный с кровяными тягучими выделениями;
- при бронхите боль нарастающая, сопровождающаяся сильным и затяжным кашлем. Синдром может ощущаться в спине, вызывая ломоту. Во время нарастания интенсивности начинают сокращаться большинство мышц тела. Организм быстро слабеет, и нервная система частично теряет контроль над телом;
- спонтанный пневмоторакс – воздух поступает в легкие пока давление в плевральном участке не сравняется с внешним, после чего наступит коллапс парного органа. Наступает такое состояние при травмах легких, абсцессе, туберкулезе, эмфиземе, злокачественной опухоли легких, разрыве эхинококковой кисты.
Если вы не знаете природу боли в груди, а та беспокоит вас уже некоторое время, немедленно обращайтесь к врачу.
Источник
