Кто как лечил стоматит при беременности

Женщина в период гестации попадает в группу риска стоматологических заболеваний. Связано это с тратой энергии на формирование плода и гормональной перестройкой. Стоматит у беременных — частое заболевание, возникающее преимущественно на ранних сроках вынашивания плода. Он протекает в нескольких формах, потому важно знать, что делать при первых симптомах, как и чем лечить воспаление, и какие последствия можно ожидать в случае его игнорирования.
Содержание
- Что такое стоматит у беременных
- Причины
- Симптомы
- Стоматит в 1 триместре
- Опасно ли заболевание
- Лечение стоматита у беременных
- Афтозный стоматит
- Лечение
- Герпесный стоматит
- Лечение
- Питание и диета
- Чем лечить в домашних условиях
Стоматит во время беременности
Стоматит — это воспаление слизистой во рту, которое может поражать отдельные участки или все десна, язык, небо и щеки. Заболевание возникает вследствие ослабленного иммунитета у беременной, под действием инфекционных агентов и после травм. В 1 триместре высок риск заболевания, и при появлении его симптомов женщина должна сразу же посетить врача, чтобы лечить воспаление на ранней стадии, не дожидаясь осложнений.

Справка! Частая локализация стоматита при беременности – на языке, он может осложниться, распространившись на всю слизистую полости рта. Проявляется образованием язвочек, покраснением, болью.
Различают катаральный, афтозный, герпесный, бактериальный, язвенный и язвенно-некротический стоматиты. Последние 2 формы протекают тяжело, лечение их длительное, требует применения потенциально опасных для плода препаратов. В первом триместре беременные чаще сталкиваются с катаральной, легкой формой воспаления, которая проходит в течение недели.
Гингивит при беременности: причины, последствия и лечение беременных
Причины
Основной фактор развития стоматита при беременности — ослабленный иммунитет. При его нормальной работе соблюдается баланс полезной и патогенной микрофлоры. Начало гестации сопровождается естественным подавлением активности иммунной системы. В это время происходит сбой, условно-патогенные микроорганизмы активируются, провоцируя воспаление. Микрофлора нарушается при наличии определенных условий.
Почему может возникать стоматит при беременности:
- зубные отложения, которые являются источником инфекции;
- недостаточная гигиена полости рта;
- дефицит витаминов и микроэлементов;
- травмы слизистой;
- аллергическая реакция;
- генетическая предрасположенность;
- заболевания желудочно-кишечного тракта;
- ожоги щелочами и кислотами;
- применение определенных лекарственных препаратов.
В группу риска попадают женщины с хроническим кандидозом полости рта, который с большой вероятностью обостриться на ранних сроках вынашивания плода. Способствовать развитию патологии будет вирус герпеса, который также активируется при ослабленной защите организма.
Симптомы
Признаки воспаления во рту во время беременности те же, что и в остальных случаях. На течение заболевания будет влиять его форма, но и есть и общие проявления.
Симптомы стоматита у беременных:
- покраснение слизистой языка, неба, щек, десен;
- неприятный запах изо рта;
- гиперсаливация — повышенное слюноотделение;
- жжение, покалывание, реже зуд;
- язвочки и эрозии с красной каймой;
- кровоточивость десен;
- нарушение вкусовых ощущений;
- активное скопление налета на языке.
Эрозии могут достигать размера до 10 мм, что причиняет дискомфорт во время приема пищи и разговора. Женщине становится трудно глотать, язык отекает, и движение им причиняет боль. Если вовремя не начать лечение, появляется резкая болезненность, состояние ухудшается. По мере прогрессирования стоматита присоединяются симптомы интоксикации: тошнота, рвота, головная боль, усталость, повышение температуры тела.
Стоматит на ранних сроках беременности
В начале беременности — в 1 триместре женщины наиболее часто сталкиваются с катаральным и грибковым стоматитом. Последний проявляется образованием белого налета на слизистой и неприятным запахом. Катаральный характеризуется желтоватым налетом, кровоточивостью десен.
При появлении любых симптомов заболевания нужно обратиться к стоматологу. На ранних сроках нельзя проводить лечение лекарствами, которые обычно для этого используются. Поэтому крайне важно вовремя заметить малейшие изменения, когда еще можно применять местные средства для устранения воспалительного очага.
Чтобы предупредить воспаление в первые недели беременности, нужно провести санацию полости рта еще во время ее планирования. Первый триместр неблагоприятный для стоматологического лечения, но если стоматит появился, врач выпишет безопасные средства для его лечения и даст рекомендации для профилактики повторного заболевания.
Опасен ли стоматит при беременности
Стоматологические заболевания при беременности опасны, если их не лечить. В случае кариеса, повышается риск этого заболевания у ребенка и уже «во взрослой» его жизни. При стоматите же есть вероятность отравления организма малыша продуктами распада бактерий и вирусов, что будет негативно сказываться на гестации.

Справка! Опасные последствия возможны и в том случае, когда женщина не знает, что беременна, и лечение на ранних сроках проводится антибиотиками.
Чем опасен стоматит во время беременности для плода и беременной:
- переход заболевания в язвенную форму;
- интоксикация организма продуктами распада;
- обезвоживание, одинаково опасное для женщины и будущего ребенка;
- патологии органов и систем у ребенка вследствие отравления токсинами.
Если женщина игнорирует заболевание, боясь лечением навредить ребенку, есть риск осложнений, а именно гангрены с поражением костей. Это нанесет еще больший вред плоду, а вот своевременное лечение поможет безопасно убрать проявления недуга.
Стоматит во время беременности: лечение
Лечение стоматита при беременности несколько отличается, ведь многие средства и препараты под запретом. При появлении первых симптомов нужно сразу же обратиться к врачу. Стоматолог назначит местные антисептические средства для полоскания и обработки пораженных участков. Это Мирамистин, Фурацилин, Хлоргексидин.
Справка! В зависимости от срока беременности, могут назначаться иммуномодулирующие и антибактериальные препараты. Принимать их без назначения врача категорически запрещено.
В первом триместре лечение ограничивается антисептическими полосканиями и обработкой ран местными народными средствами и аптечными препаратами. С 12 недели врач может назначить стоматологические антибактериальные гели — Холисал, Метрогил Дента, Асепта, Виферон.
В случае кандидозного стоматита назначается гель Холисал, при аллергическом показаны антигистаминные средства — Эриус, Супрастин. Таблетированные препараты при беременности применяются по строгим показаниям. При тяжелом течении герпесной патологии врач может назначить Ацикловир курсом до 7 дней.
Афтозный стоматит при беременности
Афтозный стоматит у беременной может появиться на фоне имеющихся патологий желудка и кишечника, травм слизистой оболочки, гиповитаминозе. Он опасен для мамы и плода тем, что в полости рта образуются болезненные язвочки.
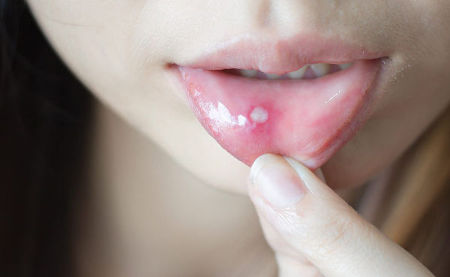
Они достигают 5 мм, причиняя сильный дискомфорт. Язвы покрываются белым налетом, со временем образуя обширные очаги.
Лечение афтозного стоматита
Лечение проводится местными средствами. Женщина должна ежедневно полоскать рот отварами трав, антисептическими растворами, после чего наносить на язвы антибактериальные и ранозаживляющие гели.
Воспаление десен при беременности: чем лечить и как снять кровоточивость
На раннем сроке во время беременности врач назначает антисептики Мирамистин, Хлоргексидин. В отдельных случаях для обработки ранок подойдут метиленовая синька и зеленка. В 3 триместре проводится аналогичное лечение, а на втором – рассматривается вариант приема лекарств внутрь. В любом случае нужно посетить стоматолога, чтобы узнать, чем лечить афтозную форму стоматита без вреда для плода.
Герпесный стоматит при беременности
Герпетический стоматит во время беременности проявляется высыпаниями на коже и слизистой. Причина – вирус простого герпеса. Пусковым механизмом будет подавление иммунного ответа из-за наступившего зачатия, солнечная инсоляция, переохлаждение.
Во рту возникают пузырьки с жидкостью, которые лопаются, образуя язвы. Это болезненная и опасная форма стоматита. Без лечения она часто рецидивирует. Основным ее фактором появления будет ослабленный иммунитет, ведь именно тогда активируется вирус герпеса.
Герпесный стоматит у беременных: чем лечить
Вирусный стоматит на ранних сроках и в 3 триместре лечится местными средствами. Основной представитель — Виферон. Эффективное лечение в середине беременности предполагает прием Ацикловира в течение 5-7 дней. Назначение может сделать только врач.
Питание и диета
Для эффективного лечения стоматита во время беременности важно изменить питание. Диета предполагает употребление витаминной пищи комфортной температуры. Питание должно быть щадящим, оно исключает горячее, слишком соленое, перченое, острое, кислое. Беременным рекомендуется включить в рацион продукты, содержащие фолиевую кислоту, витамины группы B, цинк, железо.
Полезные рекомендации по поводу питания при стоматите:
- отказаться от кислых овощей и фруктов, включая цитрусовые, помидоры, сливы;
- исключить специи, добавлять соль в минимальных количествах;
- кислые соусы заменить мягкими, на основе молока или сметаны;
- употреблять только мягкую пищу, которая не сможет повредить слизистую.
Полезными при стоматите будут следующие продукты:
- молочные и кисломолочные;
- свежие овощные соки;
- плавленные и мягкие сорта сыра;
- овощные бульоны;
- мясо и рыба на пару;
- дыня, арбуз, другие ягоды и фрукты с нейтральным вкусом (не кислые);
- каши на молоке и воде.
Перед употреблением все продукты рекомендуется измельчать до состояния пюре. Привычные бульоны и супы с кусками мяса и картофеля лучше заменить крем-супом и супом-пюре. В рационе должны преобладать продукты с витаминами группы А, В, С. Пища должна быть теплой, и ни в коем случае не горячей. Сладкоежкам рекомендуется с пирожных переключиться на сливочное мороженое.
Изменяя рацион, помимо перечисленных рекомендаций, нужно учитывать и отдельные правила для беременных. Диета при стоматите не должна противоречить здоровому питанию, полезному во время гестации. Лучше уточнить у диетолога, что можно кушать, а от чего лучше отказаться.
Справка! При соблюдении простых правил питания можно избавиться от симптомов стоматита быстрее — за 1-2 недели.
Чем лечить в домашних условиях
В домашних условиях можно готовить безопасные народные средства. Это будут вспомогательные средства, которые помогут убрать болезненность, зуд, жжение, улучшив общее самочувствие. Применять народные рецепты нужно крайне осторожно, ведь многие растения, использующиеся для их приготовления, являются аллергенами или токсичны для ребенка.

Безопасные народные средства при стоматите у беременной:
- настой шалфея — ложка травы заливается стаканом кипятка, настаивается 30 минут, раствор процеживается, применяется для полоскания рта не менее 5 раз в день;
- настой ромашки — готовится и применяется аналогично первому рецепту;
- настой прополиса — в растворе смачивается ватка, прикладывается к язвочкам;
- содовый раствор — в стакане теплой воды разбавляется ложка соды, раствором проводится полоскание рта после каждого приема пищи.
Важным направлением в терапии стоматитов для беременной будет соблюдение гигиены полости рта. При воспалении рекомендуется использовать мягкую зубную щетку, а сразу после лечения заменить ее на щетку со щетиной средней степени жесткости. Ежедневно нужно использовать интердентальный флосс и ополаскиватель. При стоматите подойдет антибактериальный раствор на натуральной основе.
Чистка зубов выполняется ежедневно, даже при болезненности. Нужно аккуратно счищать налет со слизистой, стараясь не повредить воспаленные участки. После каждого приема пищи нужно обязательно использовать ополаскиватель или раствор, приготовленный самостоятельно.
Внимание! Если симптомы не проходят в течение 1-2 недель при назначенном врачом лечении, нужно срочно посетить стоматолога для смены схемы терапии.
Учитывая негативное влияние на плод лекарств, женщине важно обратиться к стоматологу, когда заболевание только начинает проявляться. Покраснение слизистой, зуд, болезненность десен, сыпь, неприятный запах, налет на языке — это повод немедленно посетить врача. Если же обратиться за помощью, когда стоматит уже замучил, лечение будет длительным, а это стресс для будущей матери и интоксикация плода продуктами жизнедеятельности вирусов, грибов и бактерий.
Актуальное видео
Как и чем лечить стоматит во время беременности
Рекомендуемые материалы:
Токсикоз на ранних сроках беременности
ХГЧ при беременности
Лечение тромбофилии во время беременности
Запор у беременной: что делать и как избавиться
Гестационный сахарный диабет
Что такое тренировочные схватки, как отличить от истинных
Анализ на антитела при беременности при отрицательном резусе матери
ТТГ при беременности: норма в таблице
Определение срока по УЗИ: вредно ли исследование для плода
Источник
Я решила написать отдельный пост. Очень надеюсь, что кому-то в похожей ситуации это поможет. Потому что сама, когда лежала в перинатальном центре, искала везде информацию , и вот теперь могу собрать ее в один пост. Все то, что я прочитала и испытала на себе.
Вот моя история : https://www.babyblog.ru/community/post/poteri/3165551
1) Девушки, самое главное, не делайте прокол и забор пуповинной крови! Есть альтернативный способ проверки на хромосомные аномалии, и пусть он стоит почти 40 тыс- но это плата за жизнь ребенка. Да, пишут и говорят, что риск выкидыша 1-3% в течение недели. Но на деле – этот рубец на матке и на околоплодном пузыре приводит к подтеканию вод на отдаленном сроке. Я сделала прокол на 22 неделе, и когда через неделю сказала об этом своему врачу в районной поликлинике- она не стала согласно кивать головой, а четко и уверенно сказала, что от таких проколов на 26 неделях начинаются выкидыши. Я тогда отмела эту информацию, да и что бы я уже могла исправить. Мне нужен был анализ крови ребенка, чтобы знать, не убила ли моя онкология его иммунитет. Оказалось, что ничего не убила и все нормально. Наш материнский организм защищает ребенка изо всех сил.
2) Читала много информации о том, почему начинает лопаться пузырь. Разные причины. В моем случае , это было из-за того, что как раз на 26 /27 неделях стал интенсивно расти живот. И как раз в тот день, 31 августа, я много бегала- сначала в онкологию, потом на работу, потом снова в онкологию, потом вернулась на работу. И съела-выпила кучу еды. Было жарко, и выпила в течение часа 2 литра жидкости. И было ощущение, что живот лопнет просто- изнутри на него давил желудок и кишечник, а снаружи – мышцы. В Общем- не переедать и не бегать так много .
3) У 1 из 10 женщин начинается преждевременное подтекание вод. Это статистика. Если вы это обнаружили- не паникуйте, а срочно езжайте в перинатальный центр. Как только образовалась дырочка в пузыре, то в течение 12 часов 100% воды будут инфицированы. Тоже статистика.При неповрежденном пузыре вода стерильная. У нас во влагалище есть своя микрофлора. Есть условно-патогенные микробы, которые живут всегда у всех в маленьких концентрациях. Но эти микробы, поднимаясь вверх к отверстию в пузыре , попадают в воду- инфицируют ее, и, самое плохое, расплавляют дырочку в пузыре. Не дают пузырю склеиться обратно. Т.е., если началось подтекание – это будет инфекция, и со временем изливание вод будет только усиливаться из-за неумолимо растущего отверстия в пузыре ( инфекция “ест” пузырь). Опять же, эта инфекция не взялась вовсе ниоткуда или там от мужа. Это наши собственная микрофлора, которая потеряла свой баланс, и условно-патогенные микроорганизмы дали себе волю. И это будет обязательно. Поэтому нам нужна помощь в стационаре.
4) В стационаре вам обязательно должны взять анализ околоплодных вод, чтобы определить какие именно микроорганизмы стали превышать допустимую норму. В моем случае это был энтерококк фекалис (лат.Enterococcus faecalis). Пока готовится этот анализ ( 2-5 дней), вам будут колоть антибиотик общего действия. Мне кололи цефотаксим. Могут цефазолин. Через 3 дня выяснилось, что энтерококк фекалис не чувствителен к цефотаксиму. Назначили амоксиклав в/в 3 раза в день. Так как посев выявил чувствительность к нему . Т.е., должны сделать посев на чувствительность к антибиотикам. Это очень важно, так как вам надо подавить рост бактерий, и никакого толку не будет , если наобум капать любые антибиотики. Итак, мне капали амоксиклав.
5) Должны брать ежедневно анализы крови! Если содержание лейкоцитов стало повышаться- это идет рост инфекции и антибиотик не помогает. Норма до 9.Есть еще один маркер инфекции , называется с-реактивный белок. В норме его должно быть 0-5. С- реактивный белок повышается от всего, он как индикатор, что в организме воспаление. Пусть даже будет простой стоматит. И, конечно, он повысится, если при подтекании вод не помогает антибиотик. Поэтому – каждый день отслеживать, что у вас с кровью. В моем случае мы избежали инфекции, и у сына этот белок тоже был близок к 0. Т.е., если у недоношенных лейкоциты могли еще скакать, из-за незрелости кроветворной системы, то С- реактивный белок уж точно не обманет. Инфекции не было ни у меня, ни у сына.
6) Капали мне амоксиклав, и в итоге все равно в анализах крови при нормальном кол-ве лейкоцитов, С- реактивный белок стал повышаться. Мы связались с Москвой, с НИИ Кулакова на Опарина, и там порекомендовали антибиотик Амписид. Это был третий уже антибиотик, и он мне сразу помог! Капают его 2 раза в день, в/в. Лейкоциты , как и были- в норме, но С- реактивный белок упал , практически, к 0, и это было отлично. Как только начали капать амписид, у меня уменьшилось кол-во вытекаемых вод. Т.е, отверстие , разрыв по рубцу, стал уменьшаться. Но я еще помогала тем, что , понимая, что разрыв находится справа и вверху матки, в месте прокола, старалась никуда не вставать с кровати, находится полусидя даже и ночью. Мне подняли ножной конец кровати на скамеечку, а головной сам поднимался. Т.е., получилось , что я все время сижу. так и спала. Это помогает. Т.е., надо соблюдать покой и найдите положение, при котором будет меньше вытекать воды. К сожалению, если надрыв пузыря произошел снизу, то надо придумывать другое положение, возможно, подкладывать под таз валик. Но необходимое положение надо искать!
7) Не доверяйте УЗИ! Вода в пузыре в норме обновляется в небольшом объеме каждые 4 часа, а в течение 3-х суток она меняется полностью! Если у вас идет подтекание вод, то это не означает, что ребенок там останется без воды. Самое плохое- это именно инфекция. Без воды ребенок практически не останется, так как она постоянно к нему набирается. Если вам удастся 3-4 дня провести, не допуская вытекания воды, то вы уже победили! Симптомы того, что вода набирается- усиленное кровообращение в матке ( оно хорошо чувствуется), матка как бы тихо гудит. Ребенок начинает свободней себя чувствовать – у меня он переворачивался даже горизонтально. Его движения не такие сильные, верней. не такие болезненные. Хотя что там может быть больного от шевелений родного сына, но все же, когда в тот момент, когда у меня было совсем мало воды, то движения ребенка ощущались гораздо сильней, чем когда в матка достаточно воды. Ориентируйтесь на свои ощущения! Живот в обхвате должен расти. У меня за то время, пока вода набиралась, вырос на 7 см. Это за выходные .Грудь стала тяжелеть. Видимо, она реагирует на растяжение матки от прибывающей воды.
8) Не паникуйте! Если врач сказала, что воды совсем нет, абсолютное маловодие, то при отсутствие инфекции, ребенок спокойно может просидеть в матке 3 дня без воды.Он ею не дышит, и не пьет. Вода нужна ему как комфортная среда и для облегчения движения. Ну и для растяжения матки, чтобы она не облипла вокруг ребенка. Поэтому- Боритесь за воду и за время , проведенное ребенком в животе. Помните, что как только его вытащат – то у него будет боль. Ему будут всовывать трубочки в легкие и в желудок- это Больно! Ему будут ставить внутривенные или подключичные катетеры-это тоже больно. Знаю по себе.Таким маленьким детям не дают обезболивающее, практически. Кроме нурофена сиропа. Берегите своего ребенка внутри себя…
9) Если хотите помочь ребенку- идите на кесарево! Я в то время не знала, как лучше, хотела сама родить, так как наивно думала, что это будет как и первые роды в прошлом году. Но врачи сами настояли на кесарево, и уже после операции узнала все тонкости. Во время искусственных родов в 29 недель организм к ним не готов совершенно. Родовые пути “жесткие”, а ребенок такой хрупкий и слабенький. Не мучайте его,- малышу крайне сложно пройти весь путь, и остаться неповрежденным. Кровоизлияния в мозг, в легкие… Да,и при кесарево будет кровоизлияние в мозг. Только из-за разности давления в водной среде матки и в воздухе! Вдумайтесь… Как я прочитала – “взрослый человек” бы такое не выдержал. Нельзя сравнивать силы и крепость доношенного ребенка и малыша на 29 неделях. В первые часы после кесарево я очень переживала, что лучше бы роды вызвали, мне в то время показалось, что роды легче прошли. Но по факту- я увидела недоношенных детей после искусственных родов- неровные головки, кровоизлияния в мозг 3-4 степени! /И сейчас меня хоть немного утешает, после смерти моего сына, что я не прогнала его еще и через эту дополнительную боль…Не надо..
10) Пока я лежала в дородовом отделении, то много девушек с изливаниями вод прошло рядом. И , может именно из-за моей ситуации в онкологией, или из-за того, что мы связывались с Москвой и искали все возможные пути сохранения беременности- то мною и занимались , действительно. Рядом пролежала девушка, правда 33/34 недели беременности- ей просто кололи стандартный цефотаксим, который , например, совсем на мою микрофлору не повлиял. И у ней было лейкоцитоз, т.е., пошла в рост инфекция. Никто ей не подбирал антибиотик. А воды каждый день текли и текли. Набирались и снова текли. И вот после недели лежания ей в один день на осмотре прорвали специально пузырь, и вызвали роды. Но одно хорошо, что 33/34 недели – это уже хороший срок, да и девушка была морально готова к родам. Вывод такой- если хотите сохранить беременность, то вам нужен действенный антибиотик и покой. Не надо бояться “лишних” лекарств. Сейчас вам антибиотик, а недоношенному ребенку все равно будут колоть антибиотик именно из-за незрелости имунной системы. Колют обязательно всем детям. Для этого ставится диагноз Пневмония . У моего сыночка , когда я специально узнавала, по анализам не было никакой инфекции. И с-реактивный белок, который на все реагирует, был около 0. Т.е, все чисто. И ему все равно кололи ампициллин, чтобы ничего не подхватил. Рядом лежал ребенок весом 780,0, и ему капали меронем – сильнейший и очень дорогой антибиотик, применяемый при тяжелых инфекциях. Вот у него, как я понимаю, была истинная пневмония… Не знаю, как сейчас у малыша дела… Поэтому- пусть лучше вас самих лечат, пусть долго, сложно и больно, но плацентарный барьер у нас очень сильный, и надо еще добиться, чтобы туда проник антибиотик и хоть как-то работал. У нас очень сильная защита для малыша. Верьте в себя и в своего ребенка.
Источник
