Контактный аллергический стоматит дифференциальная диагностика

Аллергический стоматит – воспалительные изменения слизистой оболочки ротовой полости, обусловленные развитием иммунопатологических реакций (гиперчувствительности, гиперергии). Проявлениями аллергического стоматита служат отек, гиперемия, кровоточивость, язвочки и эрозии слизистой оболочки, жжение во рту, боль при приеме пищи, гиперсаливация, иногда ухудшение общего состояния. Обследование пациента с аллергическим стоматитом включает сбор аллергологического анамнеза, выявление причины аллергической реакции, осмотр полости рта, проведение провокационных, элиминационных проб, кожных тестов, исследование слюны и др. Лечение аллергического стоматита предполагает исключение контакта с аллергеном, прием антигистаминных средств, медикаментозную обработку слизистой.
Общие сведения
Аллергический стоматит – патологический симптокомплекс, возникающий в полости рта при микробной, контактной, лекарственной аллергии либо служащий местным проявлением инфекционных, кожных, аутоиммунных и других заболеваний. Аллергические поражения полости рта могут протекать в форме стоматита, папиллита, глоссита, гингивита, пареита, палатинита, хейлита. Среди названных клинических форм аллергический стоматит встречается наиболее часто. Рассмотрение проблем, связанных с аллергическим стоматитом, требует междисциплинарного взаимодействия специалистов в области стоматологии, аллергологии и иммунологии, дерматологии, ревматологии и др.
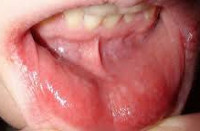
Аллергический стоматит
Причины аллергического стоматита
Возникновение аллергического стоматита может быть связано с проникновением аллергена в организм либо непосредственным контактом со слизистой оболочкой ротовой полости. В первом случае аллергический стоматит будет служить проявлением системной реакции (на пыльцу, медикаменты, плесень, пищевые продукты и т. д.); во втором – местной реакции на раздражающие факторы, непосредственно контактирующие со слизистой (зубную пасту, зубные протезы, лекарственные пастилки для рассасывания, ополаскиватели для полости рта и пр.).
Развитие контактного аллергического стоматита чаще всего связано с повышенной чувствительностью к материалам, используемым в стоматологии: препаратами для аппликационной анестезии, металлическим пломбам, брекетам, ортодонтическим пластинкам, коронкам, акриловым или металлическим зубным протезам. В акриловых протезах аллергическими факторами, как правило, выступают остаточные мономеры, в редких случаях – красители. При использовании металлических зубных протезов может развиваться аллергия на сплавы, содержащие хром, никель, золото, палладий, платину и др. Кроме этого, определенную роль в патогенезе возникновении аллергического стоматита играет кариес, хронический тонзиллит, а также скапливающиеся в протезном ложе болезнетворные микроорганизмы и продукты их жизнедеятельности, которые раздражают слизистую.
Контактный аллергический стоматит чаще наблюдается у пациентов, страдающих хроническими заболеваниями ЖКТ (гастритом, холециститом, панкреатитом, колитом, дисбактериозом, гельминтозами и др.), эндокринной патологией (сахарным диабетом, гипертиреозом, климактерическими расстройствами и пр.). Это объясняется тем, что органические и функциональные нарушения при данных заболеваниях изменяют реактивность организма, вызывают сенсибилизацию к контактным аллергенам.
Развитию тяжелых форм стоматита способствуют другие аллергические заболевания: лекарственная болезнь, пищевая аллергия, риниты, крапивница, экзема, отек Квинке, астматический бронхит, бронхиальная астма и др. Аллергический стоматит не всегда протекает изолированно; иногда он входит в структуру системных заболеваний – васкулитов, геморрагического диатеза, многоформной экссудативной эритемы, системной красной волчанки, склеродермии, болезни Бехчета, синдрома Лайелла, синдрома Рейтера, синдрома Стивенса-Джонсона и др.
Классификация аллергического стоматита
В зависимости от характера клинических проявлений различают катаральный, катарально-геморрагический, буллезный, эрозивный, язвенно-некротический аллергический стоматит. С точки зрения этиологии и патогенеза аллергические стоматиты включают медикаментозные, контактные (в т. ч. протезные), токсико-аллергические, аутоиммунные дерматостоматиты, хронический рецидивирующий афтозный стоматит и другие формы.
С учетом скорости развития симптомов выделяют аллергические реакции немедленного и замедленного типов: в первом случае аллергический стоматит, как правило, протекает в форме ангионевротического отека Квинке. Если реализуется аллергическая реакция замедленного типа, симптомы аллергического стоматита чаще всего обнаруживаются через несколько дней после воздействия аллергена. Иногда аллергический стоматит на зубные протезы развивается спустя 5-10 лет их использования, т. е. после длительного периода бессимптомной сенсибилизации.
Симптомы аллергического стоматита
Проявления аллергического стоматита зависят от формы заболевания. Так, для катарального и катарально-геморрагического аллергического стоматита характерны ксеростомия (сухость во рту), жжение, зуд, нарушение вкусовой чувствительности (кислый вкус, металлический привкус), дискомфорт и болезненность при приеме пищи. При объективном осмотре определяется гиперемированная и отечная слизистая полости рта, «лакированный» язык; при катарально-геморрагической форме на фоне гиперемии выделяются петехиальные кровоизлияния и отмечается кровоточивость слизистой.
Буллезный аллергический стоматит протекает с образованием в полости рта везикул различного диаметра с прозрачным содержимым. Обычно после вскрытия пузырей аллергический стоматит переходит в эрозивную форму с формированием на слизистой оболочке эрозий, покрытых фибринозным налетом. Появление язвочек сопровождается резким усилением локальной болезненности, особенно проявляющейся при разговоре и приеме пищи. При слиянии отдельных дефектов на слизистой могут образовываться обширные эрозивные поверхности. Возможно ухудшение общего самочувствия: потеря аппетита, слабость, повышение температуры тела.
Наиболее тяжелой по своим проявлениям является язвенно-некротическая форма аллергического стоматита. При этом определяется резкая гиперемия слизистой с множественными язвочками, покрытыми грязновато-серым фибринозным налетом, и очагами некроза. Язвенно-некротический аллергический стоматит протекает на фоне выраженной боли при приеме пищи, гиперсаливации, высокой температуры, головной боли, подчелюстного лимфаденита.
Общие симптомы при аллергическом стоматите могут включать функциональные нарушения со стороны нервной системы: бессонницу, раздражительность, канцерофобию, эмоциональную лабильность.
Диагностика аллергического стоматита
Обследование пациента с аллергическим стоматитом проводится стоматологом с привлечением в случае необходимости смежных специалистов: аллерголога-иммунолога, дерматолога, ревматолога, эндокринолога, гастроэнтеролога и др. При этом важное значение имеет сбор и анализ аллергологического анамнеза и выявление потенциального аллергена.
При визуальной оценке полости рта врач отмечает увлажненность слизистой, ее цвет, наличие и характер дефектов, тип слюны. В процессе стоматологического осмотра обращается внимание на наличие в полости рта зубных протезов, пломб, ортодонтических аппаратов; их состав и сроки ношения, изменение цвета металлических протезов и т. п.
Химико-спектральный анализ слюны и определение рН позволяют произвести качественную и количественную оценку содержания микроэлементов и оценить происходящие электрохимические процессы. Дополнительные исследования при аллергическом стоматите могут включать биохимический анализ слюны с определением активности ферментов, определение болевой чувствительности слизистой оболочки, гигиеническую оценку протезов, соскоб со слизистой на Candida albicans и др.
Аллергологическое обследование предполагает проведение пробы с экспозицией (временное удаление протеза с оценкой реакции), провокационную пробу (возвращение протеза на место с оценкой реакции), кожные аллергические пробы, исследование иммунограммы.
Дифференциальную диагностику аллергического стоматита необходимо проводить с гиповитаминозами В и С, герпетическим стоматитом, кандидамикозом, поражениями слизистой при лейкозе, СПИДе.
Лечение аллергического стоматита
Лечебные мероприятия при аллергическом стоматите будут зависеть от причины, повлекшей развитие заболевания. Основополагающим принципом терапии аллергических заболеваний служит исключение контакта с аллергеном: соблюдение диеты, отмена лекарственного препарата, отказ от ношения зубного протеза, смена ополаскивателя или зубной пасты и т. п.
Медикаментозная терапия аллергического стоматита обычно предусматривает назначение антигистаминных препаратов (лоратадина, диметиндена малеата, хлоропирамина и др.), витаминов группы В, С, РР, фолиевой кислоты. Производится местная обработка слизистой оболочки полости рта антисептиками, обезболивающими препаратами, ферментами, кортикостероидными препаратами, заживляющими средствами (облепиховым маслом и др.).
Пациентам, у которых аллергический стоматит возник как осложнение стоматологического лечения, в дальнейшем необходима консультация стоматолога-терапевта, стоматолога-ортопеда, ортодонта; проведение смены пломб или коронок, замены брекет-системы, базиса протеза и пр.
Прогноз и профилактика аллергического стоматита
Своевременная диагностика аллергического стоматита позволяет преодолеть заболевание на ранней стадии; сроки терапии катарального и катарально-язвенного стоматита обычно не превышают 2 недели. В более тяжелых и запущенных случаях, может потребоваться длительное лечение аллергического стоматита.
Профилактические меры предусматривают хороший гигиенический уход за ротовой полостью, своевременное лечение кариеса и заболеваний десен. Необходимо регулярное профилактическое посещение стоматолога для удаления зубных отложений, корректировки протезов, их своевременной замены. Важное значение в профилактике аллергического стоматита играет индивидуальный подход к лечению и протезированию зубов, использование гипоаллергенных материалов.
Источник
Обследование больного аллергическим стоматитом начинается со сбора и анализа аллергологического анамнеза, в котором большое значение следует придавать факторам, способствующим аллергии (отягощенная наследственность, сопутствующие аллергические заболевания — ринит, крапивница, экзема, отек Квинке, бронхиальная астма и др.). Следует учитывать хронические заболевания желудочно-кишечного тракта, глистную инвазию, климактерический период, эндокринные заболевания.
Особое внимание обращают на сроки пользования протезами, время появления неприятных ощущений, признаков воспаления (до или после наложения протезов) в полости рта, одновременность изготовления протезов, сроки их переделки.
Важно отметить степень увлаженности слизистых оболочек полости рта и характер слюны (жидкая, вязкая, пенистая и т. д.). Наблюдения показывают, что характер слюны определяется состоянием центральной нервной системы, зависит от приема лекарств, изменяется при заболеваниях слюнных желез, наличии зубных протезов. Устранение протеза из нержавеющей стали нормализует слюноотделение: пропадает пенистость слюны, увеличивается ее количество.
Следует учесть, что жалобы могут быть типичными, напоминая жалобы при других болезнях, например жжение языка может быть симптомом снижения высоты нижнего отдела лица, кандидамикоза, глоссалгии желудочно-кишечного генеза, диабета, состояния климакса, медикаментозного стоматита и т. д. В этих случаях необходимо провести лабораторные исследования и дополнительное обследование у врачей-специалистов.
При осмотре протезов следует обратить внимание на разнородность стоматологических материалов в полости рта (нержавеющие стали, сплавы, золото, припой, амальгама, хромокобальтовые сплавы, пластмассы), наличие пор, шероховатостей, дефектов коронок, несъемных протезов, протяженность мостовидных протезов, количество паек, изменение цвета протезов.
При постановке диагноза аллергического стоматита мы использовали следующие методы: определение в слюне гаптенов — никеля, хрома, кобальта — методом химико-спектрального анализа, клинический анализ периферической крови до снятия протезов (элиминация) и спустя 2—3 нед после снятия и после ортопедического лечения, СПТ на никель, хром, кобальт, реакцию ретракции кровяного сгустка, РСАЛ, реакцию тройного розеткообразования для оценки функционального состояния рецепторного аппарата лимфоцитов [Алексеева О. Г., Хилько Т. Ф., 1985], определение концентрации сывороточных IgA, IgM, IgG по Манчини, определение гаптенсвязывающих антител к хрому, никелю, кобальту, марганцу в РСК.
Выявлению аллергического заболевания, возникшего под воздействием акриловых протезов, в значительной степени способствует использование методов диагностики со специфическими аллергенами — провокационных проб и аллергических тестов.
Кожные (аппликационные, скарификационно-компрессные) пробы на акриловую пластмассу, по нашим данным, недостаточно информативны: в 98% случаев результаты отрицательные, что не согласуется с клинической картиной.
Экспозиционно-провокационная проба заключается в выведении протеза из полости рта (экспозиция во времени) и введении его туда же (провокация). Анализ данных показал, что экспозиционно-провокационная проба положительна не только у больных с аллергией, но и при токсико-химическом и механическом воспалении.
Лейкопеническая проба (определение количества лейкоцитов в крови у больного без протезов и после двухчасового ношения протеза) у больных аллергическим стоматитом, вызванным акрилатами, характеризуется уменьшением количества лейкоцитов в крови — лейкопенией. Лейкопеническая проба является и дифференциальным тестом, так как при воспалении, обусловленном механическим раздражителем, и при токсико-химической реакции лейкопеническая проба отрицательна.
Наши исследования показали, что при диагностике аллергического заболевания необходимо проводить в совокупности несколько тестов (лейкопеническая, тромбо-цитопеническая пробы, клинический анализ крови).
Мы использовали результаты клинического анализа периферической крови, проводимого у больных в динамике. Клинический анализ крови у 166 больных с пластмассовыми протезами (р < 0,0, х2 = 19,861) показал, что при аллергическом стоматите отмечаются лейкопения, лимфоцитоз, моноцитоз, уменьшение содержания сегментоядерных нейтрофилов.
Тест химического серебрения внутренней поверхности акрилового протеза (реакция серебряного зеркала) достаточно прост и информативен. Экранирование поверхности акрилового протеза от слизистой оболочки создает благоприятные условия для купирования контактного воспаления. Проба положительна у больных аллергическим стоматитом и с токсической реакцией на акрилаты, отрицательна — при механическом воспалении. Устранения аллергена съемного протеза можно добиться методом металлизации акрилового протеза (золочение, пал-ладирование) и стеклования.
Установлено, что при аллергическом стоматите, вызванном акриловым протезом, содержание гистамина в плазме крови и слюне возрастает. Содержание же серотонина в плазме крови уменьшается по сравнению с нормой. Металлизация пластмассового протеза приближает к норме содержание гистамина и серотонина в плазме крови и слюне [Шурна А.А., Й., 1976]. Однако методика определения этих показателей довольно сложна, требует применения специальной аппаратуры.
Аллергический стоматит, обусловленный металлическим протезом, следует дифференцировать от глоссалгии желудочно-кишечного генеза, кандидоза, заболеваний эндокринной системы (диабет, состояние климакса), хронических заболеваний слизистых оболочек (красный плоский лишай, лейкоплакия), снижения окклюзионной высоты (синдром Костена), гальванизма, токсических реакций. При глоссалгиях желудочно-кишечного генеза жжение языка, как правило, проходит во время еды. Усиление жжения или появление его впервые больные связывают с обострением заболеваний желудочно-кишечного тракта. При аллергическом стоматите на металлические протезы жжение постоянно, усиливается к вечеру и ночью (табл. 11). Появляется после ортопедического (чаще повторного) лечения после 10—15 лет ношения металлических протезов. Спектральный анализ слюны при этом выявляет изменение качественного состава и количественного содержания гаптенов — никеля, кобальта, хрома — в слюне, что характеризует выраженность электрохимического процесса в полости рта, наличие сенсибилизирующих агентов.

Аллергический стоматит, вызванный металлами, необходимо дифференцировать от гальванизма. Прежде всего причиной аллергического воспаления являются не первичные раздражители, а вещества сенсибилизирующего действия. При аллергическом стоматите в отличие от гальванизма имеет место контакт с сенсибилизирующим химическим агентом (гаптены — никель, хром, кобальт и др.), а не с первичными раздражителями. Гальванизм возникает после первого контакта слизистых оболочек полости рта с раздражителями. Такими раздражителями Являются разность потенциалов (микротоки) между разнородными металлами, металлами и слизистыми оболочками, а также микроэлементы, вымываемые в слюну в результате электрохимических реакций между протезами. Аллергическое контактное воспаление развивается в результате сенсибилизации, повторных, длительных контактов с металлами. При гальванизме СПТ обычно отрицательный, картина крови не изменяется.
Аллергический стоматит следует дифференцировать от токсических реакций на металлические протезы. Токсическая реакция на металлические протезы характеризуется быстрым развитием после ортопедического лечения (стоматиты, гингивиты, глоссит и др.).
При токсико-химическом стоматите, возникшем под действием металла протеза, в слюне снижаются активность протеиназ, ЩФ, ГОТ, ГПТ и возрастает активность КФ. После ортопедического лечения активность названных ферментов восстанавливается более месяца.
В слюне повышено содержание меди (1•10-3%), свинца, кадмия, марганца (более 1•10-6%), ртути и др. В крови увеличено количество лейкоцитов и СОЭ, уменьшено содержание эритроцитов и гемоглобина (табл. 12).

С диагностической целью необходимо проверить размеры нижнего отдела лица. При уменьшении окклюзионной высоты следует изготовить диагностическую пластмассовую каппу. В случае аллергического стоматита в отличие от синдрома Костена при восстановлении высоты нижнего отдела лица жжение в полости рта не исчезает.
При выявлении обложенного языка, повышенного ороговения его, участков дисквамации больного направляют к терапевту для исследования органов желудочно-кишечного тракта. Необходимо взять соскоб с языка (или других участков слизистой оболочки) на гриб Candida.
Кроме того, следует выяснить, не находится ли больная в состоянии климакса. При содержании сахара в крови более 6,1 ммоль/л больного необходимо направить на консультацию и лечение к эндокринологу (если диабет еще не диагностирован).
Диагностика хронического отравления имеет особенности, связанные с частым отсутствием в раннем периоде заболевания выраженных клинических признаков. Она должна быть направлена на выявление биохимических, функциональных, компенсаторных механизмов организма.
Для установления электрохимического процесса в полости рта и дозы химических элементов (микропримеси металлов) исследуют биологические среды (слюна, кровь, моча).
Оценку спектрограммы слюны проводят качественно и количественно. Изменение качественного состава и увеличение содержания микроэлементов железа (более 1•10-5%), меди, марганца, хрома, никеля, свинца, кадмия (более 1•10-6%) в слюне свидетельствует о выраженном электрохимическом процессе, наличии токсической дозы тяжелых металлов. Если качественных и количественных изменений микропримесей металлов на спектрограмме слюны не отмечается, следует предполагать другой генез заболевания.
Спектрофотометрическое определение активности ферментов слюны (ЩФ и КФ, ГОТ, ГПТ, ЛДГ и др.). Увеличение активности КФ и ЩФ и уменьшение активности ЛДГ и ГОТ у больных с протезами из нержавеющей стали могут быть использованы для подтверждения токсического влияния металлов на ферментные системы.
Результаты биохимических анализов показывают, что активность, в частности удельная, ферментов смешанной слюны при токсической реакции к акриловым пластмас сам с явлениями воспаления значительно (в 2—4 раза) повышается (ЩФ, ГОТ, ГПТ, ЛДГ), но активность КФ снижается.
Определение активности кислой и щелочной протеиназ при наличии в полости рта бюгельных протезов из хромокобальтовых сплавов. Исследование проводят в биохимической лаборатории. Бюгельные протезы из хромокобальтовых сплавов значительно снижают активность кислой и щелочной протеиназ слюны.
Диагностика токсического стоматита, вызванного акриловыми протезами, затруднена, так как жалобы больного и клиническая картина сходны с таковыми при аллергическом стоматите и механическом раздражении съемным протезом.
Оценка качества и правильности конструкций съемных протезов в полости рта помогает дифференцировать механическое раздражение от токсического и аллергического стоматита.
Механическое раздражение может быть вызвано длинными острыми краями протезов, шероховатостью его внутренней поверхности, деформированным базисом протеза, повышением жевательного давления на отдельных участках протезного ложа вследствие неправильного снятия оттисков, неправильной анатомической постановки зубов, технических ошибок, а также нарушением фиксации протезов, наличием анатомических образований на челюстях и др.
При оценке качества съемного протеза можно учитывать сроки адаптации к ним. Различают три фазы привыкания к протезам: раздражение (день наложения протезов), частичного (1—5 дней) и полного (5—30 дней) торможения. При повторном протезировании сроки привыкания сокращаются [Курляндский В. Ю., 1977).
Осмотр слизистых оболочек полости рта. При осмотре слизистых оболочек полости рта выявляются очаговое или разлитое воспаление, «отсутствие» воспаления. Очаговое воспаление характерно для механического раздражения протезом. Разлитое воспаление чаще связано с токсической или аллергической реакцией. «Отсутствие» воспаления выявляется у лиц со значительной атрофией слизистых оболочек.
Болевая чувствительность слизистой оболочки под протезом. Показателем качества протеза является состояние болевой чувствительности слизистой оболочки под протезами. Так, локальное воспаление характеризуется только локальным повышением порогов болевой чувствительности (10—30 г/мм2). При значительной атрофии и истонченности слизистой оболочки протезного поля болевая чувствительность повышается (более 10 г/мм2) [Ирошникова Е. С., 1968].
Гигиеническая оценка съемного протеза. Необходимо осмотреть протез и с гигиенических позиций, так как плохой уход часто приводит к развитию обильной микробной флоры. Поскольку на протезах и слизистых оболочках может развиваться гриб Candida, в этих случаях следует взять соскоб для исследования. Если явления парестезии слизистых оболочек сопровождаются глоссалгией, необходимо брать соскоб на гриб и с языка. Аллергический стоматит, вызванный акрилатами, необходимо дифференцировать от воспаления, обусловленного грибковой инфекцией (типа кандидоза).
Клинически грибковый стоматит проявляется чаще у лиц, пользующихся зубными протезами (съемными акриловыми и металлическими). Слизистая оболочка под съемным протезом гипертрофирована, отечна, часто отмечаются папилломатоз и сухость, т. е. клиническая картина напоминает аллергическое воспаление или механическое раздражение съемным протезом. У больных с металлическими протезами обнаруживаются явления глоссалгии.
Излюбленная локализация гриба — углы полости рта, язык. Появляются трещины в углах рта, покрытые корочками. Язык складчатый, обложен.
Грибковый стоматит характеризуется триадой: воспаление неба, языка и углов рта. При этом диагноз ставится без лабораторного анализа [Шугар Л., 1980]. Однако наблюдения, проведенные в нашей клинике, показали, что воспаление, трещины углов рта могут быть вторичными, связаны со снижением окклюзионной высоты и высоты нижнего отдела лица в случае полного отсутствия зубов.
Несмотря на ряд положительных свойств акриловой пластмассы, она, как и другие пластмассы, подвержена биологическим повреждениям, т. е. действию бактерий и грибов за счет ферментов, вырабатываемых микробами-разрушителями. Именно ферменты являются одним из важнейших механизмов биокоррозии пластмасс.
Грибы оказывают разрушающее действие на пластмассу, выделяя органические кислоты — лимонную, щавелевую, янтарную, уксусную, глюконовую, молочную и т. д. — в концентрациях, составляющих до 50% общего количества потребляемого сахара [Анисимов А. А. и др., 1983]. Кроме того, развиваясь на пластмассе, грибы выделяют большое количество углекислоты и пигментов, которые приводят к деструкции пластмассы. Мицелий грибов внедряется в изъязвления поверхности, трещины полимера. При старении пластмассы, когда изменяются ее физико-химические свойства, создаются условия для наилучшего развития грибов. Продукты метаболита грибов Candida (органические кислоты, углекислота, пигменты) обнаруживаются при осмотре (пигментация съемных пластиночных протезов), а также при лабораторном анализе материала, взятого с протезов.
При обследовании больных с аллергическим стоматитом, вызванным акриловой пластмассой, нами в 30% случаев установлено наличие гриба Candida на слизистых оболочках протезного ложа и прилегающей поверхности съемного протеза.
У больных с металлическими протезами из нержавеющей стали, золота или их сочетания, предъявляющих жалобы на жжение языка, явления парестезии в полости рта, привкус металла, запах изо рта и др., в 15% случаев обнаружен гриб Candida в соскобе с языка. Это обусловлено тем, что протезы из нержавеющей стали и золота не препятствуют размножению дрожжеподобных грибов. Протезы из серебряно-палладиевых сплавов, наоборот, сдерживают рост дрожжеподобных грибов [Зенкевич И. Л., 1975; Величко А. С., 1981].
Наличие гриба Candida в соскобе с языка у больных с металлическими протезами является одним из этиологических моментов развития заболевания (глоссалгия). Очевидно, в этих случаях механизм глоссалгии связан с раздражающим действием продуктов метаболизма гриба Candida на нервные окончания языка.
Таким образом, выявление гриба Candida служит тестом не только при диагностике грибковых заболеваний полости рта, но и при установлении причин непереносимости зубных протезов. Наличие этого гриба у лиц, пользующихся акриловыми протезами, является также показателем старения пластмасс, плохого гигиенического ухода за протезами и полостью рта.
Симптомы, сходные с симптомами аллергического стоматита, наблюдаются и при других патологических состояниях: авитаминозах, синдроме Шегрена, сахарном диабете, пониженной или нулевой кислотности, психических расстройствах, базедовой болезни, медикаментозном стоматите. Синдром Шегрена наблюдается только у женщин старше 40 лет, характеризуется кератоконъ-юнктивитом и сопровождается уменьшением слезоотделения, понижением слюноотделения околоушной слюнной железы, а также часто артрическими изменениями. В дальнейшем появляется сухость слизистых оболочек (рта, глаз, носа), сопровождаемая жжением и атрофией слюнных желез во рту.
Для диабета характерны сухость во рту, ощущение сладкого вкуса, зуд десен, жжение языка. При осмотре обнаруживаются диффузная эритема языка, отек, белый «налет» — признак инфицирования грибом молочницы. Десны воспалены, легко кровоточат.
Симптом жжения без видимых изменений слизистой оболочки не является типичным для аллергического заболевания. Он встречается чаще у женщин в период менопаузы. В подобных случаях тесты на аллергию остаются отрицательными, а применение других протезных материалов не дает эффекта.

Приводим некоторые дифференциальные показатели аллергического, токсического и механического воспаления (табл. 13). В заключение следует еще раз подчеркнуть, что диагноз аллергического стоматита основывается на клинических симптомах. Стоматит возникает через 5—8 лет ношения протезов, после повторного протезирования, т. е. имеется выраженный скрытый период сенсибилизации на различные аллергены (никель, хром, кобальт, мономер и т. д.). Местные и общие реакции на металлы и акрилаты одинаковы. В крови лейкопения, лимфоцитоз, моноцитоз. Кожные пробы на никель, хром и кобальт положительные. Выявляются иммунологические сдвиги, отражающие аллергизацию.
Дифференциальными тестами могут служить некоторые различия в клинической картине, связанные, по-видимому, с химическим классом токсического вещества (металлы, мономер). Мономеры вызывают сильное жжение под протезом, сухость, реже гиперсаливацию. Медь, кадмий, свинец, олово и др. обусловливают более выраженную клиническую симптоматику: гиперсаливацию, явления глоссалгии, нарушения функций органов желудочно-кишечного тракта.

Основными тестами для постановки диагноза стоматита токсико-химического генеза являются:
- 1) быстрое появление симптомов жжения, гиперсаливация (при металлических протезах) или гипосаливация (при акриловых протезах) после протезирования;
- 2) увеличение разности потенциалов (более 70 мВ);
- 3) сдвиг рН в кислую сторону; превышение критических величин содержания ионов металлов в слюне (меди более 1•10-3%, кадмия, свинца, олова более 1•10-5%);
- 4) уменьшение активности протеиназ, ЩФ, ГОТ, ГПТ, увеличение содержания КФ при наличии металлических протезов и ГОТ, ГПТ, ЛДГ, ЩФ при акриловых протезах;
- 5) изменения периферической крови: лейкоцитоз, уменьшение количества эритроцитов, повышение СОЭ (табл. 14).
Источник
