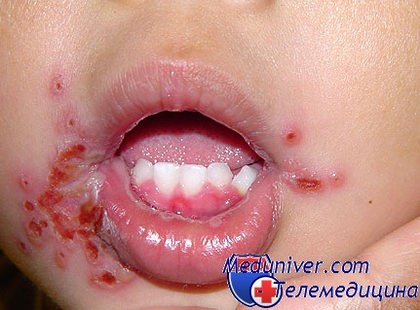
Когда может быть стоматит при лейкозе

Стоматит и эпиглотит у гематологических пациентов с лейкозом – диагностика, лечениеКлетки слизистых оболочек желудочно-кишечного тракта, как и все активно делящиеся клетки организма, достаточно часто поражаются при цитостатической терапии с целью лечения острого лейкоза. Повреждение слизистых оболочек приводит к нарушению их функций (барьерной, всасывающей, секреторной и т. д.), что отрицательно сказывается на возможности пациента принимать пищу, может приводить к обезвоживанию, кровотечениям и т. д. Кроме того, учитывая постоянный контакт слизистых оболочек с субстратами, содержащими большое количество микроорганизмов (пища, кал, секреты ротовой полости и т. д.), при их повреждении крайне велик риск развития инфекции, в том числе и системной (особенно у больных с нейтропенией). а) Стоматит. Поражение слизистой оболочки ротовой полости (стоматит) обычно клинически проявляется через 5—7 дней после введения цитостатической терапии и длится около 2—3 нед. Наиболее часто поражается слизистая оболочка, покрывающая щеки, губы, мягкое небо, боковые поверхности языка и десны. Обычно первичное поражение слизистых оболочек обусловлено прямым цитостатическим воздействием, однако в дальнейшем клинические проявления могут быть обусловлены и вторичным инфицированием. Развитие стоматита обычно проходит 4 фазы: воспалительная (сосудистая), эпителиальная, язвенная (инфекционная) и реконвалесценция. Факторами, усугубляющими течение стоматита, являются нейтропения и иммуносупрессия. Риск развития и выраженность стоматита зависят от вида и дозы цитостатиков, наличия патогенных микроорганизмов в ротовой полости, функции слюнных желез и т. д. Значительно повышают риск развития стоматита и присоединение вторичной инфекции несоблюдение гигиены полости рта, наличие кариеса или заболеваний десен, плохо подогнанные зубные протезы и т. д. Проведение осмотра ротовой полости и опрос больного в большинстве случаев позволяют выявить наличие факторов, предрасполагающих к развитию стоматита. При возможности эти проблемы рекомендуется устранить перед началом цитостатической терапии. В случае развития стоматита оценка тяжести поражения слизистых оболочек должна проводиться с учетом не только данных осмотра (наличие эритемы, отека, язв), но и жалоб больного (боль, дискомфорт), а также способности принимать пищу. Рутинное проведение бактериологического анализа микрофлоры ротовой полости обычно малоинформативно в связи с наличием большого количества микроорганизмов, обитающих в ротовой полости. Было проведено большое количество исследований, направленных на выявление препаратов и методик, способных предотвратить развитие стоматита или уменьшить тяжесть его течения. С целью профилактики (цитопротекции) использовался сукральфат, простагландины и ингибиторы их синтеза (нестероидные противовоспалительные средства), кортикостероиды, антиоксиданты (витамины А и Е, глутамин), экстракт ромашки и т. д. Эффективность некоторых препаратов была показана в рандомизированных плацебоконтролируемых исследованиях (аппликации растворов витамина Е и р-каротина, нестероидные противовоспалительные средства), однако в данные исследования было включено крайне незначительное количество больных (10—20), что не позволяет рекомендовать эти методики для рутинного использования. Несмотря на предположение, что ускорение восстановления уровня лейкоцитов позволит сократить выраженность и длительность стоматитов, обусловленных интенсивной химиотерапией, использование Е-КСФ и ГМ-КСФ не позволило достичь данного результата. Неутешительными оказались результаты исследований, посвященных эффективности хлоргексидина. Регулярное полоскание рта раствором этого антисептика приводило к снижению колонизации ротовой полости некоторыми микроорганизмами, однако не снижало (а в некоторых исследованиях и повышало) выраженность стоматита. Не было выявлено снижения частоты инфекций ротовой полости и системных инфекций. Использование нистатина также не привело к снижению частоты стоматитов. Ряд других препаратов (эпидермальный фактор роста, фактор роста кератоцитов, ИЛ-11 и т. д.) и методик (использование лазерного излучения) показали некоторую эффективность в экспериментальных и ранних клинических исследованиях, однако этих данных недостаточно для внедрения в широкую клиническую практику.
Таким образом, в настоящее время единственным способом облегчения состояния пациента, страдающего стоматитом, обусловленным воздействием цитостатиков, в том числе на фоне терапии винкристином (https://eapteka-israel.com/ru/shop/product/vincristine-teva.html), остается адекватное обезболивание. Необходимо отметить, что подход к лечению боли при стоматитах не должен отличаться от такового при лечении боли, обусловленной проявлениями опухоли. При отсутствии эффекта от местных анестетиков (гели и полоскания рта с лидокаином или аналогами) и ненаркотических анальгетиков для лечения болевого синдрома могут быть использованы и наркотические анальгетики (предпочтительно в виде пролонгированных форм). Болевой синдром, наблюдающийся у большинства больных со стоматитом, зачастую значительно ограничивает способность пациента употреблять пищу и жидкость. Для предотвращения обезвоживания и истощения пациентов с длительными тяжелыми стоматитами необходимы адекватное парентеральное питание и регидратация. У пациентов, получающих химиотерапию или лучевую терапию, достаточно тяжело отличить инфекции ротовой полости и глотки от стоматита, обусловленного прямым цитостатическим поражением слизистых оболочек. Клинические проявления инфекции многообразны, а наличие большого количества микроорганизмов, колонизирующих ротовую полость, зачастую осложняет определение патогена. Например, у больных с нейтропенией вирус простого герпеса может приводить к образованию язв в ротовой полости, а также к некротизирующему гингивиту, что трудноотличимо от стоматита, вызываемого цитостатиками. Кандидозное поражение слизистых оболочек ротовой полости также не является редкостью у онкологических больных, однако грибы рода Candida являются представителями обычной микрофлоры ротовой полости и получение культуры этих грибов из мазков со слизистой оболочки рта малоинформативно для диагностики кандидоза. Диагностика кандидозного поражения ротовой полости обычно базируется на визуальной картине при осмотре, в неясных случаях рекомендуется микроскопия отпечатка с области поражения (при наличии псевдогиф диагноз можно считать подтвержденным). Инфекции, вызываемые плесневыми грибами (Aspergillus и Zygomycete species), обычно более легки для диагностики, так как проявляются деструкцией структур ротовой полости и подлежащих тканей. Участки поврежденной слизистой оболочки могут являться входными воротами для системной инфекции, что зачастую упускают клиницисты, ищущие очаг инфекции в других областях (легкие, мочевыводящие пути, мягкие ткани, катетер и т. д.). Большую опасность представляют инфекционные поражения зубов и окружающих их тканей. В случае выявления на фоне нейтропении инфекции структур ротовой полости и системных проявлений инфекции (лихорадка, гипотензия и т. д.) антибактериальная терапия должна проводиться по принципам лечения нейтропенической инфекции, однако при выборе препаратов необходимо учитывать и спектр наиболее вероятных возбудителей (грибы, анаэробы, грамположительная флора). б) Эпиглоттит у гематологических пациентов. У пациентов, получающих химиотерапию схемой, способную вызывать мукозиты, существует риск развития поражения надгортанника (эпиглоттит). Риск развития эпиглоттита особенно велик на фоне нейтропении. Данное потенциально опасное для жизни осложнение должно быть заподозрено у больных с лихорадкой, болью в горле, болезненностью при глотании, трудностью эвакуации секрета из верхних дыхательных путей или нарушением их проходимости. В случае подозрения на развитие эпиглоттита необходима экстренная консультация ЛОР-врача. Исследование верхних дыхательных путей и получение посевов должны проводиться опытным специалистом, желательно при техническом обеспечении, позволяющем при необходимости экстренно провести интубацию и/или трахеотомию. Терапия должна быть направлена на лечение инфекции (чаще всего эпиглоттит вызывается S. pneumoniae, Н. influenzae или Candida spp.) и поддержание проходимости верхних дыхательных путей. – Читать далее “Поражение слизистой оболочки кишечника у гематологических пациентов – диагностика, лечение” Редактор: Искандер Милевски. Дата публикации: 17.11.2020 |
Источник
Во врачебной практике одним из качественных и доступных анализов для диагностики является анализ крови как общий, так и биохимический. Ни для кого не станет открытием, что по изменению количественного состава кроветворных клеток можно судить о течении болезни, динамике лечения и состояния организма в целом. И здоровье организма в общем зависит от состояния крови и кроветворных органов, если не вдаваться в глубокие подробности. В этой статье мы рассмотрим изменения слизистой оболочки полости рта при болезнях крови и кроветворных органов.

Врач стоматолог должен хорошо знать и понимать, что первым местом для проявления болезней крови и кроветворных органов является слизистая оболочка полости рта. Поэтому нужно знать, какие же заболевания крови и кроветворных органов проявляются на слизистой, в какой форме, с чем нужно дифференцировать и какую помощь оказать обратившемуся пациенту.
В данной статье я хотела бы рассказать о проявлении такой большой группе заболевания как гемобластоз, об изменении слизистой оболочки полости рта при гемобластозах.
Начнем, пожалуй, с определений « Что же такое гемабластоз? Какие заболевания входят в эту группу? И почему проявления определяются именно на слизистой оболочке полости рта?».

Итак, гемобластозы – это широкая группа заболеваний. Все заболевания – опухолевидные, из кроветворных клеток. Гемобластозы делятся на:
- Лейкозы;
- Гематосаркомы.
Слизистая оболочка является первым местом, где КЛИНИЧЕСКИ можно увидеть и определить, что, да, есть подозрение на лейкоз,например, так как слизистая оболочка полости рта имеет интенсивное кровоснабжение. И все изменения слизистой напрямую связаны с изменением либо количества форменных элементов крови (чаще снижение числа), либо появлением в крови опухолевых клеток. Два этих процесса могут идти параллельно друг другу.
Изменение слизистой оболочки полости рта при остром лейкозе
Лейкозы — это опухолевидные заболевания, первичным местом поражения которых является костный мозг. При остром лейкозе страдают бластные клетки (если говорить простым языком, то это те клетки, которые, пройдя множество этапов, превратятся в лимфоциты). В нашем случае при остром лейкозе образуются опухолевидные бласты.
Лейкозы делятся в зависимости от поврежденных клеток на:
- Лимфобластный лейкоз (когда будут отсутсвовать нормальные лимфобласты, то есть в последующем Т-, В- лимфоциты)
- Миелоидный лейкоз (затрагивает миелобласты, которые должны бы превратиться в эозинофилы, базофилы и нейтрофилы).
Для общего развития: существует 4 типа лимфобластного лейкоза, и 8 типов миелоидного лейкоза.
Проявление острого лейкоза на слизистой оболочке полости рта
Проявление острого лейкоза на слизистой оболочке полости рта имеет несколько клинических признаков/синдромов.

Анемический синдром
Анемический синдром при остром лейкозе проявляется на слизистой оболочке полости рта бледностью слизистой оболочки;

Геморрагический синдром
Геморрагический синдром на слизистой оболочке полости рта проявляется длительным кровотечение при удалении зуба, кровотечением десны при чистке зубов, спонтанными кровотечениями с образованием единичных либо множественных геморрагий;
Инфекционно – воспалительный синдром
Инфекционно – воспалительный синдром включает несколько заболеваний. То есть при наличии острого лейкоза у пациента может быть обнаружен:
- Язвенно – некротический стоматит,
- Простой герпес,
- Кандидоз полости рта;
- Афтоз Сеттена.
 (о данных заболеваниях Вы более подробно можете ознакмиться в соответствующих статьях)
(о данных заболеваниях Вы более подробно можете ознакмиться в соответствующих статьях)
Язвенно – некротические процессы про остром лейкозе имеют некоторые особенности.
Во-первых, чаще всего некротические процессы быстро распространяются на неповрежденную слизистую,образуя обширные очаги некроза;
Во-вторых, образуемые язвы при остром лейкозе имеют неровные края, нечеткие контуры, покрыты всегда фибиринозным налетом, который трудно снимается в поверхности язвы.
В-третьих, изменений по периферии язвы не замечают;
В-четвертых, язык отвечает воспалением, отеком;
В-пятых, у таких пациентов ярко выражен болевой синдром, что затрудняет употребеление пищи и выполнение лечебных процедур.
Гиперпластический синдром
Гиперпластический синдром при остром лейкозе проявляется в полости рта – гиперпластическим гингивитом. Сначала заболевания отек десневых сосочков увеличивается, со временем коронки зубов могут быть полностью прикрыты гипертрофированными десневыми сосочками.
Дифференциальная диагностика острого лейкоза
Дифференциальная диагности острого лейкоза может проводиться с гипо-,авитоминозом витамина С, с гипертрофическим гингивитом у беременных, с язвенно- некротическим гингивостоматитом Венсана.
- Гиповитаминоз С сопровождается повышенной слабостью, утомляемость, кровоточивостью десен. Но при исследовании общего анализа крови изменений не наблюдается;
- Гипертрофический гингивит у беременных возникает на 4 -5 месяце беременности, это связано с большим количеством эстрогенов;
- Язвенно – некротический гингивит Венсана имеет схожу клиническую картину, так как образуются с язвы с фибринозным налетом, однако типичным местом локализации язвы является ретромолярная область. Здесь так же решающим фактом будет общий анализ крови.
Местное лечение острого лейкоза
Местное лечение острого лейкоза заключается в частой и тщательной обработке слизистой оболочки полости рта растворами анальгетиков ( 2 – 4 % раствор пиромекаина, 1 – 2 % раствор новокаина, ультракаина), антисептическая обработка слизистой слабо концентрированными растворами хлоргексидинабиглюконата, перекиси водорода, димексида с ферментами (лизоцим, ДНК-аза, РНК-аза) либо с пенными аэрозолями.
Изменение слизистой оболочки полости рта при хроническом лейкозе
Хронический лейкоз – это также опухолевидное заболевание кроветворной ткани, при котором первичным местом поражения является костный мозг. Субстратом для развития хронического лейкоза являются созревающие и зрелые клетки кроветворения.
К наиболее часто встречаемым формам хронического лейкоза относятся:
- Хронический лимфолейкоз;
- Множественная миелома;
- Хронический миелолейкоз;
- Эритремия.
Изменения слизистой оболочки при хроническом лимфолейкозе
Изменения слизистой оболочки при хроническом лимфолейкозе имеет несколько клинических синдромов:
Синдром опухолевой интоксикации
Синдром опухолевой интоксикации при хроническом лимфолейкозе характеризуется наличием ночного интенсивного потоотделения, снижением аппетита, нарушением сна;

Иммунодефицитным синдром
Иммунодефицитный синдром при хроническом лимфолейкозе характеризуется части простудными заболеваниями, ОРВИ, ринитами;

Анемический синдром
Анемический синдром при хроническом лимфолейкозе характеризуется бледной слизистой оболочкой полости рта, слабостью, головной болью, развитием желтухи, шумом в ушах, появлением одышки;
Геморрагический синдром
Геморрагический синдром при хроническом лимфолейкозе проявляется как множественные мелкие синяки, петехиальной сыпью, кровотечением спонтанным;
Гиперплазия лимфоидного аппарата
Гиперплазия лимофидного аппарата характеризуется мягкими и рыхлыми миндалинами, фолликулов языка и лимфатических образований, которые находятся в слюнных железа (моет приводить к воспалению слюнных желез).

Изменения слизистой оболочки полости рта при множественной миеломе
Множественная миелома – это разновидность хронического лейкоза, которая характеризуется опухолевой пролиферацией В – лимфатических клеток, то есть в крови количество плазматических клеток выше нормы. Чаще множественной миеломой болеют мужчины старшего возраста.
Клинические проявление множественной миеломы связывают с самой функциональной активностью плазмацитов. Так как плазмациты вырабатывают белок, который может быть выделен в моче либо сыворотке.
Клиника множественной миеломы включает несколько следующим синдромов:
- Моноклональная гаммопатия – увеличение общего количества белка;
- Гиперпластический синдром – увеличение количества плазмоцитов в костном мозге;
- Синдром деструкции костной ткани – повышенная концентрация Са в крови;
- Нефропатия;
- Синдром повышенной вязкости крови.
Для стоматолога особое внимание следует уделить синдрому повышенной вязкости крови, так как синдром повышенной вязкости крови при множественной миеломе характеризуется повышенной и спонтанной кровоточивостью десен, кровоподтеками слизистой оболочки полости рта, кровоизлиянием в сетчатку глаза, развитие язвенно – некротических процессов.
Нужно помнить и о возможности образования солитарной миеломы в теле нижней челюсти, которая приводит к патологическому перелому нижней челюсти.
Изменения слизистой оболочки полости рта при хроническом миелолейкозе
Хронический миелолейкоз характеризуется увеличением в периферической крови как клеток гранулоцитарного ряда (т.е. лейкоцитов), но и эритроцитов и тромбоцитов.

Вовлечение слизистой оболочки полости рта при хроническом миелолейкозе имеет такие же признаки как и в предыдущих типах хронического лейкоза. Наиболее яркие изменения, такие как язвенно – некротический стоматит, гиперпластический гингивит характеризуются для терминальной стадии болезни. Часто специфическим проявлением хронического миелолейкоза является возникновения афтоза Сеттена и афтоза Микулича.
Интресный факт: при хроническом миелолейкозе риск развития гангренозного пульпита значительно выше, чем при других формах хроничкого лейкоза.
Изменения слизистой оболочки полости рта при эритремии (истинная полицитемия)
Клинически эритремия проявляет себя как значительное увеличение эритроцитов в периферической крови. Пациент может ощущать зуд на кончиках пальцев, отмечать покраснение или даже синеватый оттенок кожи, пациенты часто отмечают зуд после принятия душа или ванны, или после плавания в бассейне.

Изменения слизистой оболочки полости рта при эритремии имеют следующую картину:
- Слизистаяоболочка полости рта вишнево – красного оттенка;
- Хорошо видны сосуды языка, мягкого неба, щек;
- Красно – цианотичный оттенок мягкого небо хорошо контрастирует на фоне бледного твердого неба;
- Частые спонтанные кровотечения десен;
- После ранения слизистой либо при удалении зуба – длительное кровотечение;

Выше перечисленные факты характеризует один из механизмов проявление эритремии – увеличение объема циркулирующей крови.
Есть и второй механизм развитися эритремии – дефицит железа при постоянных кровотечениях. Этот механиз имеет следуюещие проявления:
- Сухость слизистой облочки полости рта;
- Заеды, афты;
- Нарушение глотания;
- Эзофагит;
- Извращение вкуса;
- Неприятных запах изо рта.
Лечение слизистой оболочки при различных формах лейкоза
Лечение слизистой оболочки полости рта при различных формах лейкоза заключается в:
- Обезболивани;
- Антисептической обработке полости рта;
- Аппликации ферментами и пенными аэрозолями;
- Санация полости рта;
- Профессиональная гигиена полости рта;
- Мотивация,обучение гигиене полости рта и подбор индивидульаных средтся по узоду за полостью рта
Как понятно из статьи, лечением различных форм лейкозов врач — стоматолог не занимается. Однако врач – стоматолог может быть первым, кто заметит и направит пациента к гемотологу. Поэтому необходимо четко понимать механизм возникновения патологии кроветворной системы, замечать проявление заболеваний в полости рта, четко владеть тактикой меропиятий, которые следует оказать пациенту.
Поэтому стоматолог должен быть всегда на «гематлогической настороженности», так как чаще всего изменения в полости рта являются первыми признаками заболевания крови.
Спасибо за прочтение!
Статья написана Шидловской Н. специально для сайта OHI-S.COM. Пожалуйста, при копировании материала не забывайте указывать ссылку на текущую страницу.
Источник