Кашель при синусите у ребенка
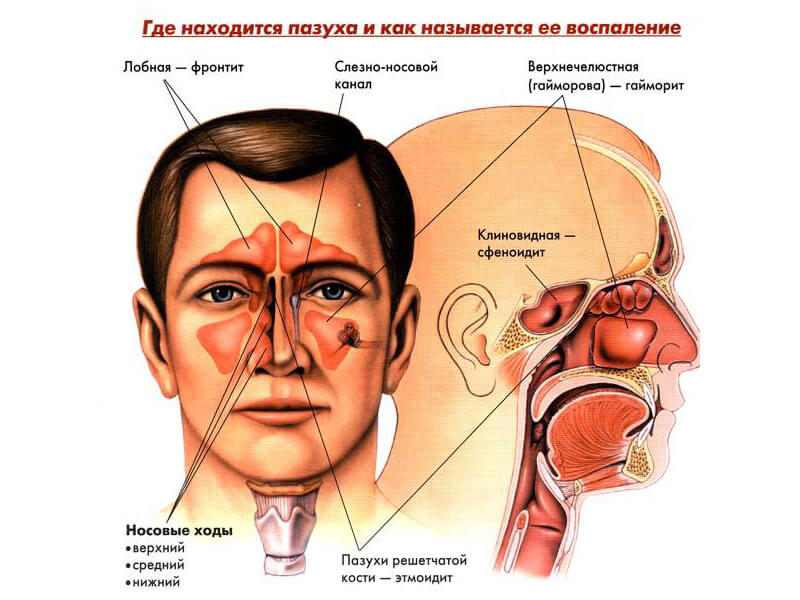
Гайморит и синусит – самые распространённые детские заболевания. Синусит – комплексное воспаление двух и более придаточных пазух: гайморовых, решётчатых, лобных и клиновидной. Гайморит – воспаление одной или обеих гайморовых пазух, как правило, болеют дети, начиная с 4 лет. Синусит у ребенка начинает проявляться с 10-летнего возраста.
Особенности развития болезни
У здорового ребёнка секреты, выделяемые пазухами (синусами) беспрепятственно проходят через соустья в носовую полость и выходят через ноздри. Если в синусы попадают инфекционные возбудители, с которыми неокрепший иммунитет ребёнка не в состоянии справиться:
- вспухает слизистая;
- нарушается естественный воздухообмен;
- создаются благоприятные условия для размножения патогенной микрофлоры;
- накапливается слизь;
- слизь густеет и расширяет пазухи, периодически вытекает;
- загустевшая слизь провоцирует гнойный синусит;
- гной попадает в кровь, ЛОР-органы.
Механизм протекания указан от острой до запущенной хронической формы. Процесс можно прервать на любом этапе, своевременно обратившись к ЛОРу. Родители затягивают с посещением клиники, путая признаки с обычным насморком или простудным заболеванием. Обращаются, когда состояние малыша не улучшается более 3 месяцев, болезнь переходит в хроническую форму. На данном этапе, вылечивать ребёнка намного сложнее. Понадобится длительный приём антибиотиков, что повлечёт негативное влияние на детский организм.
Длительность стадий:
- острая – 1-20 дней;
- подострая – 20-90 дней;
- хроническая – с 90 дня.
Первые 10 дней не проходит насморк.
Чтобы восстановить баланс микрофлоры, обязательна сбалансированная диета, приём витаминных комплексов. Важно следовать рекомендациям лечащего врача и не прерывать курс медикаментозных препаратов до полного излечения. Не пытайтесь вылечивать застои в переносице массажем, возможен резкий отток слизи в головной мозг и деформация хрящей.
Какие бывают воспаления?
Воспаления классифицируют по поражаемой области:
- гайморова пазуха – гайморит;
- лобная – фронтит;
- решётчатая – этмоидит;
- клиновидная – сфеноидит.
По природе возбудителя воспаления могут быть: вирусные, бактериальные, грибковые. По количеству поражённых пазух: моносинусит – одна пазуха, полисинусит – несколько, пансинусит – все. Одностороннее воспаление всех синусов – гемисинусит. Из вышеприведённой классификации следует, что односторонний гайморит – моносинусит; двусторонний – полисинусит.
По особенностям протекания – острый, подострый, хронический. По характеру воспаления – катаральный (присутствуют жидкие выделения слизи), гнойный (слизь характеризуется густотой), смешанный.
Классификация необходима для правильной постановки диагноза. Для назначения оптимального курса лечения важна точность диагностики при разграничении острой, подострой и обострения при хроническом протекании. Определить различия данных форм с практически одинаковыми симптомами, но с разными схемами лечения, может только врач, исходя из результатов комплексной диагностики.
По признакам и симптомам определить стадию протекания невозможно. Течение заболевания зависит от состояния организма, воздействия внешних факторов.
Причины развития болезни
Заболевание возникает по следующим причинам:
- ОРВИ,
- астма;
- детские заболевания – корь, краснуха, свинка;
- ослабление иммунитета – активизация условно патогенной микрофлоры;
- аллергическая отёчность, как правило, систематическая;
- грибковые микроорганизмы;
- аденоиды;
- доброкачественные или злокачественные образования;
- аномалии анатомического строения пазух;
- диабет, лейкоз;
- повышенное глазное, внутричерепное давление – хроническое протекание, обострения при повышении давления;
- травмы, периодические кровотечения;
- вдыхание загрязнённого воздуха;
- заболевания дыхательных путей, сопровождающиеся отделением мокрот и высокой температурой, сухим кашлем – поражение слизистой ЛОР-органов, стремительное развитие патологий хрящевых тканей, евстахиевых труб – болезнь приобретает комплексный характер;
- частое применение народных средств на меду, йоде, перекиси водорода, антисептических растворах – острая форма переходит в хроническую в несколько раз быстрее;
- длительное применение назальных капель – привыкание, обостряются симптомы;
- инфекционные заболевания ротовой полости, доброкачественные и злокачественные образования;
- механические повреждения и инфицирование.
90% причин возникновения заболевания – вирусы, около 10% имеют бактериальную природу, незначительная доля – грибковые возбудители. При грибковой этиологии – болезнь быстро переходит в гнойную форму.
Симптомы синусита у ребёнка
У детей болезнь быстрее переходит в гнойную форму, чем у взрослых. Симптомы менее выражены из-за малого размера пазух. Поскольку ребёнок в большинстве случаев не может рассказать о симптомах самостоятельно, ЛОР рекомендует родителям определять состояние малыша по признакам.
Симптомы:
- заложенность носа более 10 дней;
- боль в области очага воспаления, усиливающаяся при наклоне головы;
- головные боли;
- температура тела: хроническая – до 37,5, острая – до 38, гнойная – 39 и выше;
- сухой кашель.
Любой недуг без медицинской помощи будет проходить с негативными последствиями для организма.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
Важный совет: если у ребёнка держится температура 37,1-37,5, есть насморк, головные боли – желательно обратиться к врачу. Обычный насморк может стать причиной потери, слуха, дефектов речи. Запущенные заболевания лечить очень сложно. Насморк может вызвать дисфункцию щитовидной железы: кокковые бактерии потребители йода, снижение выработки гонадотропина, сгущение лимфы снижает метаболизм щитовидной железы.
Как проявляется острый синусит?
Основные признаки, на которые рекомендуется обратить внимание:
- покраснение глаз, в ноздрях, припухлости области переносицы, гнусавость голоса;
- постоянные выделения слизи или гноя;
- если есть сопутствующее ЛОР-заболевание или грибковая природа, возможно отсутствие отделений;
- если причина вирус герпеса, возможны образования в ротовой полости, ноздрях, на внешней стороне крыльев носа;
- потеря аппетита, вялость;
- припухлость переносицы;
- дыхание только через рот из-за боли в носу, отдающей в лоб.
Не следует лечить самостоятельно даже лёгкий насморк у ребёнка. Капли с растительными маслами забивают реснитчатый эпителий, вызывают аллергию. В особенности, это касается соустий, соединяющих пазухи. Данное состояние может быть признаком гайморита.

Возможные осложнения
Врачи рекомендуют обращаться за медицинской помощью при наличии хотя бы 2 из вышеперечисленных признаков и симптомов, если заложенность носа длится более 10 дней. В противном случае возможны следующие осложнения:
- полная или частичная потеря обоняния, зрения, слуха;
- менингоэнцефалит;
- флегмона орбиты глаза;
- воспалительный процесс в костных тканях;
- тромбоз вен;
- менингит;
- конъюнктивит;
- абсцесс мозга;
- внутренняя гидроцефалия;
- лимфаденит.
Запущенную форму синусита вылечивать сложнее.
Абсцесс мозга, менингоэнцефалит могут привести к летальному исходу. Гнойные застои часто приводят к аутоиммунным заболеваниям – массовое пожирание отмерших фагоцитов живыми. Признаки – анкилозирование суставов, изменение пигментации кожи, кровотечения. Возможен летальный исход. Степень поражения организма определяют ревматолог, иммунолог.
Лечение
Лечение синусита у детей так же, как и гайморита, не назначается без предварительной диагностики. ЛОР определяет стадию, вид воспаления, патогенез возбудителя. Схема лечения зависит от особенностей болезни, наличия сопутствующих заболеваний, возраста малыша, локализации инфекции.

При синусите назначают:
- сосудосуживающие капли;
- антисептики;
- антибиотики;
- противовоспалительные препараты;
- муколитики;
- физиопроцедуры;
- антигистамины.
Сосудосуживающие капли стимулируют вывод слизи. Из-за эффекта привыкания врачи не рекомендуют использовать препарат дольше 5 дней.
Антисептические растворы наиболее эффективны при гайморите из-за простоты доступа к очагу воспаления. Данные ЛС входят в состав жидкости для промывания.
При лёгком протекании заболевания отоларингологи не рекомендуют сразу прибегать к использованию антибиотиков. На начальной стадии достаточно сочетать сосудосуживающие капли и физиопроцедуры.
Муколитики применяются для разжижения слизи. Применяют после снятия воспаления, ликвидации очага инфекции.
При обострениях назначают антибиотики согласно стандартной схеме:
- первый ряд – пенициллины с клавулановой кислотой;
- второй ряд – цефалоспорины – если есть противопоказания к препаратам первого ряда;
- третий ряд – макролиды, тетрациклины.
К антибиотикам данных классов наиболее чувствительны типичные возбудители заболеваний синусов: Haemophilus influenzae, Streptococcus pneumonia, Moraxella catarrhalis. Антибиотики назначают при бурном протекании болезни.
Если есть сильные нагноения – приоритет отдают цефалоспоринам.
При длительном хроническом протекании ЛОР определяет препарат, основываясь на результатах бактериального посева. Если одновременно протекает основное заболевание, вызванное возбудителем бактериальной природы, назначение по рекомендации врача, в сферу компетенции которого входит патология.
Максимальная длительность терапии антибиотиками не превышает 7 дней.

Нестероидные противовоспалительные детям назначают только в форме суспензии, рассчитывая дозировку исходя из массы тела и одновременного приёма других ЛС. Малышам не рекомендуется назначать противовоспалительные, обезболивающие и жаропонижающие медпрепараты по отдельности – высокая нагрузка на печень и почки.
Гормональные медпрепараты включают в схему лечения только при реактивных воспалительных процессах или аллергических реакциях. Противопоказаны до 18 лет, но могут включаться в терапию детям, если невозможно стабилизировать процессы другими классами ЛС.
Перед первым приёмом большинства медпрепаратов проводится аллергопроба инъекция ¼ от разовой дозы ЛС.
Физиопроцедуры вылечивают заболевания синусов лёгкой и хронической форм. Они должны проходить под наблюдением физиотерапевта. Самые эффективные:
- магнитотерапия – восстановление слизистой, снятие отёчности;
- электрофорез – ввод препаратов через ткани посредством электрического тока;
- теплотерапия – прогревание пазух, расширяет соустья.
- УФЧ – снятие болевых ощущений.
Ингаляции вылечивают заболевания лёгкого протекания за 5-7 дней.
Нельзя лечить физиопроцедурами заболевания острой формы или при обострении хронической. Физиотерапевтические процедуры проводятся после эвакуации слизистой при помощи капель или муколитиков.
Источник
анонимно, Женщина, 3 года
Ребенку 3 х лет постаили диагноз синусит, т.К. 2 Недели не проходил насморк, а после держалась 2 дня температура 39.5, После предложенной схемы лечения ( аквалор, ринофлуимуцил, ингалипт,эреспал, фарингосепт, гепферон) температура нормализовлась, но заложенность в носу осталась, выделения из носа скудные и позрачные были, отечность осталась, врач по клиническим симптомам поставила синусит, снимок не делали, ребенок нервозный, рот отказался открывать. Прописали флемоксин 250мл, полидексу, отривин и синупрет. У дочери появился влжный кашель особенно во время высмаркивания, и сопли стали литься ручьем. Меня беспокоит кашель, это нормально при лечении или это симптом нового заболевания? Во время поледнего осмотра у педиатра дыхание было чистым, в этот же день лор диагностировал синусит.
Здравствуйте. В начале лечения синусита, действительно, кашель может усиливаться, так как под влиянием препаратов уменьшается отек естественных соустий между полостью носа и околоносовыми синусами. Лечение направлено на достижение дренирования воспалительного содержимого околоносовых пазух через полость носа. Часть воспалительного экссудата может поступать через носоглотку в дыхательные пути, вызывая кашель. Такой кашель, как правило, становится легче на 3-и – 4-е сутки лечения, и постепенно “угасает”. Не беспокойтесь, лечение поможет. Если кашель будет продолжаться по окончании курса лечения – обратитесь к педиатру. Здоровья ребенку.
анонимно
Добрый день! Мне 26 лет, год назад мне тоже поставили диагноз острый сфеноидальный синусит, прошла курс лечения аугментин 875/125 2 раза в день, полидекса, мирамистин и називин, в течение 7 дней, выздоровела благополучно, далее в ноябре на фоне орви, пошло осложнение в виде синусита снова, прописали все тоже, кроме антибиотика, его заменили азитромицином по 500 мл, на 3 приема, вылечилась в тот раз благополучно. Практически год спустя на фоне орви снова пошло осложнение, к врчу получилось записаться только на след неделю, но по старому рецепто начала лечение самостоятельно. Промывание носа “кукушкой”, ринофлуимуцил, полидекса, називин, мирамистин-3 раза в день, ну и антибиотик аугментин 875/125 так же 2 раза в день, отечноность в носу прошла, нос стал дышать, но периодически выделяется гнойная слизь с примесями крови, и головная боль присутствует в области переносицы и над глазницами, лечусь 3 и сутки, температура нормализовалась, после начала приема лекарств, держалась 37,2 в течение 5 ти дней. Меня волнуют гнойные выделение и головная боль, нормально ли это на 3 день приема лекарств, или следует прекратить лечение , до посещения лора осталось ждать 6 дней,
Здравствуйте. Симптомы тревожные, я в таких случаях, после осмотра, обычно рекомендую КТ околоносовых пазух. Длительность лечения синусита, как правило, составляет 10 дней, иногда – дольше. Вопрос о продолжительности лечения решает лечащий врач на основании информации, полученной при осмотре, данных дополнительных исследований. “Кукушка” при остром воспалительном процессе нередко способствует “рассеиванию” воспалительного процесса, распространению его по всем околоносовым пазухам. Если ждать приема слишком долго – попробуйте обратиться в приемное отделение ближайшей больницы, где есть ЛОР отделение. Здоровья.
Консультация врача отоларинголога на тему «Возможен ли кашель при синусите» дается исключительно в справочных целях. По итогам полученной консультации, пожалуйста, обратитесь к врачу, в том числе для выявления возможных противопоказаний.
Источник
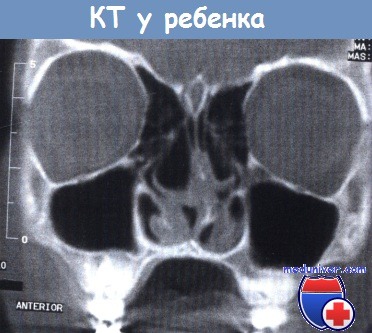
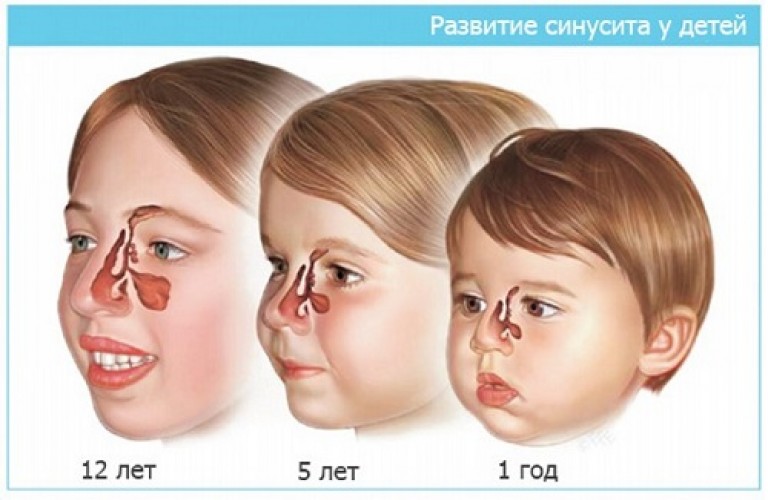
Симптомы риносинусита у детей и его лечениеРиносинуситы у детей отличаются по своим анатомическим, иммунологическим и клиническим особенностям от риносинусита у взрослых. а) Патогены, вызывающие острую инфекцию. Риновирусы, коронавирусы, аденовирусы, миксовирусы и респираторно-синцитиальный вирус. Наиболее важными патогенами острого бактериального ринита у детей являются Pneumococcus, Haemophilus influenzae, Moraxella catarrhalis и Staphylococcus aureus. Анатомия. Череп ребенка во многих отношениях отличается от черепа взрослого человека. У детей до 2 лет дно верхнечелюстной пазухи расположено выше, чем у взрослых, и никогда не опускается ниже уровня дна полости носа; альвеолярный отросток еще не развит. Поэтому решетчатая кость длиннее, чем верхнечелюстная пазуха. Воронка короткая и узкая. Расстояние между медиальной стенкой воронки и глазничной пластинкой составляет лишь несколько миллиметров. Глазничная пластинка особенно тонкая, поэтому риногенная инфекция легче распространяется на глазницу. Заболевания верхнечелюстной пазухи наблюдаются в любом возрасте. Пневматизация лобной пазухи происходит лишь после 4-го года жизни, а фронтит до 6-лет него возраста наблюдается редко. Примерно те же возрастные особенности характерны для клиновидной пазухи. Иммунология. У грудных детей иммунная защита против респираторной инфекции обеспечивается за счет IgG, проникающих в кровь плода через плацентарный барьер. Эти антитела постепенно замещаются IgG, вырабатывающимися в организме ребенка. Образование IgA обеспечивает дополнительную защиту против инфекции. Лимфоидная ткань носоглотки, способная быстро продуцировать IgM, еще больше укрепляет иммунную защиту против респираторной инфекции.
б) Клиника риносинусита у детей. У детей в возрасте до 2 лет в клинической картине превалируют общие симптомы, такие как лихорадка, лимфаденит. У детей более старшего возраста отмечается склонность к вовлечению в воспалительный процесс всей слизистой оболочки дыхательных путей, и лишь по мере роста ребенка появляется тенденция к ограничению симптомов тем или иным отделом дыхательных путей. Основными симптомами синусита у детей являются сухой кашель, заложенность носа и выделения из него. Признаком синусита может быть ночной кашель. Хронический синусит имеет смазанную клиническую картину и может маскироваться такими симптомами, как потеря аппетита, недомогание, субфебрильная температура, периодический кашель, фарингит. Симптомы острого и хронического риносинусита у детей: в) Диагностика. Сбор анамнеза зависит от информации, получаемой от родителей, которые часто уже имеют свою интерпретацию симптомов. Диагноз основывается на данных анамнеза, результатах осмотра и назальной эндоскопии. Выполняют также аллергологические пробы, цитологическое исследование соскоба со слизистой оболочки носа, иммунологическое исследование (IgG, IgA, IgM), УЗИ в A-режиме, микробиологическое (бактериологическое, микологическое) и цитологическое исследование выделений из носа. При подозрении на хронический риносинусит необходима КТ.
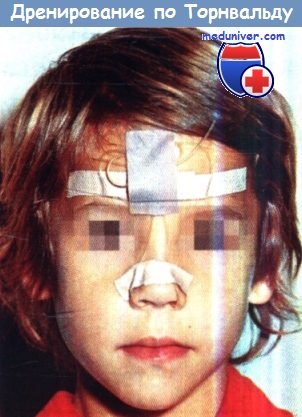
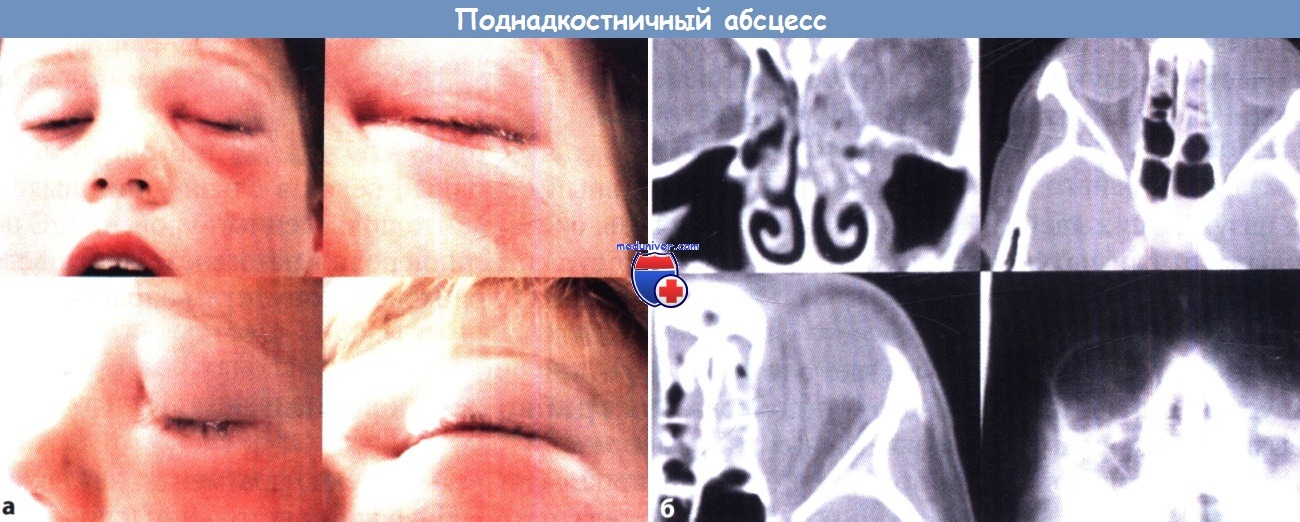
г) Лечение риносинуста у детей: – Острый риносинусит. Поддерживающая терапия включает закапывание в нос противоотечных средств, прогревание, аспирацию секрета резиновым баллоном, закапывание в нос или ингаляцию физиологического раствора, секретолитические средства. Антибиотики. Препаратом выбора является амоксициллин, назначаемый в дозе 50 мг/кг/сут., разделенной на 3 приема. Детям, которых лечили амоксициллином (например, при инфекции, вызванной Moraxella catarrhalis или Haemophilus influenzae), следует назначить амоксициллин в сочетании с клавулановой кислотой в дозе 50/12,5 мг/кг/сут., разделенной на 2 приема; альтернативным препаратом является кларитромицин в дозе 15 мг/кг/сут. в два приема. Антибиотикотерапию продолжают в течение 10-14 дней. – Хронический риносинусит. Поддерживающая терапия включает закапывание в нос противоотечных средств (не следует применять длительно), секретолитические средства, удаление аденоидов с промыванием верхнечелюстной пазухи или без него. При необходимости также выполняют функциональное эндоскопическое хирургическое вмешательство. Антибиотики. Амоксициллин в сочетании с клавулановой кислотой в дозе 50 мг/кг/сут. в 3 приема или клиндамицин в дозе 40 мг/кг/сут. в 3 приема. Детям старше 14 лет можно назначить доксициклин в дозе 5 мг/кг 1 раз в сутки. Грибковая инфекция. Амфотерицин В, кетоконазол или 5-фторцитозин. д) Осложнения. Распространение воспалительного процесса на глазницу у детей наблюдается чаще, чем у взрослых, что связано с более тонкой глазничной пластинкой. Интракраниальные осложнения встречаются реже и включают субдуральный или эпидуральный абсцесс, менингит, абсцесс головного мозга, тромбоз пещеристого синуса, остеомиелит.
– Также рекомендуем “Симптомы грибковых болезней пазух носа и их лечение” Оглавление темы “Заболевания пазух носа”:
|
Источник