Кашель при кишечной инфекции у детей
Традиционно, кашель считают признаком заболеваний органов дыхания. Но существует ряд других патологий, при которых кашлевой рефлекс является одним из основных симптомов. При патологиях ЖКТ он не сопровождается мокротой, типичной для простудных заболеваний. Желудочный кашель не поддается лечению обычными средствами и часто носит изнуряющий характер.

Что такое желудочный кашель
Желудочный кашель – это один из симптомов заболеваний органов ЖКТ. Его характерной особенностью является отсутствие слизи, которая выделяется при простуде. Муколитические средства в данном случае неэффективны, что заставляет больных обращаться за медицинской помощью. Только установив точные причины кашля, специалист сможет назначить грамотное лечение, которое избавит пациента от изнуряющего симптома.

Причины желудочного кашля
Самая частая причина желудочного кашля – гастроэзофагеальный рефлюкс. Данная патология встречается у людей с повышенной кислотностью желудка. В случае неправильного питания, слизистая органа поддается постоянному повреждению, в результате чего желудочное содержимое забрасывается в пищевод. Кашель при рефлюксе обычно появляется сразу после еды.
Другими причинами желудочного кашля являются:
- гастрит;
- язвенная болезнь желудка;
- дисбактериоз;
- энтеровирусы;
- кишечные инфекции.

Желудочный кашель может появиться и при остром отравлении, в случае раздражения слизистой гортани или пищевода.
Кашель при кишечных инфекциях
Инфекционное поражение органов ЖКТ является частой причиной кашлевого рефлекса. Возбудителем в этом случае выступает грибок Кандида. Этот патогенный микроорганизм характеризуется стремительным размножением при резком снижении иммунитета. Кишечные инфекции чаще поражают детей. Это очень опасное состояние, поскольку сопровождается высокой температурой и быстрым прогрессированием.
Кандидоз кишечника является разновидностью дисбактериоза, его характерным признаком является желудочный кашель. Такое состояние требует немедленного реагирования, поскольку грибковое поражение быстро распространяется, захватывая желудок, пищевод и другие органы пищеварения. Благоприятной средой для размножения грибка Кандида являются:
- сахарный диабет;
- длительный приём антибактериальных препаратов;
- авитаминоз;
- онкологические заболевания;
- нарушение кишечной моторики;
- аллергическая реакция.
Если патогенные микроорганизмы распространились на желудок, кроме инфекционного кашля, будут определяться такие симптомы:
- тошнота и рвота;
- диарея с беловатой примесью;
- субфебрильная температура;
- повышенное газообразование;
- отсутствие аппетита.
Особо опасно кишечное инфицирование для детей раннего возраста, поскольку чревато отставанием в физиологическом развитии. Поэтому к лечению необходимо приступать незамедлительно.
Признаки желудочного кашля
Симптоматика в данном случае будет зависеть от причин возникновения кашлевого рефлекса.
Основными признаками, которые заставляют заподозрить желудочный кашель, являются:
- при инфекционном поражении – интенсивный, сухой кашель;
- кашель при желудочном гастрите и язве дополняется изжогой, повышенной кислотностью, дисфункцией органов ЖКТ;
- гастроэзофагеальный рефлюкс характеризуется забросом желудочного сока в пищевод, в результате чего появляются изжога и першение в горле;
- вирусные инфекции дополняются спазмами в животе, диареей, тошнотой и рвотой;
- в случае паразитарной инфекции больных беспокоит метеоризм, диарея, запоры, резкое снижение массы тела, аллергия, боль в суставах;
- при дисбактериозе желудочный кашель дополняется рвотой и тошнотой, диареей, повышенным газообразованием, специфическим запахом изо рта.
Желудочный кашель сопровождается хронической усталостью, недомоганием, недосыпанием. Интенсивность позывов усиливается в ночное время и после еды.
Диагностические мероприятия
Если кашель не сопровождается другими симптомами простуды, не следует сразу же прибегать к лечению муколитическими препаратами. В случае заболеваний органов ЖКТ, они лишь будут раздражать слизистую оболочку и ухудшать состояние больного.
При первых же проявлениях кашля, который не дополняется другими симптомами простуды, рекомендуется обратиться к специалисту. Для выявления заболеваний органов ЖКТ, используют такие методы диагностики:
- фиброгастроскопия – позволяет визуализировать и оценить состояние слизистой оболочки органов пищеварения;
- УЗИ внутренних органов;
- общий анализ крови и мочи – для определения воспалительного процесса и оценки общего состояния организма;
- эндоскопия пищевода;
- анализ кала – для определения инфекций и кишечных паразитов.
После результатов обследования становится ясным, в помощи какого специалиста нуждается больной: гастроэнтеролог или инфекционист.
Лечение желудочного кашля
Лечение желудочного кашля зависит от причины, которая его повлекла. Важно помнить, что народные рецепты могут помочь устранить симптом, но только после постановки точного диагноза и в комплексе с медикаментозными препаратами, которые назначает лечащий врач.

Сложнее всего лечится гастроэзофагеальный рефлюкс. Если речь идёт о врожденном несмыкании клапана, то единственный метод лечения патологии – хирургическое вмешательство. Медикаментозные препараты способны лишь снять воспаление и устранить интенсивный кашель.
Часто рефлюкс обусловлен попаданием в желудок химических веществ. В этом случае лечение заключается в промывании желудка и вливании противовоспалительных препаратов. При хроническом рефлюксе больному назначаются медикаменты для снятия изжоги и успокоения пищевода. Полностью вылечить данную форму заболевания достаточно тяжело.
Постоянное попадание желудочной кислоты в пищевод разъедает его слизистую. Это провоцирует развитие гастрита и язвенной болезни желудка. Кашель при рефлюксе является рефлекторным ответом организма. В этом случае для лечения назначаются медикаменты, нейтрализующие соляную кислоту, которая выделяется желудком.
Самым известным и доступным средством является пищевая сода. Но частое её применение способно навредить организму. Только врач после необходимого обследования сможет подобрать грамотное лечение, которое уменьшит выделение секрета и нормализует состояние больного.

Лечение органов ЖКТ должно сопровождаться щадящей диетой, которая основывается на исключении жирной, острой, соленой, жареной пищи, приправ, специй и газированных напитков.
Устранение кашля, вызванного кишечными инфекциями
В отличие от кашля при рефлюксе, инфекционный кашлевой рефлекс куда более опасен для здоровья пациента. Это связано с тем, что инфекционное поражение дополняется высокой температурой, сильной рвотой и диареей. Это все приводит к обезвоживанию, а в тяжелых случаях – к летальному исходу. Важно помнить, что многие кишечные инфекции опасны для окружающих.
Желудочный кашель инфекционного происхождения рекомендуется лечить в стационаре. Даже если больной отказался от госпитализации, при лечении в домашних условиях должны соблюдаться такие рекомендации:
- употребление большого количества жидкости: отвар ромашки и липы, чистая вода;
- при температуре, выше 38,8 градуса, принимать жаропонижающее препараты;
- в течение острого периода болезни необходимо голодать, допускается только жидкое пюре без масла и слабый куриный бульон;
- принимать препараты, восстанавливающие водно-электролитный баланс;
- пользоваться отдельной посудой и гигиеническими принадлежностями, чтобы исключить заражение членов семьи;
- при сильной рвоте принимать противорвотные препараты.
После выявления природы возбудителя, лечение основывается на противовирусных и антибактериальных средствах, стабилизирующих состояние пациента.
Когда острый период болезни завершится, постепенно больной может выходить из строгой диеты. Но продукты, которые могут провоцировать брожение в кишечнике, необходимо исключить.
Профилактика
Предотвратить повторное возникновение патологий желудочно-кишечного тракта можно с помощью здорового и правильного питания, которое основывается на таких рекомендациях:
- ежедневное употребление овощей, фруктов, каш, нежирных сортов мяса и рыбы;
- употребление продуктов, богатых на витамины, минералы, клетчатку;
- для приготовления пищи использовать только свежие продукты;
- питаться небольшими порциями, но часто (минимум 5 раз в день);
- следить за гигиеной рук перед приемом пищи, тщательно мыть продукты перед употреблением;
- при возможности исключить из рациона жареную, жирную, острую пищу, фастфуд, газированные напитки, сладости;
- как минимум 30 минут после еды не занимать горизонтальное положение, поскольку это может вызвать изжогу.
Для укрепления иммунитета и уменьшения риска дисфункции органов ЖКТ, необходимо заниматься спортом, больше бывать на свежем воздухе.

При появлении желудочного кашля и других симптомов заболеваний органов ЖКТ, не следует откладывать визит к врачу, ведь затягивание болезни чревато серьезными осложнениями и более длительным лечением.
Видео по теме: Желудочный кашель
Источник
Традиционно, кашель считают признаком заболеваний органов дыхания. Но существует ряд других патологий, при которых кашлевой рефлекс является одним из основных симптомов. При патологиях ЖКТ он не сопровождается мокротой, типичной для простудных заболеваний. Желудочный кашель не поддается лечению обычными средствами и часто носит изнуряющий характер.
Что такое желудочный кашель
Желудочный кашель – это один из симптомов заболеваний органов ЖКТ. Его характерной особенностью является отсутствие слизи, которая выделяется при простуде. Муколитические средства в данном случае неэффективны, что заставляет больных обращаться за медицинской помощью. Только установив точные причины кашля, специалист сможет назначить грамотное лечение, которое избавит пациента от изнуряющего симптома.

Причины желудочного кашля
Самая частая причина желудочного кашля – гастроэзофагеальный рефлюкс. Данная патология встречается у людей с повышенной кислотностью желудка. В случае неправильного питания, слизистая органа поддается постоянному повреждению, в результате чего желудочное содержимое забрасывается в пищевод. Кашель при рефлюксе обычно появляется сразу после еды.
Другими причинами желудочного кашля являются:
- гастрит;
- язвенная болезнь желудка;
- дисбактериоз;
- энтеровирусы;
- кишечные инфекции.
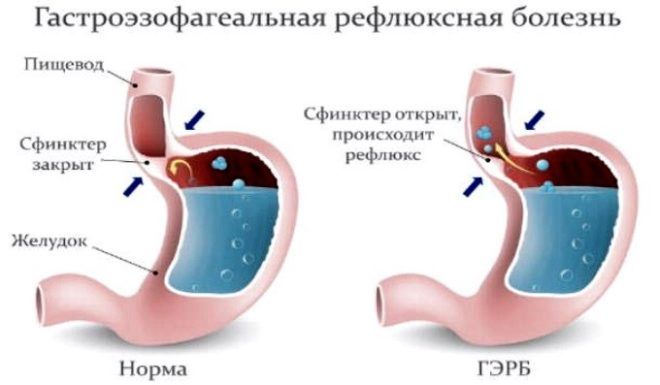
Желудочный кашель может появиться и при остром отравлении, в случае раздражения слизистой гортани или пищевода.
Кашель при кишечных инфекциях
Инфекционное поражение органов ЖКТ является частой причиной кашлевого рефлекса. Возбудителем в этом случае выступает грибок Кандида. Этот патогенный микроорганизм характеризуется стремительным размножением при резком снижении иммунитета. Кишечные инфекции чаще поражают детей. Это очень опасное состояние, поскольку сопровождается высокой температурой и быстрым прогрессированием.
Кандидоз кишечника является разновидностью дисбактериоза, его характерным признаком является желудочный кашель. Такое состояние требует немедленного реагирования, поскольку грибковое поражение быстро распространяется, захватывая желудок, пищевод и другие органы пищеварения. Благоприятной средой для размножения грибка Кандида являются:
- сахарный диабет;
- длительный приём антибактериальных препаратов;
- авитаминоз;
- онкологические заболевания;
- нарушение кишечной моторики;
- аллергическая реакция.
Если патогенные микроорганизмы распространились на желудок, кроме инфекционного кашля, будут определяться такие симптомы:
- тошнота и рвота;
- диарея с беловатой примесью;
- субфебрильная температура;
- повышенное газообразование;
- отсутствие аппетита.
Особо опасно кишечное инфицирование для детей раннего возраста, поскольку чревато отставанием в физиологическом развитии. Поэтому к лечению необходимо приступать незамедлительно.
Признаки желудочного кашля
Симптоматика в данном случае будет зависеть от причин возникновения кашлевого рефлекса.
Основными признаками, которые заставляют заподозрить желудочный кашель, являются:
- при инфекционном поражении – интенсивный, сухой кашель;
- кашель при желудочном гастрите и язве дополняется изжогой, повышенной кислотностью, дисфункцией органов ЖКТ;
- гастроэзофагеальный рефлюкс характеризуется забросом желудочного сока в пищевод, в результате чего появляются изжога и першение в горле;
- вирусные инфекции дополняются спазмами в животе, диареей, тошнотой и рвотой;
- в случае паразитарной инфекции больных беспокоит метеоризм, диарея, запоры, резкое снижение массы тела, аллергия, боль в суставах;
- при дисбактериозе желудочный кашель дополняется рвотой и тошнотой, диареей, повышенным газообразованием, специфическим запахом изо рта.
Желудочный кашель сопровождается хронической усталостью, недомоганием, недосыпанием. Интенсивность позывов усиливается в ночное время и после еды.
Диагностические мероприятия
Если кашель не сопровождается другими симптомами простуды, не следует сразу же прибегать к лечению муколитическими препаратами. В случае заболеваний органов ЖКТ, они лишь будут раздражать слизистую оболочку и ухудшать состояние больного.
При первых же проявлениях кашля, который не дополняется другими симптомами простуды, рекомендуется обратиться к специалисту. Для выявления заболеваний органов ЖКТ, используют такие методы диагностики:
- фиброгастроскопия – позволяет визуализировать и оценить состояние слизистой оболочки органов пищеварения;
- УЗИ внутренних органов;
- общий анализ крови и мочи – для определения воспалительного процесса и оценки общего состояния организма;
- эндоскопия пищевода;
- анализ кала – для определения инфекций и кишечных паразитов.
После результатов обследования становится ясным, в помощи какого специалиста нуждается больной: гастроэнтеролог или инфекционист.
Лечение желудочного кашля
Лечение желудочного кашля зависит от причины, которая его повлекла. Важно помнить, что народные рецепты могут помочь устранить симптом, но только после постановки точного диагноза и в комплексе с медикаментозными препаратами, которые назначает лечащий врач.

Сложнее всего лечится гастроэзофагеальный рефлюкс. Если речь идёт о врожденном несмыкании клапана, то единственный метод лечения патологии – хирургическое вмешательство. Медикаментозные препараты способны лишь снять воспаление и устранить интенсивный кашель.
Часто рефлюкс обусловлен попаданием в желудок химических веществ. В этом случае лечение заключается в промывании желудка и вливании противовоспалительных препаратов. При хроническом рефлюксе больному назначаются медикаменты для снятия изжоги и успокоения пищевода. Полностью вылечить данную форму заболевания достаточно тяжело.
Постоянное попадание желудочной кислоты в пищевод разъедает его слизистую. Это провоцирует развитие гастрита и язвенной болезни желудка. Кашель при рефлюксе является рефлекторным ответом организма. В этом случае для лечения назначаются медикаменты, нейтрализующие соляную кислоту, которая выделяется желудком.
Самым известным и доступным средством является пищевая сода. Но частое её применение способно навредить организму. Только врач после необходимого обследования сможет подобрать грамотное лечение, которое уменьшит выделение секрета и нормализует состояние больного.

Лечение органов ЖКТ должно сопровождаться щадящей диетой, которая основывается на исключении жирной, острой, соленой, жареной пищи, приправ, специй и газированных напитков.
Устранение кашля, вызванного кишечными инфекциями
В отличие от кашля при рефлюксе, инфекционный кашлевой рефлекс куда более опасен для здоровья пациента. Это связано с тем, что инфекционное поражение дополняется высокой температурой, сильной рвотой и диареей. Это все приводит к обезвоживанию, а в тяжелых случаях – к летальному исходу. Важно помнить, что многие кишечные инфекции опасны для окружающих.
Желудочный кашель инфекционного происхождения рекомендуется лечить в стационаре. Даже если больной отказался от госпитализации, при лечении в домашних условиях должны соблюдаться такие рекомендации:
- употребление большого количества жидкости: отвар ромашки и липы, чистая вода;
- при температуре, выше 38,8 градуса, принимать жаропонижающее препараты;
- в течение острого периода болезни необходимо голодать, допускается только жидкое пюре без масла и слабый куриный бульон;
- принимать препараты, восстанавливающие водно-электролитный баланс;
- пользоваться отдельной посудой и гигиеническими принадлежностями, чтобы исключить заражение членов семьи;
- при сильной рвоте принимать противорвотные препараты.
После выявления природы возбудителя, лечение основывается на противовирусных и антибактериальных средствах, стабилизирующих состояние пациента.
Когда острый период болезни завершится, постепенно больной может выходить из строгой диеты. Но продукты, которые могут провоцировать брожение в кишечнике, необходимо исключить.
Профилактика
Предотвратить повторное возникновение патологий желудочно-кишечного тракта можно с помощью здорового и правильного питания, которое основывается на таких рекомендациях:
- ежедневное употребление овощей, фруктов, каш, нежирных сортов мяса и рыбы;
- употребление продуктов, богатых на витамины, минералы, клетчатку;
- для приготовления пищи использовать только свежие продукты;
- питаться небольшими порциями, но часто (минимум 5 раз в день);
- следить за гигиеной рук перед приемом пищи, тщательно мыть продукты перед употреблением;
- при возможности исключить из рациона жареную, жирную, острую пищу, фастфуд, газированные напитки, сладости;
- как минимум 30 минут после еды не занимать горизонтальное положение, поскольку это может вызвать изжогу.
Для укрепления иммунитета и уменьшения риска дисфункции органов ЖКТ, необходимо заниматься спортом, больше бывать на свежем воздухе.

При появлении желудочного кашля и других симптомов заболеваний органов ЖКТ, не следует откладывать визит к врачу, ведь затягивание болезни чревато серьезными осложнениями и более длительным лечением.
Видео по теме: Желудочный кашель
Источник
Обзор
Ротавирусная инфекция (ротавирусный гастроэнтерит, кишечный грипп) — это кишечная инфекция, протекающая с температурой, рвотой, поносом и иногда сопровождающаяся симптомами простуды.
Вспышки ротавирусной инфекции характерны для осенне-зимнего сезона, за что её часто называют кишечным или желудочным гриппом. На самом деле грипп и ротавирусный гастроэнтерит совершенно разные заболевания. Возбудителем последнего является ротавирус — РНК-содержащий вирус, который при большом увеличении напоминает колесо со спицами.
Ротавирус очень заразен и легко передается от больного человека к здоровому фекально-оральным путем, то есть через грязные руки. Источниками заражения также могут быть плохо вымытые продукты питания, детские игрушки, загрязненная вода. Существует возможность передачи ротавируса воздушно-капельным путем.
В России ротавирусный гастроэнтерит является причиной 7-35% всех кишечных инфекций, в зависимости от времени года. Заразиться может каждый, независимо от возраста и пола. Однако чаще и тяжелее болеют дети. Среди детских кишечных инфекций ротавирусная составляет около 60%. У взрослых причиной кишечного гриппа чаще бывает норовирус или пищевые отравления.
Симптомы ротавирусной инфекции
Заболевание ротавирусом развивается остро, то есть симптомы появляются внезапно и быстро нарастают. От момента заражения до появления первых признаков кишечного гриппа обычно проходит от 14 часов до 4 дней. В 90% случаев все проявления болезни достигают своего пика в течение суток. Значительно реже ротавирусная инфекция протекает вяло, с постепенным нарастанием симптомов в течение 2-3 дней. Средняя продолжительность болезни 5-7 суток.
Симптомы типичной формы ротавирусного гастроэнтерита:
- повышение температуры обычно до 37-38оС;
- признаки интоксикации: слабость, общее недомогание, потеря аппетита, головные боли;
- рвота от 2-4 раз в сутки до 10-20 раз в тяжелых случаях, обычно появляется раньше поноса;
- понос (диарея) характеризуется появлением водянистого пенистого стула желтого цвета, частота опорожнения кишечника зависит от тяжести болезни;
- боли в верхней части живота умеренной интенсивности, иногда схваткообразные;
- урчание в кишечнике;
- появление признаков простуды — боль при глотании, насморк, кашель, покраснение горла — непостоянный признак, чаще встречается у детей.
Выраженность симптомов ротавирусной инфекции зависит от многих факторов: общего состояния организма, наличия сопутствующих болезней, напряженности иммунитета к ротавирусу.
Некоторые дети, а особенно взрослые, болеют кишечным гриппом в легкой форме, иногда болезнь проходит практически незаметно и не требует обращения к врачу. Реже люди становятся носителями вируса: сами не болеют, но постоянно выделяют вирус с испражнениями и могут быть источником заражения для окружающих.
Тяжелые формы болезни наблюдаются обычно у детей до 3 лет с иммунодефицитом или недостаточной массой тела, а также у пожилых людей с серьезными хроническими заболеваниями. По данным ВОЗ ротавирус ежегодно уносит жизни 1-3 млн детей.
Тяжелый ротавирусный гастроэнтерит опасен прежде всего потерей жидкости, сопровождающей многократную рвоту и понос. Поэтому важно знать, как избежать обезвоживания у детей и взрослых. Нередко борьба с обезвоживанием становится ключевым звеном лечения кишечного гриппа.
Лечение ротавирусной инфекции
В большинстве случаев организм как взрослых, так и детей самостоятельно справляется с ротавирусом, и в течение недели происходит выздоровление.
Однако повышение температуры, появление повторной рвоты, поноса и боли в животе всегда является уважительным поводом для вызова врача на дом, особенно если речь идет о заболевании ребенка. Это связано с тем, что похожие симптомы характерны не только для ротавирусного гастроэнтерита, но и для более серьезных кишечных инфекций, а также хирургических заболеваний, например, аппендицита. Поэтому важно, чтобы врач осмотрел больного и исключил опасные для жизни и здоровья состояния.
Легкие формы ротавирусной инфекции лечатся дома. Врач может назначить ряд лекарственных средств, которые помогут быстрее справиться с симптомами кишечного гриппа, облегчить состояние и, главное, избежать осложнений и перехода болезни в тяжелую форму. В тяжелых случаях рекомендуется госпитализация в инфекционную больницу.
Диета при ротавирусной инфекции
В первый день болезни, при частой рвоте и отсутствии аппетита от еды можно воздержаться. Однако, как только самочувствие начинает улучшаться, нужно постепенно вернуться к полноценному питанию, чтобы ускорить выздоровление. На протяжении всей болезни важно пить как можно больше жидкости.
При развитии инфекции у детей грудного возраста их продолжают кормить, как и прежде: грудным молоком или специальными смесями. Рекомендуется лишь увеличить частоту кормления. В некоторых случаях врач может посоветовать использование пищевых добавок или лекарств, содержащих лактазу. Это фермент, расщепляющий молоко и помогающий его усвоению, что особенно актуально для грудничков. Известно, что при ротавирусной инфекции активность собственной лактазы в организме снижается, что приводит к плохому усвоению молочных продуктов, усилению поноса и вздутию живота.
Старшим детям и взрослым желательно увеличить кратность приема пищи, сократив размер порции. Из диеты исключают молочные продукты, снеки, полуфабрикаты, ограничивают употребление соков, сырых фруктов и овощей, бобовых и другой пищи, богатой углеводами.
Наиболее предпочтительными являются каши, жидкие супы, отварные суфле, паровые котлеты, вчерашний хлеб. Нельзя употреблять жареные, острые, маринованные и копченые продукты. Такую диету нужно соблюдать до полного выздоровления и в течение 2-3 дней после.
Лекарственное лечение ротавирусной инфекции
Чтобы помочь организму быстрее справиться с вирусом можно использовать противовирусные препараты, например: Арбидол, Виферон и другие. Особенность такого лечения заключается в необходимости начать прием лекарства с первыми симптомами кишечного гриппа. Иначе эффективность противовирусных средств снижается. Также противовирусную защиту усиливают средства, стимулирующие иммунитет: Циклоферон, Антиротавирусный иммуноглобулин, Комплексный иммуноглобулиновый препарат (КИП) и другие. Перед применением желательно проконсультироваться с врачом.
Антибиотики при ротавирусной инфекции не показаны. В редких случаях их может назначить врач при высоком риске бактериальных осложнений или смешанных инфекциях (когда помимо ротавируса обнаруживается заражение бактериями).
Для борьбы с интоксикацией и поносом назначаются сорбенты. Это лекарственные средства, которые способны всасывать своей поверхностью токсины и газы из желудочно-кишечного тракта. Многие из них обладают закрепляющим действием, то есть нормализуют стул. В аптеке без рецепта можно купить такие сорбенты, как: Смекта, Полисорб, уголь активированный, Фильтрум-СТИ и др. Сорбенты нужно принимать отдельно от других лекарств, с интервалом не менее 30 минут.
Чтобы разгрузить желудочно-кишечный тракт и ускорить восстановление его полноценной работы назначаются ферментные препараты, которые принимают во время еды. Это Креон, Панкреатин, Мезим, Лактаза и др. Кроме того, в лечении ротавирусного гастроэнтерита широко используются препараты про- и пребиотиков: Энтерол, Бактисуптил, Бифиформ, Линекс, Ацилакт и др.
При высокой температуре можно использовать парацетамол или ибупрофен согласно инструкции.
Профилактика ротавирусной инфекции
Основная роль в профилактике ротавирусной инфекции принадлежит правилам гигиены. Учитывая способы распространения и передачи вируса необходимо тщательно мыть руки после посещения туалета, прогулки на улице, перед едой.
Важно следить за чистотой детских игрушек, посуды, пустышек и других предметов, которые ребенок может попробовать на вкус. В разгар сезонных вспышек инфекций по возможности не берите с собой детей до 3 лет, когда посещаете места большого скопления людей.
Путешествуя за границей, не пейте сырую и бутилированную воду сомнительного происхождения. Не употребляйте напитки со льдом. Тщательно мойте фрукты и овощи.
Если в доме есть больной ротавирусом важно обеспечить правила карантина, так как в первые дни болезни человек очень заразен. У заболевшего должно быть отдельное помещение, личные средства гигиены (полотенце, зубная щетка) и собственная столовая посуда. В комнате, где находится больной нужно ежедневно проводить влажную уборку, проветривать. Тару, в которую собираются выделения больного, необходимо тщательно промывать горячей водой с мылом.
Для детей разработаны меры специфической профилактики ротавирусного гастроэнтерита — вакцинация. В России зарегистрирована вакцина Ротатек. Это препарат, содержащий живые ослабленные ротавирусы пяти наиболее распространенных типов. Вакцину применяют только у детей, рекомендованный период вакцинации от 1,5 до 8 месяцев. Вакцинация старших детей и взрослых считается нецелесообразной, так как с возрастом человек инфицируется этими типами вируса естественным путем и восприимчивость к ротавирусной инфекции снижается.
Вакцина закапывается в рот малышу в 6 недель, затем троекратно с интервалом в 10-14 недель вакцинацию повторяют. Сейчас прививка от ротавирусного гастроэнетрита введена в Национальный календарь профилактических прививок по эпидемическим показаниям. То есть её можно сделать бесплатно при высоком риске заражения. По желанию прививку можно сделать за свой счет в любое время.
С помощью нашего сервиса вы можете найти клиники, где проводится вакцинация и уточнить наличие препарата и график вакцинации по указанным телефонам.
К какому врачу обратиться с кишечным гриппом (ротавирусом)?
С помощью сервиса НаПоправку вы можете найти клинику, где можно вызвать на дом терапевта и педиатра. А также выбрать хорошую инфекционную клинику для госпитализации.
Источник
