Ингалятор от кашля и насморка небулайзер как пользоваться

Использование ингалятора при кашле и насморке помогает снять заложенность носа, облегчить сухой кашель и дополнить общую терапию местным воздействием. Комплексный подход к лечению сокращает время заболевания.
Действие ингаляторов при насморке и кашле
Ингаляцией называется метод введения действующего вещества в организм с помощью дыхания. Естественные ингаляции происходят, когда окружающий воздух насыщен полезными веществами. Морской солью дышат на побережье, в сосновом лесу избыток хвойных фитонцидов. Искусственные ингаляции проводят с помощью использования специальных аппаратов, ингаляторов. Процедуры позволяют воздействовать непосредственно на очаг заболевания вдыханием лекарственных препаратов.

Ингалятор воздействует на очаг заболевания вдыханием лекарственных препаратов
Разновидность ингаляторов
Ингаляторы, способные распылять сверхмалые дисперсные частицы, называют небулайзерами, от латинского nebula — облако, туман. Мелкодисперсные вещества глубоко проникают в дыхательные пути, позволяют лечить риниты, ларингиты, бронхиальные и пульмонологические заболевания. Ингаляторы транспортируют лекарственные препараты к очагу заболевания.
Применение небулайзеров от кашля и насморка эффективно. Равномерно распылённые лекарственные препараты орошают дыхательную систему, снимая отёчность, воспаление слизистых оболочек. Увлажнение дыхательной системы облегчает отхождение мокроты, смягчает жёсткий, лающий кашель.
Обработка области рядом с очагом заболевания локализует воспаление, не позволяет инфекции распространяться дальше. Уменьшается риск осложнений, рецидивов болезни.
Ингаляторы разделяют на 4 категории по принципу образования лекарственного вещества:
- ультразвуковые;
- паровые;
- компрессорные;
- электронно-сетчатые.

Выбирая ингалятор от насморка, обращают внимание на время работы, объём емкости, положение тела больного при манипуляции. Небулайзеры образуют мелкие, проникающие в бронхи и лёгкие частицы, действующее вещество остаётся холодным.
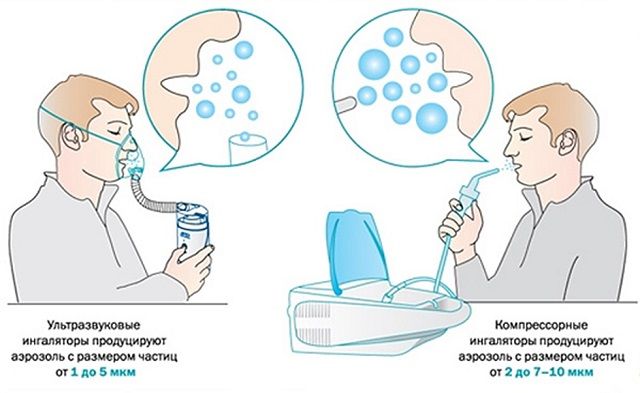
Ультразвуковые устройства
Ультразвуковые небулайзеры формируют из лекарственных частиц мелкодисперсный аэрозоль.
Металлическая пластина излучателя прибора вибрирует на ультразвуковой частоте, распыляя препарат на мелкие частицы. Размер частиц варьируется в пределах 0,5—10 мкм, облако жидкости хорошо проникает в средние и нижние дыхательные пути.
К распылению ультразвуковым способом подходят:
- физрастворы, минеральные воды;
- солевые растворы;
- растворённые эфирные масла;
- травяные отвары.

Аппарат лёгкий, небольших размеров, удобен для переноски. Питание от аккумулятора позволяет делать ингаляцию не только в домашних условиях, но и везде, где удобно:
- в пути;
- на работе;
- на отдыхе.

Ультразвуковой небулайзер очень компактный и его можно брать на отдых
Бесшумная работа не тревожит покой людей преклонного возраста, не пугает детей. Широкий выбор комплектующих элементов включает в себя маски и насадки, удобные для проведения процедуры в положении лёжа или во сне.
Недостатками ультразвуковых ингаляторов считаются:
- повреждение молекул лекарственных препаратов;
- низкая эффективность преобразования в аэрозоль густых суспензий, вязких составов.
Разрушенные ультразвуковой вибрацией молекулы антибиотиков, гормонов, не оказывают терапевтическое воздействие на дыхательную систему, попросту бесполезны. Этой категорией ингаляторов подобные группы препаратов не распыляют.
Паровые устройства
Паровые ингаляторы работают по самому простому принципу. Лекарство испаряется из ёмкости под воздействием высокой температуры. Прибор состоит из испарителя и трубки.

Паровой ингалятор
Пар, содержащий лекарство, дополнительно прогревает больное горло, оказывает увлажняющее и смягчающее действие. Температура пара регулируется.
Полезно применение аппарата для лечения сухого кашля, заболеваний гортани. За счёт расширения сосудов усиливается капиллярный кровоток, местные иммунные процессы активизируются.
Испарители легко справляются с переработкой жидкостей на водной основе, с температурой кипения меньше 100 градусов. Процедуры можно сочетать с ароматерапией, применять солевые растворы, отвары лекарственных трав.
Современные устройства безопасны в использовании, вероятность ожогов исключена.
К недостаткам паровых ингаляторов относят низкую концентрацию полезного вещества в облаке пара, разрушение лекарственных веществ при высокой температуре.
Компрессорные устройства

Компрессорный небулайзер
Компрессорный вид относится к небулайзерам от кашля и насморка, в работе формирует мелкодисперсный аэрозоль. Лекарственное вещество распыляется струёй сжатого воздуха, выпускаемой компрессором. Компрессор и воздух создают характерный шум, отличающий компрессорные ингаляторы от других видов. Устройство способно к распылению всех групп лекарственных препаратов.
Благодаря своей универсальности, стационарными компрессорными ингаляторами от кашля и насморка оборудованы физиотерапевтические кабинеты диспансеров, клиник. Насадки аппаратов домашнего пользования одинаковые для детей и взрослых.
Приборы просты в устройстве, безопасны в работе, продаются по умеренной цене. Единственный недостаток компрессорных ингаляторов от кашля и насморка – высокий уровень шума при работе.
Электронно-сетчатые устройства
Электронные небулайзеры – современная разработка. Лекарственные препараты просеиваются через вибрирующую перфорированную пластину. Проходящая через мельчайшие отверстия сетчатой мембраны смесь образует высококачественное мелкодисперсное облако лечащего аэрозоля. Доза действующих веществ рассчитывается очень точно, расход лекарств снижен, случайная передозировка полностью исключена.
Электронный ингалятор эффективно преобразует:
- муколитические средства;
- гормональные препараты;
- антибактериальные средства.
Аппарат не имеет ограничений, успешно орошая дыхательные пути травяными или солевыми растворами, минеральной водой. Используя препараты без остатка, можно существенно сэкономить. Пациент может принимать процедуру в любом положении, бесшумный режим работы позволяет расслабиться, успокоиться. Уход заключается в тщательном и своевременном промывании мембраны.
Электронно-сетчатые ингаляторы от насморка и кашля – отличный выбор для семей с детьми. Единственным недостатком ингаляторов считается цена, более высокая по сравнению с остальными небулайзерами.
Рекомендации по применению ингаляторов
Правильное применение ингаляторов – залог максимального терапевтического эффекта ингаляций для лечения кашля и насморка. Во время проведения процедуры нужно сосредоточиться на дыхании, не отвлекаясь, плавно и размеренно проводить вдохи и выдохи.
Дыхание при ингаляции происходит в следующем порядке:
- при лечении кашля – вдох ртом, выдох через нос;
- при терапии насморка – вдох носом, выдох ртом.
После лечебной процедуры в течение двух часов соблюдают покой, физические нагрузки и прогулки на свежем воздухе на это время исключены. Ингаляции перед сном особенно полезны, после приёма пищи выдерживают паузу в 1–1,5 часа.
Грамотный подбор лекарственных препаратов осуществляет только врач. Готовые растворы продаются в аптеках в разовой дозе, упаковка называется небулой. Перед применением внимательно читают аннотацию к лекарству.
Самостоятельно смешивая раствор, следует 2 мл действующего вещества соединить с физраствором. Разводить препарат дистиллированной водой не рекомендовано, в отдельных случаях вода усиливает кашель и насморк. Физраствор оставляют стерильным, набирая и выливая в ёмкость ингалятора с помощью шприца. Холодный раствор выдерживают до комнатной температуры. Остатки смеси после манипуляции выбрасывают, повторное использование запрещено.
Перед первым использованием прибора необходимо изучить инструкцию.
При лечении ингаляторами от насморка и кашля строго запрещается:
- за час до и после процедуры курить, употреблять спиртосодержащие напитки;
- перед ингаляцией использовать антисептики для обработки полости рта.

Длительность процедуры для детей
Детям объясняют принцип ингаляции, занимают внимание мультфильмом или сказкой. Разговаривать ребёнку запрещают. Время процедуры детям до 5 лет ограничено тремя минутами, в возрасте 5–14 лет время увеличивается до 5 минут, от 14 лет время процедуры доводят до 10–15 минут. Препараты используют только по назначению врача.
Детский небулайзер
Противопоказания к проведению ингаляции
Как и все медицинские манипуляции, применение ингалятора при насморке и кашле имеет противопоказания. Такими факторами могут быть симптомы несовместимых заболеваний, аллергические реакции, возраст больного. Проведение процедур, не подходящих пациенту, наносит серьёзный вред здоровью и приводит к осложнениям.
Противопоказания для ингаляций:
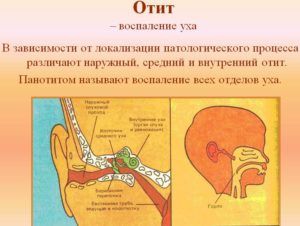
При отите ингаляция небулайзером запрещена
- детский возраст до года;
- отиты, ангины бактериального характера;
- непереносимость действующего препарата;
- кровь, сукровица в мокроте;
- аллергический насморк;
- повышенная температура тела, жар, лихорадка;
- субфебрильная температура, тяжелые сердечные заболевания;
- склонность к носовым кровотечениям.
Во всех этих случаях применение ингаляторов запрещают.
Видео по теме: Как делать ингаляции физраствором при кашле и насморке
Источник
Ингаляция – эффективный способ лечения простуды у детей, обеспечивающий прямое воздействие лечебных компонентов на воспаленные слизистые оболочки дыхательных путей. Процедуру можно провести с помощью емкости с горячим отваром и полотенца, но лучше использовать специальный прибор – небулайзер. В статье представлены действенные аптечные и народные средства для ингаляций.
Разновидности ингаляторов, преимущества небулайзера при лечении детей
Ингаляторы классифицируют в зависимости от габаритов, комплектации и принципа работы. При покупке аппарата учитывают принцип расщепления медикаментов и распределения активных компонентов на слизистой. В зависимости от метода доставки лекарственных веществ в дыхательные пути выделяют следующие виды ингаляторов:
| Тип устройств | Принцип работы | Достоинства | Недостатки |
| Паровые | Превращают лекарство в пар. Для аппаратов данного вида используют препараты, сохраняющие свои свойства под действием высокой температуры с точкой кипения менее 100°С. | Имеют наименьшую стоимость. Возможность использования как аптечных средств, так и домашних травяных отваров и эфирных масел. | Пар разрушает некоторые препараты. Невозможность применения аппарата для лечения грудничков. Низкая эффективность при терапии патологий нижних дыхательных путей. |
| Ультразвуковые | Расщепляют лекарственные растворы ультразвуковыми волнами, благодаря чему данные аппараты действуют как аэрозоли. | Позволяют делать ингаляции с раннего возраста. Работают от сети и от батареек. Низкий уровень шума при работе. | Невозможность использования эфирных масел и муколитиков, разрушающихся под воздействием ультразвуковых волн. Высокая стоимость. |
| Компрессорные | Расщепляют лекарства на мелкие частицы потоком воздуха под высоким давлением. | Универсальные аппараты, позволяющие использовать как аптечные препараты, так и домашние отвары из трав. Имеют небольшой объем и массу. | Сильный шум при работе. |
Отдельной разновидностью ингаляторов является небулайзер – компактный аппарат, превращающий частицы медикамента в мелкую взвесь. Ингаляции небулайзером обеспечивают быструю доставку лечебных компонентов вглубь легких, смягчая слизистую и облегчая дыхание. Из небулайзера в дыхательные пути проникает теплый воздух, что, в отличие от емкости с кипятком, исключает ожоги дыхательных путей.
Преимущества небулайзера перед другими аппаратами для ингаляций:
- простота эксплуатации, позволяющая проводить процедуру в домашних условиях;
- возможность проведения ингаляций с раннего возраста;
- точная дозировка лекарственных средств;
- равномерное распределение активных компонентов по дыхательным путям, обеспечивающее длительный терапевтический эффект и быстрое выздоровление;
- возможность подключения аппарата к контуру подачи кислорода и ИВЛ.
Показания к проведению ингаляций у ребенка
Ингаляции небулайзером эффективны при:
- заболеваниях верхних дыхательных путей – насморке, ОРВИ, ОРЗ;
- патологиях трахеи и гортани – ларингите, ангине, фарингите;
- воспалениях нижних дыхательных путей;
- грибковом поражении дыхательной системы;
- аллергическом рините;
- бронхиальной астме;
- воспалении легких (на стадии выздоровления).
Когда использование ингалятора противопоказано?
Запрещено делать ингаляции при:
- температуре тела выше 38°С;
- тяжелых патологиях дыхательных путей (пневмонии в активной стадии, отеке легких);
- выделении гнойной мокроты;
- заболеваниях сердечно-сосудистой системы;
- кровотечениях из носа;
- индивидуальной непереносимости компонентов раствора для небулайзера;
- в возрасте младше 6 месяцев.
Правила использования небулайзера
Для получения максимального эффекта от ингаляции небулайзером нужно подготовить ребенка к процедуре. Рекомендовано делать ингаляцию не менее чем через 1,5 часа после еды, прогулки и физических нагрузок. Чтобы не обжечь слизистую рта и гортани, нужно воздержаться от антисептических полосканий и приема отхаркивающих препаратов непосредственно перед ингаляцией.
Лучше всего проводить процедуру в сидячем положении. Ребенка не должно ничего отвлекать. Если малыш капризничает и отказывается дышать паром, можно успокоить его с помощью любимого мультфильма или чтения книги. Чтобы теплый воздух быстрее проникал в дыхательные пути, нужно надеть на него свободную одежду, не сдавливающую шею и грудину.
Правильное использование небулайзера включает следующие этапы:
- Вымыть руки и собрать аппарат. Если процедура проводится впервые, следует объяснить малышу принцип работы устройства. Необходимо показать ему, как дышать: при боли в горле нужно вдыхать через рот и выдыхать через нос, а при насморке – наоборот.
- Залить жидкость в небулайзер.
- Надеть маску на лицо для вдыхания пара. Процедуру проводят в течение 10-15 минут. Если малыш жалуется на головокружение и затрудненное дыхание, манипуляцию прекращают и откладывают на час.
- Разобрать аппарат, помыть его в проточной воде с мылом и высушить детали бумажным полотенцем. Через каждые 3 использования небулайзер нужно стерилизовать.
После процедуры рекомендовано отдохнуть и не разговаривать в течение получаса. Чтобы закрепить терапевтический эффект, не следует принимать пищу и выходить на улицу в течение 2-х часов после процедуры. Необходимо обеспечить ребенку обильное питье. При влажном кашле малышу обязательно дают теплое молоко.
Лучшие аптечные растворы для ингаляций ребенку
Во избежание осложнений ингаляции проводят только после консультации с педиатром. Врач не только определяет целесообразность процедуры, но и подбирает подходящий состав. При сухом кашле показаны препараты, устраняющие чувство сдавленности в горле и сухость слизистой. При мокром кашле используют средства, усиливающие выведение мокроты и снижающие воспалительный процесс в дыхательных путях.
При проведении ингаляции с помощью небулайзера необходимо помнить, что в аппарат заливают только предназначенные для него растворы с редкой однородной структурой. Эфирные масла и травяные отвары засоряют устройство и быстро выводят его из строя. Чтобы небулайзер прослужил как можно дольше, нужно разбавлять аптечные препараты физраствором.
Хриплый кашель (ларингит)
Для смягчения и увлажнения слизистой при ларингите показаны следующие средства:
- Минеральная вода. Чтобы снять воспаление и убрать боль в горле, достаточно 4 мл Нарзана и Боржоми. Вода не вызывает побочных реакций, поэтому процедуру можно проводить до 6 раз в день.
- Лазолван. Наиболее эффективное средство при лающем кашле. Перед применением препарат в равных пропорциях разводят с физраствором. Ингаляции с Лазолваном усиливают выделение мокроты, поэтому во время лечения запрещено давать ребенку лекарства, угнетающие кашлевой центр (Либексин, Кодеин) (подробнее в статье: ингаляции с Лазолваном и физраствором для детей: инструкция и дозировка ).
- Ротокан — препарат на основе травяной спиртовой настойки. Решение о целесообразности применения медикамента и его дозировке определяет врач. Ингаляции с Ротоканом назначаются детям старше 7 лет.
Сухой кашель
В этом случае с помощью ингаляции устраняют воспаление в горле и превращают сухой (непродуктивный) кашель во влажный (продуктивный). Количество процедур зависит от состояния пациента: в начале болезни нужно дышать над паром до 6 раз в сутки, на стадии выздоровления достаточно 3-х ингаляций. Приступы сухого кашля мучают малыша и ночью, и процедуру обязательно проводят перед сном.
Эффективные средства для ингаляций при сухом кашле:
- Тровента. Препарат разводят в 3-4 мл физраствора. Детям до 6 лет показано 8 капель медикамента, до 12 лет – 15 капель, старше 12 лет – 20 капель. Ингаляцию проводят 4 раза в день.
- Беродуал. Сильнодействующее средство, применяемое преимущественно взрослыми пациентами. Детям младше 6 лет назначается в исключительных случаях — при тяжелых приступах сухого кашля. Для приготовления лечебного состава нужно растворить в 4 мл физиологического раствора количество капель, кратное возрасту ребенка. Ингаляции делают через каждые 5 часов.
- Тонзилгон. Отличается мягким действием, благодаря чему используется в лечении грудничков и беременных женщин. Кроме сухого кашля устраняет насморк и боль в горле. Детям младше года Тонзилгон разводят в физрастворе в пропорции 1:3, до 7 лет – 1:2, старше 12 лет – 1:1.
- Геделикс. Для детей младше 12 лет препарат смешивают с физраствором в пропорции 1:2, старше 12 лет – 1:1. На начальной стадии заболевания ингаляции проводят 4 раза в день, на этапе выздоровления – утром и вечером, перед сном.
Влажный кашель
Чтобы ускорить выведение мокроты из бронхов, делают ингаляции с:
- Мукалтином. Для приготовления раствора 1 измельченную таблетку растворяют в 80 мл физраствора. Важно, чтобы жидкость не имела осадка, засоряющего небулайзер. Процедуру проводят 3 раза в день.
- Флуимуцилом. Данный препарат смешивают с физраствором в равных пропорциях. Ингаляции делают 2 раза в день, используя в зависимости от возраста ребенка от 1 мл до 3 мл раствора. Запрещено проводить процедуру одновременно с антибактериальной терапией.
- Амбробене. В отличие от предыдущего препарата, данное средство облегчает усвоение антибиотиков. Медикамент в равных пропорциях смешивают с физраствором. Перед вливанием в аппарат раствор подогревают. Для достижения терапевтического эффекта ингаляции проводят 3 раза в день в течение недели.
Рецепты растворов для ингаляций
При отсутствии небулайзера при сухом кашле делают паровые ингаляции с травами и эфирными маслами. Положительно воздействуют на раздраженную слизистую, устраняют заложенность носа и насморк ингаляции с физраствором. Чтобы ускорить выздоровление, нужно в равных пропорциях смешать кипяченную горячую воду и физраствор. Ребенку необходимо дышать над паром по 10 минут 3 раза в день.
Солевая ингаляция позволяет быстро устранить приступ сухого кашля и боль в горле. Для приготовления раствора нужно развести в 1 л горячей воды по 1 ч.л. морской соли и соды. Затем необходимо подышать над паром 15 минут. Для большего антибактериального эффекта от процедуры вместо соли используют 10 капель йода.
Чтобы успокоить раздраженную слизистую и снять и боль в горле, можно сделать ингаляцию с шалфеем. Нужно залить 2 ст.л. травы 2 ст. воды и поставить состав на слабый огонь. После закипания нужно проварить жидкость несколько минут, убрать с плиты и, не снимая крышки, дать немного остыть. Далее, накрывшись полотенцем, нужно подышать над паром 10 минут.
Чтобы ускорить выведение мокроты, используют корень солодки. Для приготовления отхаркивающего состава нужно смешать в равных пропорциях корень солодки, ромашку, шалфей, календулу и череду. 1 ч.л. травяной смеси заливают стаканом кипятка и настаивают в течение 3-х часов. Для ингаляций в 1 л горячей воды вливают 10 мл отхаркивающего раствора.
Для лечения насморка эффективны рецепты с можжевельниковым или пихтовым маслом. Чтобы приготовить раствор, нужно развести 15 капель масла в 200 мл физраствора. Затем жидкость вливают в 1 л горячей воды и, накрывшись полотенцем, вдыхают пар в течение 10 минут. Во время процедуры нужно закрывать глаза, чтобы не раздражать слизистую.
Возможные побочные реакции у ребенка после ингаляции
При неправильном проведении ингаляций у детей развиваются побочные реакции:
- аллергия на компоненты раствора для ингаляций;
- тошнота и рвота;
- слабость и головокружение;
- удушливый кашель;
- боль при глотании;
- затрудненное дыхание;
- развитие бронхита или пневмонии вследствие распространения инфекции вниз по дыхательным путям.
Во избежание ожогов слизистой при паровых ингаляциях не рекомендуется использовать растворы из неорганических компонентов и воду с температурой выше 80°С. Использование теплого пара при влажном кашле приводит к осложнению вирусной инфекции и развитию аллергии, сопровождающейся отеком слизистой. Чтобы ускорить выведение мокроты из бронхов, лучше использовать небулайзер.
Врач-педиатр, врач аллерголог-иммунолог, окончила Самарский государственный медицинский университет по специальности «Педиатрия». Подробнее »
Источник
