Гной с кровью из горла при кашле
Кровь в горле — это малораспространенный симптом, и почти в 98% случаев истечение гематологической жидкости происходит на из самой глотки, а из близлежащих анатомических структур: легких, желудка, трахеи.
Горловые кровотечения имеют существенную опасность для здоровья, а порой и для жизни пациента.
Это потенциально летальное состояние. В длительной же перспективе даже небольшая кровопотеря приводит к развитию анемического синдрома, ввиду дефицита железа, которое активно эвакуируется из организма.
Существует масса вероятных заболеваний, сопровождаемых подобной симптоматикой. От банального тонзиллита до онкологического процесса в горле различного генеза и типа. Нужно разобраться подробнее.
Рак горла
Представляет собой онкологическое заболевание злокачественного свойства. Как показывает практика, злокачественные опухоли отличаются от доброкачественных тремя основными признаками:
- инфильтративный рост;
- быстрое деление клеток неподконтрольное организму;
- способность давать вторичные опухолевые очаги (метастазы).
По статистике, рак горла встречается не так часто. Он располагается на пятом месте по распространенности всех онкопатологий. Однако летальность его находится в лидерах, что связано с поздней диагностикой и малой внимательностью пациентов к своему здоровью.
Причины развития болезни множественны. Как правило, страдают в основном курильщики, алкоголики и лица, чья профессиональная деятельность связана с воздействием на ротоглотку высоких температур. Но это не аксиома. Порой страдают и иные лица.
Симптоматика весьма характерна и включает в себя следующие проявления: интенсивные или малой интенсивности боли в горле, особенно на ранних стадиях течения патологического процесса, дискомфорт при глотании, ощущение инородного тела в глотке, неприятный запах изо рта по причине распада опухоли и начала процессов гниения, изменение рельефов шеи, из горла идет кровь и некоторые иные симптомы.
При этом на поздних стадиях, когда неоплазма крупная, кровь горлом идет намного чаще, а интенсивность кровотечения может быть летальной.
Кашель при раке гортани встречается почти всегда и носит постоянный, надоедливый характер. Отличается сухостью и непродуктивностью.
Лечение во всех случаях строго оперативное. Требуется максимально иссечь опухоль и проще это сделать на ранних этапах течения болезни. Затем применяется химиотерапия и лучевое лечение. Все это в комплексе дает максимально заметные результаты.
Новообразования легочных и бронхиальных структур злокачественного рода
Рак легких, проще говоря. Встречается намного чаще рака горла и отличается худшим прогнозом. Требует немедленного лечения в условиях онкологического стационара.
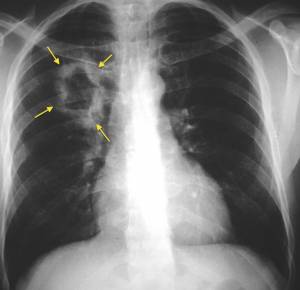
Во всех случаях злокачественная неоплазия в лёгких представляется летальной патологией. Согласно данным профильной статистики, смертность от этой формы онкологии достигает 70%, что связано с поздней диагностикой, а также особенностями гистологии опухоли.
Причины все те же, основная из которых — курение. В такой ситуации больного сопровождает мучительный постоянный кашель без видимой причины, кровохаркание, на поздних стадиях существенное, нарушения дыхательной функции и другие симптомы.
Отграничить болезни можно только посредством объективной диагностики.
Лечение специфическое. Заключается в иссечении опухоли, удалении легкого в крайних случаях. Также проводится лучевая, химиотерапия. В неоперабельных вариантах все сводится к паллиативной помощи больному.
Туберкулез в запущенной фазе
Представляет собой воспалительно-инфекционное заболевание, спровоцированное микробактерией одноименного типа или же палочкой Коха. Отличается агрессивностью и опасностью появления вторичных очагов в организме.
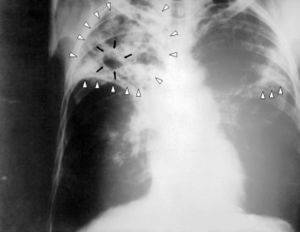
Причины всегда одинаковы: это контакт с больным, которые страдает открытой формой туберкулеза. Болезнь крайне заразна и требует особых эпидемиологических мер, которые активно предпринимаются в наши дни.
Симптоматика весьма типична и включает в себя: боли за грудиной без видимых причин, потерю веса, кашель постоянного характера с выделением небольшого количества крови.
Кровь в запущенной фазе течения болезни изливается в значительных количествах, что связано с разрушением крупных сосудов легочных структу, а при кашле попадает в горло.
Происходит расплав тканей парного органа. Это крайне опасная болезнь.
Лечение проводится в условиях отделения фтизиатрии. Больных с открытой формой нужно изолировать и тщательно лечить, что сопряжено не только с медицинскими, но и с социальными причинами.
Терапия проводится антибиотиками, обычно фторхинолонами в больших дозах. Также назначаются иные медикаменты. Участки распада подлежат хирургической санации, если таковые имеются.
Воспаление легочных структур
Пневмония также может стать причиной незначительного кровотечения. Причина появления крови на задней стенке горла при отхаркивании связана с интенсивным кашлем и разрушением небольших сосудов (капилляров).
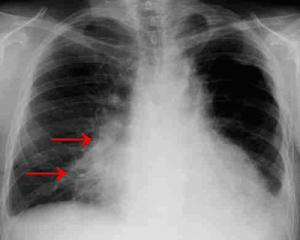
Это нормально при таком заболевании, но может дополнительно указывать на серьезные проблемы с кровеносной системой и на хрупкость сосудистых структур.
Причины пневмонии в 90% случаев, если не больше, инфекционные. Возникает болезнь в результате поражения пневмококком или иными бактериями. Подробнее в этой статье.
Воспаление лёгких может быть вирусной или грибковой этиологии, все зависит от возбудителя.
Симптоматика включает в себя следующие признаки: боли за грудиной интенсивного свойства, свисты и хрипы в легких, длительный непреходящий кашель, нарушения нормального дыхания вплоть до удушья и асфиксии, проблемы с температурой тела (гипертермия).
Возможна также интенсивная экссудация. Несмотря на все сказанное, кровотечения и кровохаркание не является патогномоничным признаком пневмонии и возникает сравнительно редко.
Хирургическое вмешательство на органах дыхательных структур
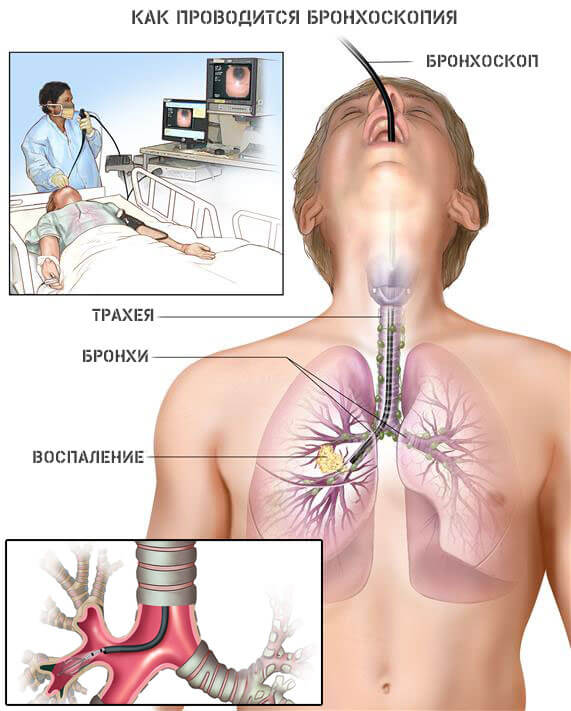
Это не болезнь, но встречается подобная причина сравнительно часто, что сопряжено с проведением определенной манипуляции. Кровоточат анатомические структуры при промывании лакун раствором под давлением, а ларингоскопии и бронхоскопии возможно повреждения сосудов самим прибором.

Во всех трех случаях локализация повреждения будет своей. В отличие от предыдущих названных причин, это вполне нормальное физиологическое явление.
Однако, если кровотечение интенсивно, продолжается больше отведенного времени, нужно срочно обращаться к врачу за консультацией и возможным проведением гемостаза.
Бронхоэктатическая болезнь
Представляет собой патологическое расширение альвеол дыхательных путей с заполнением последних гноем многослойного характера и кровью.
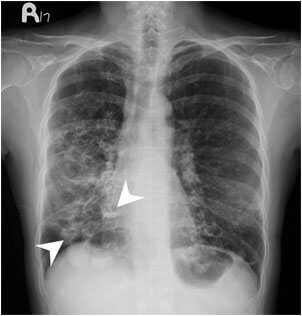
В такой ситуации пациент буквально отплевывается экссудатом бурого цвета, который и приставляет собой собственно гной с кровью.
Чисто кровотечения для болезни нехарактерны и скорее указывают на интенсивно текущий вторичный процесс распада тканей. Это ненормально.
Причины патологии почти всегда инфекционные, также возможно развитие бронхоэктатической болезни у курильщиков, любителей электронных сигарет и кальянов. Во всех случаях необходимо проводить дифференциальную диагностику.
Симптоматика включает в себя: боли за грудиной средней степени интенсивности, интенсивную экссудацию, кашель непреходящего характера, который не снимается даже специализированными препаратами, повышение температуры тела до фебрильных отметок, нарушения нормального дыхания.
При вскрытии мешочков с гноем остаются полости, что роднит болезнь с эмфиземой.
Лечение специфическое. Заключается в периодическом промывании бронхиального дерева особыми растворами с помощью бронхоскопа. Это неприятная, но необходимая процедура.
Поражение грудной клетки травматического характера
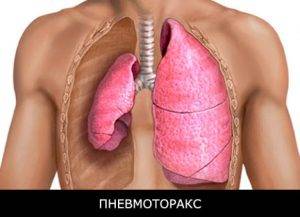
Речь идет об ушибах и переломах ребер. Возможно повреждение легких острыми осколками костей, также вероятны иные процессы схожего рода.
Открытые травмы и вовсе сопровождаются проникновением воздуха в грудную клетку. Развивается так называемый пневмоторакс с компрессией лёгкого, чреватый летальным исходом.
Кровохаркание в такой ситуации выступает меньшей из проблем. Интенсивность кровотечения, тем не менее, может быть значительной.
Тонзиллит, ларингит, трахеит
Одним словом, заболевания начальных отделов дыхательных путей. Возникают с завидной регулярностью. Как показывает медицинская практика, развитию данных патологических процессов подвержено до 80% населения планеты.
В первом случае речь идет о воспалении небных миндалин, во втором и третьем — о воспалении гортани и трахеи соответственно. Требуется тщательная диагностика дифференциального плана, чтобы отграничить патологические процессы друг от друга.
В общем и целом причины болезней инфекционно-воспалительные. Все три патологии могут провоцироваться грибками, вирусами, бактериями и даже паразитами (что встречается намного реже).
Симптоматика различна. Возможны боли в горле, интенсивная экссудация из глотки (отхаркивание смесью слизи с кровью), кашель существенного характера, боли в шее и спине на уровне воротниковой области. Это типичные проявления.
Кровь на задней стенке горла, особенно по утрам, указывает на прогрессирование болезнетворного процесса, что весьма опасно.
Все дело в интенсивном воспалении тканей. Происходит изъязвление пораженных участков и как следствие повреждаются мелкие капилляры. За ночь кровь натекает в трахею и сворачивается, когда человек просыпается, и тело принимает вертикальное положение, начинается физиологический процесс откашливания, что еще больше разрушает капиллярную сетку.
Требуется комплексное лечение. Терапия при этом недостаточно специфична. Применяются противовоспалительные нестероидного происхождения, антибиотики, иные препараты для этиологической терапии. Все решается на усмотрение лечащего врача.
Кровь из горла без без кашля
Заболеваний, которые сопровождаются кровохарканием без кашля не так много. Все они укладываются в пределы патологий желудочно-кишечного тракта.
Желудочно-кишечные кровотечения возникают без кашля, при этом почти всегда интенсивны и опасны для здоровья и даже жизни пациента. Они могут провоцироваться травмами, колитами, иными патологическими процессами. Но это, к счастью, сравнительно редкая ситуация.
Первая помощь при интенсивном кровотечении
В первую очередь рекомендуется как можно быстрее вызвать неотложку. До приезда скорой помощи следует усадить пациента или сесть самому, если речь идет о самопомощи.
Ни в коем случае нельзя запрокидывать голову, лучше держать ее в горизонтальном положении.
На горло накладывается грелка со льдом или пакет с холодной водой для стенозирования сосудов и приостановки кровотечения. Это поможет на некоторое время. Пить, есть и принимать медикаменты нельзя. Нужно ждать приезда скорой помощи.
Диагностические мероприятия
Диагностикой патологий описанного рода занимаются самые разные врачи: онкологи, гастроэнтерологи, пульмонологи и другие.
Потому самостоятельно определиться со специалистом невозможно. Нужно обращаться к терапевту. Он проведет рутинную диагностику и даст необходимые направления к профильным врачам.

На первичном приеме любой специалист опрашивает человека о его жалобах, их характере, давности и длительности. Это нормальная практика.
Также проводится сбор анамнеза жизни. Это важно для установления вероятной причины кровотечения. В некоторых случаях в курсе событий может быть и сам пациент.
Объективные мероприятия включают в себя:
- Общее исследование крови для выявления возможного воспалительного процесса.
- Исследование мокроты и экссудата для определения туберкулезного или иного инфекционного процесса.
- Рентгенографию органов грудной клетки. Для определения возможных патологий, вроде туберкулеза и рака.
- Бронхоскопию.
- Ларингоскопию.
- Визуальную оценку зева.
И некоторые другие мероприятия, в зависимости от типа процесса, по ситуации. Их весьма много.
Наличие крови в горле — тревожный и грозный симптом. Требуется тщательная диагностика. Только так можно быстро определиться с причиной и своевременно назначить лечение.
Жить здорово!Три причины кровохарканья. (09.04.2013)
Вконтакте
Одноклассники
Мой мир
Источник
Ситуация, при которой у человека в мокроте обнаруживается кровь, может не на шутку испугать, но далеко не всегда она является следствием опасного заболевания. Тем не менее игнорировать появление такого неоднозначного признака, особенно при его частом повторении, может быть очень опасно.
В сложных случаях появление крови может указывать на тяжелейшие патологические процессы. Поэтому визит к врачу необходим хотя бы потому, что он сможет исключить из списка подозрений такие опаснейшие и смертельные заболевания, как туберкулез и рак.
Механизм появления крови в мокроте
Кровяные прожилки в мокроте возникают при повреждении сосудов, расположенных в легких, бронхах и верхних отделах дыхательных путей. При патологических процессах в бронхолегочной системе повышается давление в артериях и венах, сосудистые стенки разрушаются под действием бактерий и вирусов. Кровь попадает в просвет дыхательных путей, действует как инородное тело, активируя кашлевой рефлекс.
В зависимости от количества крови, выделяющейся за сутки, существует 4 разновидности симптома:
- истинное кровохарканье — до 50 мл;
- малое легочное кровотечение — 50–100 мл;
- среднетяжелая форма — 100–500 мл;
- обильное (профузное) кровотечение — более 500 мл.
Существует ложный симптом, который не связан с патологией бронхолегочных органов. В таком случае повреждаются сосуды ЖКТ или полости рта, и кровь случайно попадает в дыхательные пути, после чего отхаркивается вместе с мокротой.
Особенности кровохарканья, чем оно опасно
Кровохарканье чаще встречается у пожилых людей. Явление проявляется утром, в течение дня, иногда не сопровождается кашлем. Оно подразумевает ряд особенностей.
Рекомендуем прочитать! Перейдите по ссылке: Как проявляется туберкулез механизм передачи
У пожилых, либо при сильном воспалительном процессе, выделение крови обуславливается раздражением тканей органов дыхания. Слизистая слишком истощена и отечна, что легко поддается травматизации, выделяет капли крови.
Иногда наличие кровянистой слизи свидетельствует о легочном кровотечении.
Любые покашливания, сопровождающиеся гепомтизисом, угрожают не только здоровью, но и жизни.
Бывает ли кашель с кровью при коронавирусе?
При COVID-19 чаще возникает боль в горле и сухой кашель без крови. У большинства заболевших инфекция протекает в легкой форме, поэтому никакого повреждения сосудов не происходит. Около 5% людей переносят болезнь в тяжелой форме, у них возможно тотальное поражение бронхолегочной системы, одним из проявлений которого является кровохарканье.
Симптом в основном возникает у людей, которые до заражения коронавирусом имели хроническую патологию органов дыхания или сердечно-сосудистой системы. На фоне COVID-19 изменяется давление в системе легочных вен и артерий, поэтому при кашле выделяется мокрота с кровью.
К какому врачу обращаться за помощью?
При кашле с кровью требуется диагностика – первичный осмотр у терапевта. Дополнительно понадобятся консультации пульмонолога, фтизиатра и онколога.
У врача
Экстренный осмотр врача и госпитализация необходимы, если наблюдаются следующие симптомы:
- обильное кровотечение;
- нестерпимые боли за грудиной;
- лихорадка и жар.
Даже если крови совсем немного, а самочувствие расценивается как нормальное, не стоит затягивать с визитом к врачу.
Возможные причины кашля с кровью
Симптом не всегда указывает на тяжелые или неизлечимые патологии, поэтому паниковать раньше времени не стоит.
Более менее безопасные причины
60% случаев кровохарканья связаны с бронхитом. При сильном приступообразном кашле разрываются мелкие капилляры, поэтому прожилки крови попадают в мокроту. Болезнь протекает доброкачественно, спустя 2–3 недели наступает выздоровление без нежелательных последствий. Исключение составляет хронический бронхит с частыми обострениями, при котором возможно более сильное кровохарканье.
Существуют и другие относительно безопасные причины:
- Крупозная пневмония. Небольшое кровохарканье (“ржавая мокрота”) бывает на 2–3 день от начала болезни, когда из-за воспаления эритроциты могут попадать из капилляров в просвет легких.
- Инородные тела дыхательных путей. Посторонние предметы повреждают слизистую трахеи и бронхов, поэтому при кашле появляется мокрота со скудным количеством кровяных прожилок. После извлечения инородного тела дефект быстро заживает.
- Риниты и синуситы. При хроническом воспалении может выделяться незначительное количество крови, которое раздражает глотку и провоцирует кашель.
Болезни протекают с неприятными симптомами, требуют комплексного лечения, но не угрожают жизни или здоровью, имеют благоприятный прогноз.
Серьезные заболевания органов дыхания
У 80% пациентов с туберкулезом легких возникает кровохарканье. При ограниченном поражении легочной ткани симптомы беспокоят человека несколько месяцев или даже лет, а в случае массивного процесса возникает внезапное обильное легочное кровотечение.
Характерное сочетание признаков при туберкулезе: кашель с кровью, температура, одышка, боли в грудной клетке, слабость, потливость по ночам.
Выделение кровянистой мокроты бывает и при других патологиях, которые не угрожают жизни, но протекают достаточно тяжело:
- Поражение бронхов. Для доброкачественных опухолей (аденом) характерно незначительное кровохарканье, которое возникает при увеличении образования в размерах. Появление кашля с прожилками крови типично для бронхоэктатической болезни, бронхиальных свищей.
- Деструктивные патологии легких. В эту группу относят абсцесс — ограниченное капсулой бактериальное воспаление, при котором пациент откашливает большие количества гноя с кровяными включениями. Мокрота серовато-бурого цвета наблюдается при гангрене.
- Паразитарные болезни. Различные виды гельминтов и простейших могут размножаться в бронхолегочной системе, повреждать слизистую оболочку и сосуды. При кашле выделяется мокрота с кровью, в которой иногда находят личинки паразитов.
- Врожденные патологии. Различные пороки развития легочной системы, а также муковисцидоз могут быть причиной откашливания кровянистой слизи.
Болезни, угрожающие жизни пациента
К жизнеугрожающим состояниям относят злокачественные опухоли: центральный и периферический рак легкого, саркома. При онкологических заболеваниях появление кровянистой мокроты — показательный симптом, который указывает на поражение большого участка легочной ткани. Более 50% больных раком отмечают эпизоды кашля алой кровью.
Опасные состояния — повреждения бронхов и легких при переломах ребер, ножевых и огнестрельных ранениях, падении с высоты. При серьезной травме человек кашляет алой кровью, быстро теряет сознание из-за болевого и геморрагического шока.
Патологии других органов
Все системы организма неразрывно связаны между собой, поэтому выделение крови при кашле зачастую выступает признаком внелегочных болезней. Возможные причины:
- сердечно-сосудистые патологии — инфаркт миокарда, врожденные и приобретенные пороки сердца, тромбоэмболия легочной артерии (ТЭЛА);
- поражение системы кроветворения — наследственные коагулопатии (гемофилия) и тромбоцитопатии, лейкозы, осложнения после приема антикоагулянтов;
- аутоиммунные поражения — системная красная волчанка, узелковый периартериит, васкулиты, гранулематоз Вегенера.
К редким причинам относят употребление наркотиков (особенно крэк-кокаина). Кровь может выделяться из поврежденной слизистой полости рта или десен, что человек ошибочно принимает за легочное заболевание.
Диагностика
Для определения причин кровохарканья важно тщательно собрать анамнез. Он поможет предположить провоцирующий фактор, сократить количество дополнительных исследований. Врач выполняет осмотр грудной клетки, оценивает состояние вен, шейных и периферических лимфоузлов, обращает внимание на сопутствующие симптомы.
Он проводит опрос, назначает анализы и аппаратные исследования. Если врач предполагает, что причина кровопотерь – болезни носоглотки или ЖКТ, он направляет человека на консультацию к ЛОР-врачу или гастроэнтерологу.
Опрос
Для выяснения причин появления крови в мокроте при отхаркивании важно рассказать доктору о следующих факторах:
- Вредные привычки, их стаж.
- Предшествующие травмы, аварии.
- Если болен ребенок, то возможные эпизоды вдыхания или заглатывания инородных тел.
- Проведение оперативного вмешательства или хирургических манипуляций.
- Значительные колебания веса в течение короткого периода.
- Наличие одышки.
- Риски наследственных заболеваний.
При опросе полезным будет описание симптомов при кашле, которые помогут предположить диагноз:
- Появление пены – отек легкого или сердечная недостаточность.
- Обильное отделение слизи – бронхоэктатическая болезнь.
- Гной – туберкулез или бронхит.
- Лихорадка – абсцесс легкого, пневмония.
- Появление чистой крови – новообразование, травма, тромбоэмболия.
Методы обследования
Чтобы поставить диагноз, врач использует лабораторные анализы и инструментальные способы:
- Исследование мокроты.
- Общий и биохимический анализы крови.
- Рентгенографию органов грудной клетки.
- Общий анализ мочи.
- Компьютерную томографию (КТ) грудной клетки, особенно при подозрении на тромб или аневризму аорты.
- Электрокардиограмму.
Для уточнения диагноза проводят дополнительные исследования, которые зависят от причин появления сгустков крови при кашле:
- Бронхоэктазы – компьютерная томография, бронхоскопия.
- Туберкулез, аспергиллез – анализ мокроты или смывов с бронхов.
- Синдром Гудпасчера – уровень креатинина в крови и моче, биопсия почки.
- Аневризма аорты – ангиография (исследование сосудов).
- Коагулопатия (нарушение свертываемости) – анализ крови на протромбиновое время.
Диагностика причин появления кашля с кровью
Первый шаг в обследовании пациента — детальный сбор жалоб. Нужно максимально подробно рассказать врачу, когда появилась кровянистая мокрота, были ли другие признаки (боли в груди, одышка, температура), проводилось ли домашнее лечение. Специалист спросит, как долго продолжаются симптомы, были ли раньше эпизоды кровохарканья. Затем врач послушает легкие и сердце, поставит предварительный диагноз.
Чтобы подтвердить свои предположения, медики назначают такие исследования:
- рентгенография грудной клетки — простой и доступный метод, который покажет, есть ли пневмония, бронхит, туберкулез, абсцесс;
- компьютерная томография — более точное по сравнению с рентгенографией исследование, чтобы посмотреть состояние легких, сердца и внутригрудных лимфатических узлов;
- бронхоскопия — осмотр бронхов и выявление источника кровотечения с помощью гибкой трубочки с видеокамерой, которая вводится через нос или рот;
- анализ мокроты — в слизи можно обнаружить бактерии, вирусы или паразитов, которые вызвали повреждение бронхолегочной системы;
- клиническое исследование крови — по количеству белых клеток (лейкоцитов) врач устанавливает наличие воспаления в организме, а снижение тромбоцитов (частиц, участвующих в образовании тромбов) указывает на проблемы свертывания;
- ангиография легких — метод показывает, как происходит кровообращение в сосудах, помогает выявить локализацию патологического очага.
Реже проводятся дополнительные исследования, которые нужны для диагностики внелегочных причин появления мокроты и слизи с кровью. Чтобы оценить работу сердца, назначают ЭКГ и УЗИ. Для обнаружения аутоиммунных нарушений назначают анализы специфических маркеров (острофазовые белки, иммунные комплексы).
Симптомы
Кровь в мокроте при откашливании редко бывает единственным признаком. Сопутствующие симптомы тесно связаны с причинами ее возникновения.
Больной может пожаловаться на появление:
- патологических примесей в мокроте – гноя, пены.
- длительного, сильного кашля,
- одышки,
- высокой температуры тела.
Специфические симптомы при появлении крови в мокроте, которые зависят от диагноза:
- Опухолевые образования – боли в груди, увеличение внутригрудных и периферических лимфоузлов.
- Бронхит – сильный кашель, мокрота со слизью и кровяными прожилками.
- Пневмония – высокая температура, ослабленное дыхание, одышка.
- Туберкулез – сочетание гнойного характера мокроты с похудением, лихорадкой.
- Бронхоэктаз (расширение бронхов) – хриплое дыхание, общая слабость.
- Патологии ЖКТ – мокрота с кусочками пищи, похожая на кофейную гущу.
- Болезни сердечно-сосудистой системы – одышка, аритмия, сердцебиение.
Лечение кашля и мокроты с кровью
Существует несколько методов лечения. Рассмотрим основные: лекарственная терапия и народная медицина.
Медикаментозное лечение
При кровохарканье нужно устранить причину болезни. Для терапии туберкулеза назначаются антибиотики длительными курсами, при пневмонии и гнойном бронхите также нужны противомикробные лекарства. При аутоиммунных нарушениях используются кортикостероидные гормоны, а при раке легкого применяются химиопрепараты.
Медикаменты назначаются после постановки диагноза и принимаются под контролем врача, поскольку самолечение чревато усилением кровохарканья.
В стационаре при массивном кровотечении применяют гемостатические препараты, переливают плазму или эритроцитарную массу, чтобы нормализовать общее состояние пациента. Иногда требуются инвазивные методики: лечебная бронхоскопия для удаления инородного тела, прижигания кровоточащего сосуда.
Помощь народной медицины
Кровохарканье может быть признаком тяжелых болезней, поэтому применение нетрадиционных методов лечения недопустимо. Используя различные травяные настои, отвары, ингаляции, человек никак не влияет на причину появления кашля с кровью, поэтому патология неуклонно прогрессирует. При опасных заболеваниях — раке легкого, гангрене, туберкулезе, несвоевременное обращение за помощью представляет угрозу для жизни.
Не стоит рисковать здоровьем, испытывая на себе народные средства. Лечение кровохарканья должен проводить квалифицированный врач.
Лечение
План терапии врач составляет только после установки диагноза. Лечение назначают с учетом причин появления крови в мокроте. Важно своевременно обратиться к доктору.
Человека с легочным кровотечением срочно госпитализируют.
Методы лечения:
- Если наблюдают откашливание с кровью и гноем, то назначают антибиотики Пенициллин, Цефтриаксон.
- При удушье подают увлажненный кислород.
- Для остановки кровотечения применяют Аминокапроновую кислоту.
- При туберкулезе назначают Стрептомицин, Изониазид.
- В экстренном порядке проводят бронхоскопию, перекрытие пораженного сосуда.
- При отсутствии эффекта от лекарств, абсцессе легкого или раке назначают операцию.
Чтобы оказать первую помощь:
- Уложите человека на пораженную сторону. Если ее определить нельзя, придайте телу сидячее положение.
- Дайте человеку выпить холодной воды. Это сузит кровеносные сосуды. Воду можно заменить льдом.
- Попросите пострадавшего не напрягаться, не разговаривать, глубоко дышать. Кашлевые позывы лучше сдерживать.
- Срочно вызовите скорую помощь.
Первая помощь при кровохарканье
При откашливании небольшого количества кровянистой мокроты и удовлетворительном состоянии пациента никакие особые мероприятия не нужны. Следует обратиться к медикам.
Если количество крови при кашле увеличивается, больному требуется первая доврачебная помощь. Она состоит из таких этапов:
- придать человеку полусидячее положение в кровати;
- снять тесную одежду, которая мешает дыханию;
- открыть окно, дать доступ свежему воздуху;
- успокоить пациента, убедить его дышать ровно и неглубоко, чтобы не спровоцировать усиление кровотечения;
- положить на грудь больного завернутый в материю пузырь со льдом.
Такие действия помогут предотвратить прогрессирование кровотечения и стабилизировать состояние человека до приезда скорой.
При обильном кровохарканье запрещено: употреблять еду или питье, делать ингаляции, принимать любые лекарственные препараты.
( 2 оценки, среднее 4.5 из 5 )
Источник
