Что чувствует плод при кашле матери

 За девять месяцев беременности женщина успевает простыть, подхватить инфекцию, грипп, насморк или кашель. Опасность кашля зависит от его причины и обширности воспаления в дыхательных путях беременной женщины.
За девять месяцев беременности женщина успевает простыть, подхватить инфекцию, грипп, насморк или кашель. Опасность кашля зависит от его причины и обширности воспаления в дыхательных путях беременной женщины.
Насколько вредно простудиться и кашлять, и как кашель влияет на плод при беременности? Способно ли сильное откашливание вызвать преждевременные роды? Ответы на эти и другие вопросы — в нашей статье.
Как кашель влияет на беременность
Кашель — это сокращение брюшных, грудных и спинных мышц, которое приводит к резкому выбросу воздуха. Вместе с воздухом из глотки, гортани, трахей, бронхов выводится мокрота. Откашливание необходимо для очистки дыхательных путей, удаления из них слизи, мокроты или токсических веществ, чужеродных предметов.
Кашель является результатом воспаления или раздражения. Когда он возникает:
- Раздражение может возникать при аллергической реакции или при слишком сухом воздухе внутри помещения.
- Воспаление слизистой дыхательных путей возникает при попадании на неё инфекции.
Так называемый горловой кашель формируется на воспалённой, раздражённой или сухой поверхности слизистой горла. Он не вызывает сокращения брюшных мышц и не оказывает какого-либо действия на плод. Поэтому если кашель при беременности неглубокий — он не представляет опасности для будущего ребёнка, но доставляет неприятные ощущения будущей матери, вызывает у неё дискомфорт, раздражение, болезненность.
Бронхит или плеврит формируется при глубоком проникновении инфекции в дыхательные органы. При этих заболеваниях формируется глубокий кашель, который вызывает сокращение мышц, участвующих в дыхании. Сильный бронхитный кашель сопровождается рефлекторными сокращениями матки.
Продолжительное сильное глубокое откашливание способно вызвать тонус и преждевременное начало родов.
Ранее не проводилось масштабных исследований по поводу влияния кашля на течение беременности. Также точно не выяснено, что больше влияет на беременность — сильные сокращения мышц дыхательных путей или сопутствующие им болезненные факторы (температура, интоксикация, инфекция). Но все равно остается очень актуальным вопрос своевременного лечения кашля, особенно на ранних сроках беременности.
Опасен ли кашель при беременности
Часто для беременной опасны не кашель, а те факторы, которые сопровождают его появление (температура, воспаление, нарушение дыхания, недостаточное поступление кислорода в кровь). Эти факторы являются причинами возможных патологий в утробном развитии ребёнка. Поэтому часто именно они  представляют опасность для плода в утробе.
представляют опасность для плода в утробе.
Итак, кашель при беременности — чем опасен:
- длительным стрессом;
- инфекцией;
- воспалением и интоксикацией;
- длительной высокой температурой;
- гипоксией плода.
А теперь подробнее рассмотрим, как перечисленные факторы ухудшают состояние плода и течение беременности. Кашель при беременности — опасно ли это для здоровья будущего ребёнка?
Кашель при беременности опасен стрессом
Каждая женщина переживает, опасна ли её простуда для развития будущего малыша. Поэтому она находится в состоянии стресса. Нервные переживания инициируют образование кортизола (гормона стресса). Он стимулирует работу сердца и вызывает напряжение (спазм) сосудов.
Такая реакция организма направлена на сохранение жизни. Мозг автоматически реагирует на стресс. Это — опасность, при которой могут понадобиться быстрый бег, молниеносное принятие решений. Поэтому вслед за переживаниями происходит гормональная перестройка и выделение кортизола.
Длительное присутствие кортизола может навредить плоду. Чем гормон стресса неполезен для ребёнка в утробе:
- Длительный спазм сосудов нарушает питание и снабжение плода кислородом.
- Длительное или сильное воздействие кортизола вызывает в плаценте выделение ещё одного гормона, который провоцирует начало родовой деятельности. Это — одна из причин преждевременных родов женщин от сильного испуга.
Кортизол легко преодолевает плаценту и попадает в мозг ребёнка. Поэтому, даже если у вас воспаление лёгких, необходимо соблюдать спокойствие. Многие женщины перенесли инфекцию при беременности. Большинство из них родили здоровых детей.
Кашель опасен высокой температурой
Опасен ли кашель, если он появился на фоне температуры? Да, если эта температура превышает +38,5° и удерживается несколько дней. Для беременной женщины нежелательна длительная высокая температура. Она нарушает кровоснабжение и формирует гипоксию плода. Также высокая температура сопровождается сильной интоксикацией. Токсичные вещества могут стать причиной замирания плода при беременности.
Высокая температура и возраст эмбриона
 Последствия кашля при беременности, вероятность и тяжесть осложнений по причине высокой температуры зависит от возраста плода. Самые тяжёлые осложнения формируются при длительной высокой температуре в сроке до 12 недель. В этот период плацента ещё не сформирована, она не защищает плод от негативного воздействия высокой температуры.
Последствия кашля при беременности, вероятность и тяжесть осложнений по причине высокой температуры зависит от возраста плода. Самые тяжёлые осложнения формируются при длительной высокой температуре в сроке до 12 недель. В этот период плацента ещё не сформирована, она не защищает плод от негативного воздействия высокой температуры.
Во втором триместре беременности плацента уже сформирована и является полноценным защитным барьером. Поэтому, как правило, у плода не формируется каких-либо осложнений.
В последнем триместре, особенно на 8-м и 9-м месяце, вероятность осложнений увеличивается. В этих сроках высокая температура матери не формирует патологий в развитии утробного ребёнка. Но вызывает старение плаценты. Это приводит к преждевременным родам или отслойке детского места, необходимости срочной хирургической операции (кесарева сечения).
Кашель опасен возможной инфекцией
Инфекция — частая причина кашля. Откашливанием могут сопровождаться различные заболевания. Какие инфекционные болезни опасны для беременной женщины?
- Краснуха — в 80% вызывает уродства плода, а также патологии развития, которые не совместимы с жизнью (при краснухе формируется сухой горловой кашель).
- ОРВИ (различные штаммы гриппа) — могут формировать нарушения, если возраст эмбриона — до 12 недель.
Интересно знать: плацентарный барьер способен задерживать некоторые инфекции. Но не все. Так плацента не задерживает вирусы гриппа, краснухи, герпеса.
Влажный или сухой кашель: что хуже для беременной?
 При различных стадиях развития воспаления кашель может быть влажным или сухим. Влажный — сопровождается отхождением (подъёмом из бронхов) мокроты. Его называют продуктивным. Он не опасен для женщины и утробного развития её будущего ребёнка.
При различных стадиях развития воспаления кашель может быть влажным или сухим. Влажный — сопровождается отхождением (подъёмом из бронхов) мокроты. Его называют продуктивным. Он не опасен для женщины и утробного развития её будущего ребёнка.
В отличие от влажного, сухой кашель называют непродуктивным (лающим, надсадным). При сухом кашле отсутствует секреция, в дыхательных ходах нет мокроты. Длительные приступы сухого кашля могут вызвать рвоту, усилить тонус матки. Поэтому особенно важна терапия такого кашля с применением разрешенных для беременной таблеток (например, Мукалтин), сиропов, леденцов, пастилок или народных средств.
Для беременной женщины представляет опасность длительное сухое откашливание. Оно вызывает частое сотрясение брюшной полости, формирует постоянное напряжение в мышцах брюшного пресса. Отсюда вывод: сильный лающий кашель при беременности — это опасно. Возможны выкидыш или преждевременные роды.
Чем опасен кашель при беременности: последствия
Перечислим патологические процессы, которые могут сопровождать длительный кашель матери в период беременности.
Гипоксия или удушье
Под термином гипоксия дословно понимают «удушье». Ребёнок может испытывать различные степени недостатка кислорода. Гипоксия формируется при напряжении стенок брюшной полости. Напряжённые мышцы сжимают кровеносные сосуды и ограничивают кровоток. При этом к ребёнку поступает меньше крови и меньше кислорода.
Кратковременная гипоксия (в течение 5-10 секунд) не приносит вреда развитию малыша. Представляет опасность длительная гипоксия, во время которой ребёнок недополучает кислорода в течение нескольких суток.
Хроническая гипоксия является причиной врождённых аномалий мозга и нервной системы.
Повышение тонуса матки
 Матка — полый мышечный орган. Как и любые другие мышцы человека, матка способна сокращаться и сжиматься. Длительное надсадное откашливание может стать причиной сокращения мышц брюшной полости и тонуса матки. На поздних сроках такой кашель может спровоцировать преждевременные роды.
Матка — полый мышечный орган. Как и любые другие мышцы человека, матка способна сокращаться и сжиматься. Длительное надсадное откашливание может стать причиной сокращения мышц брюшной полости и тонуса матки. На поздних сроках такой кашель может спровоцировать преждевременные роды.
Возможно другое осложнение (хотя оно случаются нечасто) — отслойка плаценты. Эта патология формируется у беременных с низким предлежанием. Крепление детского места внизу опасно ранним преждевременным его отслоением. Кашель является провоцирующим фактором, который увеличивает давление на плаценту и иногда приводит к её отрыву.
Нарушения питания
Находясь в утробе, ребёнок получает питание через кровь матери. Длительное частое откашливание вызывает напряжение брюшных мышц и сужение кровеносных сосудов. При этом сокращается количество питательных веществ, которые поступают к плаценте.
Если кашель во время беременности продолжается длительное время, то затрудняются обменные процессы между женщиной и плодом. Что может стать причиной низкого веса у ребёнка после рождения.
Как влияет кашель на плод во время беременности
Подытожим вышесказанное и ответим, влияет ли кашель при беременности на ребёнка? Формирует ли он серьёзные патологии развития?
Влияние кашля определяется силой, продолжительностью, характером откашливания, а также присутствием дополнительных неблагоприятных факторов (температуры, воспаления, инфекции). Непродолжительное влажное откашливание не вызывает патологии у будущего младенца. Здоровое течение беременности может быть нарушено длительным сухим надсадным откашливанием, а также высокой температурой, инфекцией.
Если сильный кашель при беременности — влияние на плод будет касаться нарушения кровоснабжения плаценты, питания, дыхания будущего ребёнка в утробе. При длительном откашливании в организме утробного малыша происходят следующие процессы:
- Нарушение кровоснабжения — а значит, недостаточное обеспечение плода кислородом, питанием.
- Повышение тонуса матки — а значит, вероятность выкидыша или преждевременных родов.
Если ваш кашель периодический, кратковременный, при этом вы легко откашливаетесь и не напрягаетесь — это не представляет опасности для вашего будущего ребёнка.
Последствия кашля при беременности
 Когда будущая мама заболела и сильно кашляет, плод болеет вместе с ней. Насколько это опасно для развития будущего малыша? На сегодня нет однозначного ответа о возможных осложнениях. Поскольку отсутствуют масштабные медицинские исследования по этому вопросу. При высокой температуре у будущей матери возможно временное нарушение кровоснабжения плода в утробе, в некоторых редких случаях — развитие уродств и пороков.
Когда будущая мама заболела и сильно кашляет, плод болеет вместе с ней. Насколько это опасно для развития будущего малыша? На сегодня нет однозначного ответа о возможных осложнениях. Поскольку отсутствуют масштабные медицинские исследования по этому вопросу. При высокой температуре у будущей матери возможно временное нарушение кровоснабжения плода в утробе, в некоторых редких случаях — развитие уродств и пороков.
Перечислим осложнения, которые могут появиться у ребёнка после простудного заболевания матери в период беременности:
- Болезненность и слабый иммунитет.
- Нервозность ребёнка.
- Длительный кашель в последние месяцы беременности — возможен низкий вес плода, неготовность его к родам, и как следствие — слабая родовая деятельность, родовая травма.
Указанные выше осложнения не обязательно должны формироваться в организме малыша. Поэтому не стоит делать тяжёлых прогнозов. Лучше обратиться к врачу, начать лечение и избавиться от простуды, инфекции.
Какое влияние на плод может оказать ОРВИ, в том числе сопровождающаяся кашлем, можно узнать из следующего видео.
Напоследок
Сильный кашель — это симптомом многих простудных заболеваний. Женщина может заразиться ими во время беременности. При возникновении кашля важно не паниковать и не создавать стресса. Необходимо обследоваться, определить причину и принять меры для лечения.
Вместе с этой статьей читают:
Кашель у грудничка является серьезной проблемой, которая может привести к возникновению угрозы для его жизни. Де

Одной из частых причин обращения за помощью к педиатру служит появление кашля у ребенка. Казалось бы, с возможно

Дети довольно часто страдают от инфекционных заболеваний верхних дыхательных путей. Очень важно своевременно раз
Источник
Добрый день!
Мне 28 лет, вес 66, рост 165, сейчас вторая беременность сроком 10 недель. До этого была одна беременность, одни роды. Месячные с 12 лет, цикл 28-31 день, нарушений не было. Всю жизнь была молочница и вагиниты (с детства плохой иммунитет, а также частые курсы антибиотиков), лечила разными лекарствами, с переменным успехом. ЗППП не обнаружены. В августе прошла радиолечение эрозии шейки, все анализы хорошие, регенерация прошла нормально.
Мой вопрос:
Я заболела бронхитом, у меня частые мучительные приступы кашля до рвоты, кашель полусухой, после нескольких минут сильного кашля выходит комок мокроты. Уже несколько дней это продолжается, по ночам почти не сплю, все время выворачивает кашель. После приступов кашля начало тянуть низ живота и болеть поясница. Я опасаюсь за здоровье ребенка. Может ли сильный продолжительный кашель до рвотных спазмов быть опасен для плода?
Выпила но-шпу, тянущие ощущения прошли. Температуры нет, врач назначил антибиотик – азитромицин. Сегодня утром выпила 250 – лучше не стало, начался фарингит – дико болит горло, не могу говорить. Вот еще вопрос: как понять, идет антибиотик или нет, следует ли его принимать дальше, если нет улучшения? Как я понимаю, при беременности в первом триметре антибиотики вредны. И принимать ли но-шпу дальше при возникновении тянущих ощущений в животе и спине?
Tuu-Tikki
22.01.2012, 10:34
Представление о том, что антибиотики вредны при беременности, не вполне верно. Есть антибиотики, которые считаются достаточно безопасными и применять во время беременности стоит именно их – но только в случае необходимости. Данных о неблагоприятном влиянии на плод азитромицина нет.
Однократный прием антибиотика никакого эффекта оказать по определению не может, они либо принимаются курсом, либо не принимаются вовсе. И действуют они не на кашель, боли в горле и т.п., а только на определенных бактерий, которые чувствительны к этому антибиотику. В случае, если кашель и боли в горле вызваны именно такой бактерией, курс антибиотика либо убьет этих бактерий, либо остановит их размножение и их добьет Ваш собственный организм. И именно Ваш организм самостоятельно справится с изменениями в бронхах при бронхите и в горле при фарингите.
Заочно определить, есть ли необходимость в назначении антибиотика в Вашем случае, мы не можем. Нужно видеть горло, нужно слышать, что происходит в бронхах, нужно знать в подробностях, как Вы заболели, что в какой последовательности появлялось и кто чем болен в Вашем окружении. Еще раз повторю – нужен очный осмотр.
Для облегчения самочувствия стоит много пить, лучше теплого или горячего. Будет это морс, чай с медом, лимоном, вареньем или без всего, теплая вода, молоко или что-то еще, неважно, по желанию. Боли в горле может облегчить опять же теплое питье, полоскание горла теплой водой, сосание леденцов (не надо с лекарствами, любых вкусных).
Насчет болей в животе и пояснице – нужно обсуждать опять же с видевшим Вас очно доктором. Но если помогает но-шпа, все может быть и нестрашно. Повторюсь, МОЖЕТ БЫТЬ, по одному описанию на форуме сказать этого нельзя. Обсудите с лечащим доктором.
Большое спасибо за ответ!
У гинеколога я была несколько дней назад, в начале болезни, тогда все было нормально с ребенком, к сожалению, в ближайшее время не смогу обратиться снова, там, где я живу, с этим сложности, если нет острого состояния, не примут.
У меня сильная слабость, головокружение, тошнота, головная боль, полное отсутствие аппетита, я теряю вес, лицо осунулось, температуры нет. В горле на задней стенке красные бугорки, как при фарингите, гиперемия, кашля и соплей стало меньше, но отхаркиваются коточки слизи с гноем из глубины. Началось все около недели назад как ОРВИ (очень сильный насморк, потом горловой кашель, потом пошло вниз), у ребенка было то же самое, и тоже бронхит, но ребенку антибиотики не назначили, потому что нет температуры, самочувствие и аппетит хороший.
Вы считаете целоесообразным пропить весь курс азитромицина? Я конечно беспокоюсь, потому что первый триместр, в развитии происходят важные события, а плаценты еще нет – начиталась, боюсь повредить. Мой терапевт сам сказал, что он ни в чем не уверен, это меня еще больше смутило.
Tuu-Tikki
22.01.2012, 13:09
Не, начитываться не надо, надо слушаться доктора.
Целесообразно ли допивать курс азитромицина, мы заочно, повторюсь, сказать не можем.
Но он относится к категории B по классификации FDA с точки зрения безопасности для плода (подробней об этой классификации есть где-то в прикрепленных темах в этом разделе). Еще раз повторюсь, не зафиксировано ни одного случая неблагоприятного влияния его на ребенка при применении во время беременности. По всей видимости при применении его в указанных дозах и рекомендованным курсом ребенку Вы не повредите.
Ольга Ивановна, спасибо Вам большое! Я продолжаю курс антибиотика, мне стало существенно лучше, только желудок заболел, потому что обострился гастрит еще раньше.
Tuu-Tikki
23.01.2012, 08:34
Постарайтесь пересмотреть диету на время приема антибиотика и до конца обострения гастрита.
Едим часто и небольшими порциями, как всегда во время беременности.
Убираем черный хлеб, концентрированные бульоны, грибы (ну их вообще незачем есть), острое, жирное, копченое, соленое, пряное, кофе. Все самое вкусное в общем.
Осторожно с сырыми овощами-фруктами, только в протертом виде и с чем-нибудь – вроде кашки с тертым яблочком или тертой морковки с картофельным пюре. Если на фрукты-овощи сильно не тянет (в беременность с аппетитом бывает разное), лучше обождать с ними недельку хотя бы.
Зато можно: побольше молочных кашек, слабенькие крупяные и вермишелевые супчики, нежирное отварное и паровое мясо и рыба, белый не сегодняшний хлеб и даже с маслом, нежирный и неострый сыр, овощи-фрукты варить, запекать или тушить сколько угодно, но с кислыми фруктами осторожней.
Понятно, фанатизма в соблюдении диеты нам не надо, но она должна немного облегчить ситуацию. Если не помогает – напишите.
Источник
С простудой сталкиваются практически все беременные женщины – невозможно на протяжении 9 месяцев не контактировать с больными людьми, избегать сырости или переохлаждения. Что будет с малышом, если будущая мама заразится ОРВИ? Какими препаратами и травами можно лечиться в этот особый для женщины период? Можно ли быстро избавиться от заболевания? Что категорически запрещено принимать и делать для лечения простудных болезней при беременности?

Причины возникновения простуды у беременных
Женский организм устроен таким образом, что при беременности эффективность работы иммунной системы значительно снижается. Это объясняется тем, что организм воспринимает плод в качестве чужеродного тела, поэтому защитные силы слабеют. Подобное состояние в медицине называется иммуносупрессией. Организм будущей мамы становится уязвимым перед различными болезнетворными микроорганизмами, проникающими извне, вследствие чего она в высокой степени подвержена различным заболеваниям.

Таким образом, главной причиной простуды при беременности является снижение иммунитета. Однако существуют дополнительные факторы, способствующие появлению болезни:
Иногда заложенность носа – проявление так называемого гормонального ринита. Обычно он появляется в 3 триместре, когда организм активно готовится к родам, и у будущей матери отекают конечности и слизистая оболочка носовых пазух. Однако бывают ситуации, когда этот неприятный симптом может сопровождать женщину всю беременность.
Основные симптомы
Если женщина простудилась, в начале болезни у нее появляется общая слабость и головная боль. Затем начинается насморк, появляется першение в горле, кашель, а со временем – боль при глотании. Насморк обычно протекает без сопутствующей температуры или с субфебрильной лихорадкой. В редких случаях температура поднимается до 38,5 °C.
Протекающая без осложнений простуда проходит через 5-12 дней. К насморку могут присоединиться признаки интоксикации организма — сонливость, отсутствие аппетита, слабость. Симптомы постепенно слабеют, но без лечения болезни есть риск появления осложнений в виде бронхита, синусита или фарингита.
Грипп, в отличие от ОРВИ, протекает с более выраженной симптоматикой. Для него характерно острое начало на фоне хорошего самочувствия — человек с точностью до часа может сказать, когда он заболел. У пациентов наблюдается высокая температура, ломота в теле, резкое появление усталости. Грипп опасен развитием тяжелых форм болезни или присоединением бактериальной инфекции. Иногда требуется лечение в стационаре.
Как лечить?
Врачи не рекомендуют беременным заниматься самолечением. Обязательно необходимо обратиться к специалисту для постановки точного диагноза и определения схемы лечения.
Медикаментозный подход
Проблема лечения простуды у беременных заключается в том, что женщинам разрешено принимать не все препараты, поскольку они способны отрицательно повлиять на развитие плода. Наиболее часто используемые средства представлены в таблице.
| Симптом | Препараты | Показания |
| Воспаленное красное горло, болевые ощущения | Аэрозоли Гексорал, Ингалипт, Биопарокс | Снятие воспаления и купирование боли в горле |
| Леденцы Фарингосепт, таблетки Лизобакт | Уменьшение покраснения, устранение першения и боли | |
| Таблетки Фурацилин | Уменьшение воспаления | |
| Растворы Мирамистин, Ингалипт | Купирование болевого синдрома | |
| Кашель | Капли и сироп Синекод, пастилки и сироп Бронхикум, капли и таблетки Стоптуссин, препараты Либексин и Фалиминт | Сухой кашель |
| Сиропы Мукалтин, Гербион, Доктор Мом (см. также: сироп «Доктор МОМ» от кашля при беременности) | Влажный кашель | |
| Насморк | Спрей и капли назальные Аква Марис, Салин, Долфин | Механическое удаление слизи, увлажнение слизистой носа |
| Капли Називин, Пиносол | Уничтожение болезнетворных микроорганизмов, снятие воспаления | |
| Таблетки Синупрет | Густые выделения из носа (препарат используется в тех случаях, если другие средства не помогают) | |
| Высокая температура тела | Сироп Панадол, таблетки Парацетамол | Снижение температуры на любом сроке беременности |
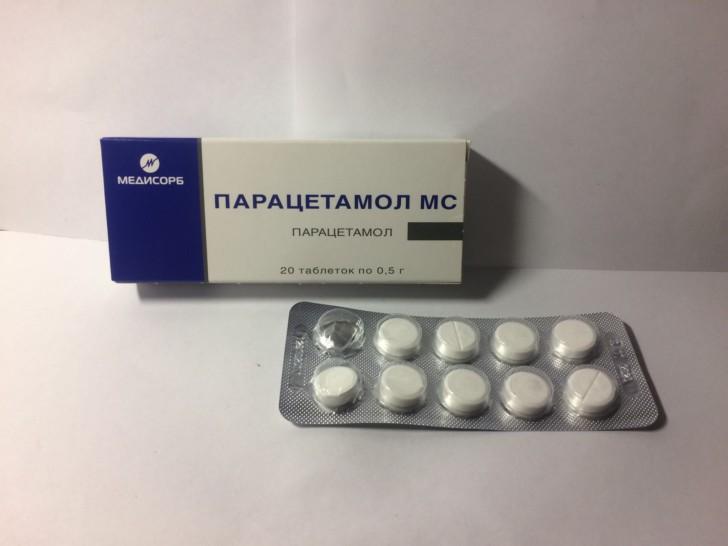
При гипертермии разрешено использовать любые лекарства на основе парацетамола, без кофеина, фенилэфрина или фенирамина в составе. Во избежание побочных действий нужно внимательно изучать инструкцию.
Список препаратов значительно сужается, если женщина заболела простудой перед родами. В это время категорически запрещены антибиотики. Можно принимать следующие средства:
- для снижения температуры – Парацетамол;
- при рините – промывание носовых пазух с помощью препаратов Но-Соль, Аква Марис;
- для борьбы с вирусами – Интерферон;
- при сухом кашле – Бромгексин.
Гомеопатические средства
В состав гомеопатических лекарств входят травы и вытяжки из натурального сырья, но даже их нельзя применять без назначения специалиста. Эффективность препаратов не доказана, вылечить болезнь без комплексной терапии они не смогут, однако от простуды при беременности их все же пьют многие женщины. Наиболее часто пациентам назначаются, Антигриппин и Оциллококцинум. Последнее средство разрешено пить и с целью профилактики.
Во время беременности можно использовать препарат Стодаль, включающий натуральные компоненты и оказывающий отхаркивающее действие (рекомендуем прочитать: Стодаль: инструкция по применению при беременности). Также разрешено ставить свечи Вибуркол – они снимают воспаление и спазмы, действуя как легкое обезболивающее. Суппозитории часто назначают для терапии ОРВИ и других вирусных неосложненных инфекций.

Народная медицина
Многие будущие мамы отдают предпочтение безопасным народным методам лечения. Если у беременной болит горло, можно воспользоваться следующими рецептами:
- першение и отек устраняет облепиховое масло или мед – нужно рассосать 1 ч.л. средства;
- болезнетворные бактерии уничтожает сок алоэ – необходимо подержать кусочек листа растения во рту, не разжевывая;
- воспаление купирует настой из березовых листьев, эвкалипта и шалфея — смешать в пропорции 1:2:3 и залить стаканом кипятка;
- боль и покраснение устраняет раствор соды и соли (по 0,5 ч.л. на 250 мл воды, добавить несколько капель йода и полоскать горло несколько раз в день) или отвары трав (ромашка, кора дуба).
Если женщина простыла, у нее наблюдается сильный насморк, от заложенности носовых проходов можно избавиться с помощью промываний:
- На 0,5 стакана воды добавить 4-5 капель йода и щепотку соли. Закапывать в нос по 2-3 капли, повторяя процедуру до 4 раз в день.
- Смешать плоды шиповника, траву череды и перечной мяты в пропорции 1:2:3. Залить 2 ст.л. сбора 250 мл кипятка, настоять 3 часа, процедить, добавить 1 мл пихтового масла. Делать промывания трижды в сутки.
- Разбавить сок алоэ с водой в пропорции 1:1. Закапывать полученный раствор в нос.

Если отек носовых пазух наблюдается перед родами, можно периодически пить мочегонные отвары трав – липы, листов брусники, толокнянки (подробнее в статье: применение мочегонных трав при беременности). Когда будущую маму мучает сухой кашель, справиться с ним поможет обычное молоко – достаточно выпить его с 1 ч.л. сливочного масла (народная медицина предлагает вместо масла использовать гусиный жир). Также полезны ингаляции над горячим картофелем или водой с добавлением эфирных масел шалфея и эвкалипта. Жар снимают чаи из липы, малины или сок моркови.
Соблюдение режима дня
Простуда при беременности переносится достаточно тяжело, поэтому во избежание осложнений от женщины требуется соблюдение постельного режима – нежелательно выходить из дома или заниматься домашними делами в первые два дня болезни. Для того чтобы лечение проходило быстрее, будущей маме рекомендуется:
- ходить в теплых носках и кофте, укутываться одеялом;
- постоянно проветривать помещение, поддерживая температуру в пределах 18-20 °C;
- растирать область грудины согревающими мазями;
- полноценно питаться и много спать;
- меньше разговаривать;
- изолировать себя от контакта с другими членами семьи.
Правильное питание
Лечить простуду или грипп у беременных нужно не только препаратами – важным элементом терапии является рацион питания. Рекомендуется не употреблять тяжелую пищу, нагружающую пищеварительный тракт, а выбирать блюда, которые легко усваиваются. В меню должны присутствовать рыба, овощи и фрукты, диетическое мясо, молочные продукты. Полезными будут легкие мясные бульоны и каши, травяные настои, овощи в тушеном виде. Из рациона следует исключить острые и соленые блюда.
Беременным женщинам нужно употреблять достаточное количество воды – она помогает вывести из организма токсины. Однако не стоит бесконтрольно пить жидкость, поскольку ее избыток провоцирует появление отеков.
Какие методы лечения простуды категорически запрещены при беременности?
Когда у беременной присутствуют кашель, жар, дискомфорт в горле, к выбору медикаментов следует подходить с осторожностью. В этот период категорически запрещено лечиться следующими препаратами:
- Лекарства с ацетилсалициловой кислотой (Аспирин, Эффералган и т.д.). Они способны негативно повлиять на внутриутробное развитие ребенка, стать причиной кровотечения у матери, а при употреблении на позднем сроке беременности — вызвать роды раньше времени.
- Нимесулид и Нимесил. Медикаменты могут вызвать развитие патологий у плода.
- Анальгин (особенно в последнем триместре) (подробнее в статье: Анальгин: инструкция по применению во 2 и 3 триместрах беременности). Средство снижает количество лейкоцитов в крови ребенка, вследствие чего его организм становится уязвим к проникновению инфекции.
- Антибиотики (особенно Левомицетин, Стрептомицин, препараты группы тетрациклинов). Против вирусов они бесполезны, а для профилактики бактериальной инфекции малоэффективны, к тому же вызывают резистентность микроорганизмов, которые становятся нечувствительными к лекарствам. В случае появления бактериального поражения потребуется подбирать более сильные средства для замены антибиотиков. По этой причине такие медикаменты врач назначает только в случае крайней необходимости.
- Бисептол и Бактрим — могут привести к рождению ребенка с волчьей пастью.
- Любые спиртовые настойки, принимаемые внутрь. Лекарства способствуют повышению давления.
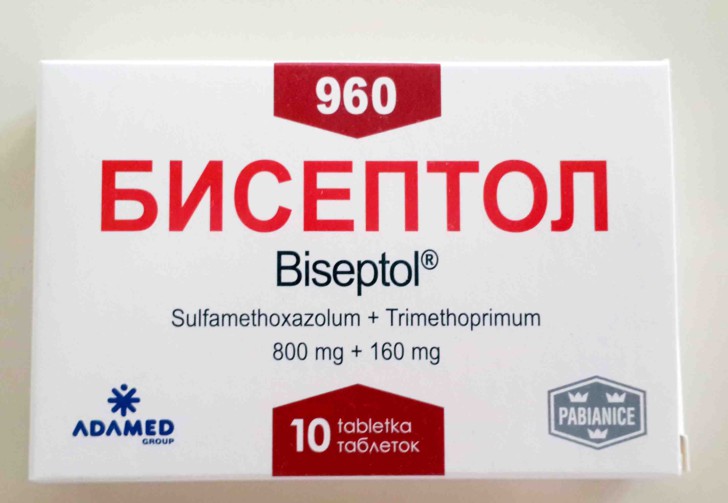
Среди средств народной медицины нельзя использовать эхинацею, зверобой и женьшень, которые могут вызвать аллергию. Запрещен также корень солодки (стимулирует сокращение матки) и Гинкго Билоба (провоцирует роды раньше срока) (см. также: можно ли при беременности принимать солодку?). Во время беременности нельзя парить ноги, лежать в горячей воде в ванной, посещать сауну, ставить банки или горчичники.
Последствия вирусных простудных заболеваний для мамы и ребенка
Как повлияет простуда на развитие плода? Ответить однозначно на этот вопрос сложно, в связи с отсутствием конкретных медицинских исследований. Однако взаимосвязь некоторых симптомов с развитием пороков у ребенка врачам достоверно известна.
Первый триместр
Не все женщины знают, какую опасность несет простудное заболевание в начале беременности. В первые несколько недель, когда женщина еще не догадывается, что она в положении, простуда может спровоцировать выкидыш. Болезнь на месячном сроке способна стать причиной отслоения плаценты. 14-18% случаев прерывания беременности – последствие ОРВИ.
Заболевание на 5-9 неделе грозит малышу пороками развития ЦНС и гипоксией, поскольку в этот период активно формируется нервная трубка и другие важные органы. Простуда на последних неделях триместра опасна тем, что органы плода уже начинают функционировать, соответственно повышается риск попадания в них вырабатываемых микроорганизмами токсинов. У женщины, перенесшей грипп, малыш может родиться преждевременно или с маленькой массой тела.

Второй триместр
Простуда, возникшая у будущей матери с 13 по 27 неделю, не вызывает патологий у плода. Однако болезнь в период с 14 по 16 неделю способна спровоцировать развитие очага воспаления в организме малыша из-за воздействия на плаценту инфекционного агента.
На 17-18 неделях простуда будет опасна для ребенка, если у матери температура поднимется до 38 градусов и выше, вследствие чего произойдет интоксикация ее организма. Кроме этого, гипертермия способна привести к вирусному поражению плаценты и активизации очагов хронической инфекции в организме мамы. Ближе к 20-24 неделям плод хорошо защищен плацентой.
Третий триместр
Если женщина начала болеть простудой на поздних сроках беременности, это иногда приводит к осложнениям. Примерно с 32 недели матка начинает давить на окружающие органы, в том числе и диафрагму, усложняя процесс дыхания. При кашле все мышцы напрягаются, а толчки диафрагмы тонизируют матку, из-за чего могут начаться роды.
Гипертермия на 36 неделе чревата отслоением плаценты, а грипп на 37 неделе грозит проникновением вирусов в амниотическую жидкость, которую малыш глотает. Простуда на 38 неделе беременности опасна гипоксией, из-за чего ребенок может начать активно двигаться и обовьет шею пуповиной. Также на поздних сроках есть большой шанс передачи инфекции от матери к ребенку. Если малыш рождается до момента выздоровления матери, его на несколько дней изолируют.

Профилактические меры
Вылечиться от простуды во время беременности достаточно сложно, поэтому лучше заболевание предупредить. В качестве профилактических мер следует соблюдать несколько рекомендаций:
- гулять на улице не менее 3 часов в сутки;
- не допускать переохлаждения или промокания ног;
- одевать только удобную одежду по погоде;
- часто проветривать помещение, делать уборку;
- ежедневно заниматься гимнастикой или йогой;
- в период э?
