12 семиотика кашля у детей

ÑÅÌÈÎÒÈÊÀ ÊÀØËß
Êàøåëü – ðåçêîå âûòàëêèâàíèå èç ëåãêèõ è äûõàòåëüíûõ ïóòåé âîçäóõà, êîòîðûé ïåðåä ýòèì çàäåðæèâàåòñÿ çàêðûòîé ãîëîñîâîé ùåëüþ. Ãðîìêîñòü êàøëÿ çàâèñèò îò äàâëåíèÿ âûäûõàåìîãî âîçäóõà, à åãî òîí – îò ñâîéñòâ è îñîáåííîñòåé ñòåíîê äûõàòåëüíûõ ïóòåé. Êàøåëü ïîÿâëÿåòñÿ ïðè èçìåíåíèÿõ â ãëîòêå, ãîðòàíè, òðàõåå, áðîíõàõ, à òàêæå ïëåâðû è ïðè ðàçäðàæåíèè êàøëåâîãî öåíòðà è íàðóæíîãî ñëóõîâîãî ïðîõîäà.  êà÷åñòâå ðåôëåêòîðíîãî àêòà êàøåëü ìîæåò áûòü âûçâàí ðàçäðàæåíèåì îêîí÷àíèé áëóæäàþùåãî è ÿçûêîãëîòî÷íîãî íåðâîâ, ðàñïîëîæåííûõ â ñëèçèñòîé îáîëî÷êå äûõàòåëüíûõ ïóòåé: ãëîòêè, ãîðòàíè, òðàõåè è áîëüøèõ áðîíõîâ.  ñàìûõ ìàëåíüêèõ áðîíõàõ è àëüâåîëàõ íåò òàêèõ îêîí÷àíèé, ïîýòîìó íåò ðàçäðàæåíèÿ íåðâíûõ îêîí÷àíèé è íå âîçíèêàåò êàøëåâîé ðåôëåêñ.

×àùå âñåãî êàøåëü âûçûâàåòñÿ ðàçäðàæåíèåì òàê íàçûâàåìûõ êàøëåâûõ çîí: çàäíåé ñòåíêè ãëîòêè, ãîëîñîâîé ùåëè è áèôóðêàöèè òðàõåè. Çíà÷èòåëüíûì ðåöåïòîðíûì ïîëåì ÿâëÿþòñÿ òàêæå ëèñòêè ïëåâðû. Ïðè âîñïàëèòåëüíûõ ïðîöåññàõ â äûõàòåëüíûõ ïóòÿõ íåðâíûå îêîí÷àíèÿ ðàçäðàæàþòñÿ îòå÷íîé ñëèçèñòîé îáîëî÷êîé èëè æå ñêîïèâøèìñÿ ïàòîëîãè÷åñêèì ñåêðåòîì, ïðîäâèíóòûì ðåñíèò÷àòûì ýïèòåëèåì ê êàøëåâûì çîíàì. Îòåê è ñêîïëåíèå ñåêðåòà ìîãóò áûòü àëëåðãè÷åñêîãî ïðîèñõîæäåíèÿ èëè ÿâèòüñÿ ðåçóëüòàòîì çàñòîÿ â öèðêóëÿöèè.
Ó äåòåé â îäíèõ ñëó÷àÿõ ìåõàíè÷åñêèìè ðàçäðàæèòåëÿìè ìîãóò áûòü èíîðîäíûå òåëà â äûõàòåëüíûõ ïóòÿõ, â äðóãèõ – ñäàâ-ëåíèå òðàõåè èëè áëóæäàþùåãî íåðâà óâåëè÷åííûìè ëèìôàòè÷åñêèìè óçëàìè è îïóõîëÿìè â ñðåäîñòåíèè.
Ðåäêèå êàøëåâûå òîë÷êè ôèçèîëîãè÷íû, â ÷àñòíîñòè ñêîïëåíèå ñëèçè â ãîðòàíè âî ñíå âûçûâàåò êàøëåâûå òîë÷êè, îíè ìîãóò âîçíèêíóòü òàêæå ïðè ñêîïëåíèè ñëèçè èç íîñîãëîòêè íàä âõîäîì â ãîðòàíü.
Ïðè ñáîðå àíàìíåçà íóæíî îáðàòèòü âíèìàíèå íà ýïèäåìèîëîãè÷åñêîå îêðóæåíèå, òàê êàê îñòðîå ëèõîðàäî÷íîå ñîñòîÿíèå ñ êàøëåì õàðàêòåðíî äëÿ âèðóñíûõ äûõàòåëüíûõ èíôåêöèé, êîòîðûå èìåþò ýïèäåìèîëîãè÷åñêèé õàðàêòåð. Âàæíî âûÿñíèòü, íà÷àëîñü çàáîëåâàíèå ñ êàøëåì èëè æå êàøåëü ïîÿâèëñÿ ïðè ðàçâèòèè áîëåçíè.
Íàäî òàêæå îïðåäåëèòü õàðàêòåð êàøëÿ: ñóõîé èëè âëàæíûé, ïðèñòóïîîáðàçíûé, ñïàñòè÷åñêèé, ðàçâèâàþùèéñÿ äíåì èëè ïðåèìóùåñòâåííî âå÷åðîì, ïðè çàñûïàíèè, íî÷üþ, ÷àñòûé èëè òîëüêî ïîêàøëèâàíèå è ò.ä.
Èìååò çíà÷åíèå íàëè÷èå ìîêðîòû è ïðåäøåñòâóåò ëè êàøåëü åå îòõîæäåíèþ: ìîêðîòà áåç êàøëÿ âûäåëÿåòñÿ èç íîñîãëîòêè, à ìîêðîòà èç ñðåäíèõ è íèæíèõ äûõàòåëüíûõ ïóòåé âûáðàñûâàåòñÿ ñ êàøëåì. Èíôîðìàöèþ î õàðàêòåðå êàøëÿ â áîëüøèíñòâå ñëó÷àåâ âðà÷ ïîëó÷àåò âî âðåìÿ ñíÿòèÿ àíàìíåçà èëè âî âðåìÿ èññëåäîâàíèÿ.  ñëó÷àå åñëè ðåáåíîê íå çàêàøëÿåòñÿ ñàì, â êîíöå èññëåäîâàíèÿ ïðè îñìîòðå ïîëîñòè ðòà ìîæíî âûçâàòü êàøåëü ðàçäðàæåíèåì ãëîòêè øïàòåëåì. Åñëè ýòî íå óäàåòñÿ, êàøëåâîé ðåôëåêñ âûçûâàåòñÿ ëåãêèì íàäàâëèâàíèåì è íàæàòèåì òðàõåè â îáëàñòè ÿðåìíîé ÿìêè. Ó ãðóäíûõ äåòåé ñ êîêëþøåì ÷èõàíüå ìîæåò áûòü ýêâèâàëåíòîì êàøëåâîãî ïðèñòóïà. ×èõàíüå âîçíèêàåò ïðè ðàçäðàæåíèè ñëèçèñòîé îáîëî÷êè íîñà. Âîçäóøíûé ïîòîê ïîä ïîâûøåííûì äàâëåíèåì, êàê ïðè êàøëå, âûõîäèò ÷åðåç íîñ.
Õàðàêòåðíûå ïðèçíàêè êàøëÿ è èõ ýòèîëîãè÷åñêîå çíà÷åíèå
Âèä êàøëÿ | Íàèáîëåå âåðîÿòíàÿ ïðè÷èíà |
Âëàæíûé (íåïðîäîëæèòåëüíûé),ñ ìîêðîòîé Çâîíêèé Êðóïîçíûé Ïàðîêñèçìàëüíûé (ñ ðâîòíûìè äâèæåíèÿìè, ðâîòîéèëè áåç òàêîâûõ) Ñêàíäèðîâàííûé Íî÷íîé Íàèáîëåå ñèëüíûé ïî óòðàì (ïðèïðîáóæäåíèè) Ïðè èíòåíñèâíîé ôèçè÷åñêîé íàãðóçêå Èñ÷åçàþùèé ïðè çàñûïàíèè | Áðîíõèò, àñòìàòè÷åñêèé áðîíõèò,ìóêî-âèñöèäîç, äðóãèå âèäû áðîíõîýêòàçîâ Òðàõåèò, ïðèâû÷íûé êàøåëü ËàðèíãèòÌóêîâèñöèäîç, êîêëþøíûé ñèíäðîì, èíîðîäíîå òåëî Õëàìèäèéíûé ïíåâìîíèò Àëëåðãè÷åñêàÿðåàêöèÿ âåðõíèõ è(èëè) íèæíèõ äûõàòåëüíûõ ïóòåé, ñèíóñèò Ìóêîâèñöèäîç,äðóãèå âèäû áðîíõîýêòàçîâ, õðîíè÷åñêèé áðîíõèò Àñòìà ïðè ôèçè÷åñêîé íàãðóçêå,Ìóêîâèñöèäîç, äðóãèå âèäû áðîíõîýêòàçîâ Ïðèâû÷íûé êàøåëü, íåçíà÷èòåëüíîåóñèëåíèå ñåêðåöèè, íàïðèìåð ïðè ìóêîâèñöèäîçå è àñòìå |
Ðàçëè÷àþòñÿ ñëåäóþùèå âèäû êàøëÿ.
Ôàðèíãåàëüíûé êàøåëü. Ñêîïëåíèå ñëèçè ó âõîäà â ãîðòàíü èëè ñóõîñòü ñëèçèñòîé îáîëî÷êè ãëîòêè âûçûâàþò êîðîòêèå, îáû÷íî ïîâòîðíûå êàøëåâûå òîë÷êè. Îíè íàçûâàþòñÿ ïîêàøëèâàíèåì, ÷òî ïîä÷åðêèâàåò èõ ëåãêèé õàðàêòåð. Ïðè÷èíîé ïîêàøëèâàíèÿ ìîãóò áûòü îñòðûé èëè õðîíè÷åñêèé ôàðèíãèò, ëåãêàÿ ôîðìà áðîíõèòà, çàêðåïèâøàÿñÿ ïðèâû÷êà (íàïîäîáèå òèêà), ñôîðìèðîâàâøàÿñÿ âî âðåìÿ èëè ïîñëå áðîíõèòà è ñèíóñèòà.
Ïðîñòîé âëàæíûé êàøåëü – ñðåäíåé ãðîìêîñòè êàøåëü, âîçíèêàþùèé ïðè ðàçäðàæåíèè ñëèçèñòîé îáîëî÷êè áðîíõîâ ïðè áðîíõèòå, ñèíóñèòå, áðîíõîýêòàçàõ (÷àñòî âîçíèêàåò òàêæå óïîðíûé êàøåëü, íàïîìèíàþùèé êîêëþø; ïî óòðàì ìîêðîòà îòõîäèò “ïîëíûì ðòîì”), ïðè çàñòîéíîì áðîíõèòå (ñåðäå÷íàÿ íåäîñòàòî÷íîñòü), ïðè ïèùåâîäíî-òðàõåàëüíîì ñâèùå ó íîâîðîæäåííûõ. Ïðè íàëè÷èè òàêîãî ñâèùà ðåáåíîê íà÷èíàåò êàøëÿòü ñðàçó ïîñëå ïåðâîãî ãëîòêà ïèùè è êàøëÿåò ïðè êàæäîì êîðìëåíèè. Ìîãóò ðàçâèâàòüñÿ öèàíîç è òÿæåëîå óäóøüå. Îòëè÷èòåëüíîé îñîáåííîñòüþ âëàæíîãî êàøëÿ ÿâëÿåòñÿ åãî öèêëè÷íîñòü, òî åñòü êàê áû åñòåñòâåííîå ïðåêðàùåíèå ïðèñòóïà êàøëÿ.
Ïðîñòîé ñóõîé êàøåëü – êàøåëü ïî÷òè ïîñòîÿííîé òîíàëüíîñòè áåç îòõîæäåíèÿ ìîêðîòû. Îáû÷íî òàêîé êàøåëü íàçûâàþò ðàçäðàæàþùèì, òàê êàê ñóáúåêòèâíî îí îùóùàåòñÿ êàê íàâÿç÷èâûé è íåïðèÿòíûé. Âîçíèêàåò â íà÷àëüíîé ñòàäèè áðîíõèòà, ïðè ëàðèíãèòå, ëàðèíãîòðàõåèòå, ñïîíòàííîì ïíåâìîòîðàêñå, àñïèðàöèè èíîðîäíîãî òåëà (ñðàçó ïîñëå àñïèðàöèè ðàçâèâàþòñÿ öèàíîç è óäóøüå, â ïîñëåäóþùåì äëèòåëüíîå âðåìÿ ñîõðàíÿåòñÿ óïîðíûé, èíîãäà ïðèñòóïîîáðàçíûé êàøåëü, íàïîìèíàþùèé êîêëþø), ïðè ïîðàæåíèè ïðèêîðíåâûõ ëèìôîóçëîâ òóáåðêóëåçîì èëè íåõîäæêèíñêèìè ëèìôîìàìè, ïðè âîñïàëåíèè ðåáåðíîé ïëåâðû (êàøåëü âîçíèêàåò ïðè êàæäîì ãëóáîêîì âäîõå). Ïðè ïåðåõîäå ñ õîëîäà â òåïëîå ïîìåùåíèå êàøåëü ìîæåò âîçíèêàòü ó çäîðîâûõ äåòåé.
Äèàãíîñòè÷åñêàÿ îðèåíòèðîâêà ïî õàðàêòåðó êàøëÿ
Ñèïëûé | Ñïàñòè÷åñêèé | Áèòîíàïüíûé | Áîëåçíåííûé | Âÿëûé | Ïàðåòè÷åñêèé |
| Ëàðèíãèò Ëîæíûé êðóï Êðóï Ëàðèíãîñïàçì Êîðü Ïàïèëëîìà ãîðòàíè Îòåê ãîðòàíè | Êîêëþø Èíîðîäíîå òåëî Ìóêîâèñöèäîç Âèðóñíûå ïíåâìîíèè Ïíåâìîöèñòîç Ñïàñòè÷åñêèé áðîíõèò Áðîíõîýêòàçèè | Òóáåðêóëåçíûé áðîíõàäåíèò Ëèìôîñàðêîìà ñðåäîñòåíèÿ Ëèìôîãðàíóëåìà ñðåäîñòåíèÿ Ëåéêåìè÷åñêàÿ îïóõîëü ñðåäîñòåíèÿ Äðóãèå îïóõîëè ñðåäîñòåíèÿ Ìåäèàñòèíàëüíûé ïëåâðèò Êàðäèîìåãàëèÿ | Êðóïîçíàÿ ïíåâìîíèÿ Áðîíõîïíåâìîíèÿ Ïëåâðèò Òðàõåèò Ïåðåëîì ðåáåð | Äèôôóçíûé ïåðèòîíèò Îïåðàöèÿ æèâîòà Âðîæäåííàÿ ìèîòîíèÿ Áîëüøàÿ äèàôðàã-ìàëüíàÿ ãðûæà Áóëëåçíûå êèñòû | Ïàðàëè÷ ïðè ïîëèîìèåëèòå Ïîëèðàäèêóëèò Äèôòåðèéíûé ïîëèíåâðèò Ïàðàëè÷è ãîðòàíè Îïóõîëè ñðåäîñòåíèÿ |
Èññëåäîâàíèå íàðóæíîãî ñëóõîâîãî ïðîõîäà ñ ïîìîùüþ ñëóõîâîé âîðîíêè ñîïðîâîæäàåòñÿ êîðîòêèì êàøëåì (ôèçèîëîãè÷åñêèé ðåôëåêñ âñëåäñòâèå ðàçäðàæåíèÿ áëóæäàþùåãî íåðâà), êàøåëü ìîæåò âîçíèêàòü ïðè îáùåì âîçáóæäåíèè è ñâÿçàííîì ñ íèì ó÷àùåíèè äûõàíèÿ.
Ïðåðûâàåìûé, ïîäàâàåìûé (êóïèðóåìûé) êàøåëü âîçíèêàåò ïðè âîçðàñòíîé äûõàòåëüíîé íåäîñòàòî÷íîñòè, êîãäà, íåñìîòðÿ íà ñèëüíîå ðàçäðàæåíèå, äîëæåí ñîõðàíÿòüñÿ îïòèìàëüíûé ðèòì äûõàíèÿ, ïðè áîëåâîì îùóùåíèè ðàçëè÷íîé ëîêàëèçàöèè, ñâÿçàííîì ñ âäîõîì, ïðè ïëåâðîïíåâìîíèè, ñóõîì ïëåâðèòå, ïåðåëîìå ðåáåð, ïåðåëîìå â îáëàñòè ìåæïîçâîíêîâûõ ñî÷ëåíåíèé â ãðóäíîì îòäåëå ïîçâîíî÷íèêà, ïðè âîñïàëèòåëüíûõ çàáîëåâàíèÿõ â âåðõíåì îòäåëå æèâîòà, âî âðåìÿ òÿæåëîé ãîëîâíîé áîëè ðàçëè÷íîãî ïðîèñõîæäåíèÿ.
Êàøåëü ïðè êðóïå – óïîðíûé êàøåëü îñîáîãî òîíà è îáåðòîíà.
Ëàðèíãåàëüíûé êàøåëü îòëè÷àåòñÿ õðèïëûì îáåðòîíîì, òèïè÷åí äëÿ çàáîëåâàíèé ãîðòàíè. Ïðè äèôòåðèè ãîðòàíè êàøåëü ïîñòåïåííî ñòàíîâèòñÿ ïî÷òè áåççâó÷íûì. Ïðè âèðóñíîì êðóïå (ãðèïï, êîðü, ïàðàãðèïï è äð.) èëè äðóãèõ çàáîëåâàíèÿõ êàøåëü õðèïëûé, ëàþùèé, ãîëîñ ïðè ýòîì ñîõðàíÿåòñÿ.
Á è òîíàëüíû è êàøåëü – ãëóáîêèé êàøåëü ñ äâîéíûì çâóêîì: âûñîêèì ñâèñòÿùèì òîíîì è áîëåå íèçêèì ñèïëûì òîíîì âî âðåìÿ êàøëåâîãî òîë÷êà. Õàðàêòåðåí äëÿ ñóæåíèÿ íèæíèõ äûõàòåëüíûõ ïóòåé ïðè íàëè÷èè èíîðîäíîãî òåëà èëè ïðè ñäàâëåíèè óâåëè÷åííûìè ïàðàòðàõåàëüíûìè ëèìôîóçëàìè, çîáîì, à òàêæå äëÿ äðóãèõ ñòåíîçèðóþùèõ ïðîöåññîâ â çàäíåì ñðåäîñòåíèè, ëàðèíãîòðàõåîáðîíõèòà, áðîíõèîëèòà.
Ïðèñòóïîîáðàçíûé êàøåëü – âíåçàïíî âîçíèêàþùèå ñåðèè êàøëåâûõ òîë÷êîâ. Íàèáîëåå âûðàçèòåëüíûì ïðèìåðîì ÿâëÿåòñÿ êàøåëü ïðè êîêëþøå. Çàáîëåâàíèå ñîïðîâîæäàåòñÿ ñåðèÿìè èç 8-10 êîðîòêèõ êàøëåâûõ òîë÷êîâ, êîòîðûå ïîâòîðÿþòñÿ ïîñëå ðåïðèçà – ãëóáîêîãî ñâèñòÿùåãî âäîõà (çâóêîâîé ôåíîìåí, ñâÿçàííûé ñ ïîñòóïëåíèåì âîçäóõà ÷åðåç ñïàçìèðîâàííóþ ãîëîñîâóþ ùåëü). Âî âðåìÿ ïðèñòóïà ïîâûøàåòñÿ äàâëåíèå â ñîñóäàõ ãîëîâû, ðàçâèâàåòñÿ ãèïîêñèÿ, ëèöî ñòàíîâèòñÿ êðàñíûì èëè ñèíþøíûì, ãëàçà íàïîëíÿþòñÿ ñëåçàìè.  êîíöå ïðèñòóïà îòõîäèò âÿçêàÿ ñëèçü, ìîæåò áûòü ðâîòà. Òàêèå ïðèñòóïû î÷åíü èçíóðÿþò ðåáåíêà. Òÿæåñòü ïðèñòóïîâ êàøëÿ èíäèâèäóàëüíà. Íî÷üþ êàøåëü ñèëüíåå è ÷àùå, ÷åì äíåì. Íà óçäå÷êå ÿçûêà ìîæåò áûòü ÿçâî÷êà (òðàâìà ïðè êàøëå).  êðîâè âûÿâëÿåòñÿ ëåéêîöèòîç ñ ëèìôîöèòîçîì. Òèïè÷íû èçìåíåíèÿ íà ðåíòãåíîãðàììå – î÷à-ãîâî-òÿæèñòûå òåíè â ïàðàêàðäèàëüíîé îáëàñòè.
Êîêëþøåïîäîáíûé êàøåëü ñòîëü æå íàâÿç÷èâûé è àöèêëè÷åñêèé, íî íå ñîïðîâîæäàåòñÿ ðåïðèçàìè. Îí ñâèäåòåëüñòâóåò îáû÷íî î íàëè÷èè î÷åíü âÿçêîé ìîêðîòû. Òàêîé æå êàøåëü íàáëþäàåòñÿ ïðè ìóêîâèñöèäîçå; ëåãî÷íûå åãî ïðîÿâëåíèÿ – õðîíè÷åñêèé áðîíõèò, ïåðèáðîíõèò, èíîãäà áðîíõîýêòàçû ñ âûäåëåíèåì ìîêðîòû, íåðåäêî îáèëüíîé. Ïðè èññëåäîâàíèè ïîòà ñîäåðæàíèå õëîðèäîâ ñîñòàâëÿåò áîëåå 70 ììîëü/ë. Ïðè òÿæåëîì ãíîéíîì áðîíõèòå âûÿâëÿåòñÿ ìîêðîòà, ðåïðèçû îòñóòñòâóþò. Ïðè áðîíõîýêòàçàõ íà ïî÷âå õðîíè÷åñêîãî áðîíõèòà, õðîíè÷åñêîé ïíåâìîíèè, ïðè êèñòîçíîì ëåãêîì èëè îòäåëüíûõ ëåãî÷íûõ êèñòàõ (íå ñâÿçàííûõ ñ ìóêîâèñöèäîçîì) ðåïðèçîâ òàêæå íå áûâàåò â ïðîòèâîïîëîæíîñòü êîêëþøó. Êîêëþøíûé êàøåëü îòëè÷àåòñÿ îò âëàæíîãî îòñóòñòâèåì öèêëè÷íîñòè.
Ïñèõîãåííûé êàøåëü. Êàøåëü ó ðåáåíêà, îñîáåííî ðåöèäèâèðóþùèé, ìîæåò èìåòü òèïè÷íûé ãåíåç. Ïîâûøåííàÿ òðåâîæíîñòü ìàòåðè, êîíöåíòðàöèÿ è âíèìàíèå íà ðåñïèðàòîðíûõ ñèìïòîìàõ ìîãóò áûòü ïðè÷èíîé êàøëåâîãî ðåôëåêñà ó ðåáåíêà. Ó òàêèõ äåòåé âîçíèêàåò ñåðèÿ ñóõèõ, ãðîìêèõ êàøëåâûõ òîë÷êîâ â ñèòóàöèÿõ, êîãäà îíè õîòÿò ïðèâëå÷ü âíèìàíèå èëè äîáèòüñÿ ñâîèõ öåëåé; íà ïðèåìå îíè êàøëÿþò äî îñìîòðà, ðåçêî ïåðåñòàâàÿ êàøëÿòü ïîñëå òîãî, êàê òðåâîæíîå îæèäàíèå íåïðèÿòíîñòåé, ñâÿçàííûõ ñ îñìîòðîì, ñìåíÿåòñÿ óñïîêîåíèåì. Íîâûé ïðèñòóï êàøëÿ ìîæíî ñïðîâîöèðîâàòü, êîñíóâøèñü íåïðèÿòíîé ðåáåíêó òåìû (êàïðèçû, ñîáëþäåíèå ðåæèìà äíÿ) èëè äàæå ïðîñòî íà÷àâ îòâëå÷åííûé ðàçãîâîð, êàê áû íå îáðàùàÿ âíèìàíèÿ íà ðåáåíêà.
Ñíèæåíèå êàøëåâîãî ðåôëåêñà ìîæåò áûòü îáóñëîâëåíî êàê ñåíñîðíûìè íàðóøåíèÿìè, òàê è ñëàáîñòüþ ìûøö, îñóùåñòâëÿþùèõ êàøëåâîé òîë÷îê.  ïåðâîì ñëó÷àå ðå÷ü èäåò î ïîâûøåíèè ïîðîãà êàøëåâîãî ðåôëåêñà, êîãäà êàøåëü âûçûâàåòñÿ ëèøü ïðè ñêîïëåíèè çíà÷èòåëüíîãî êîëè÷åñòâà ìîêðîòû, î ÷åì ìîæíî ñóäèòü ïî ñâîåîáðàçíîìó “áóëüêàþùåìó” çâóêó ïðè äûõàíèè, íåðåäêî ñëûøèìîìó íà ðàññòîÿíèè. Ýòî ÿâëåíèå, ïî-âèäèìîìó, ëåæèò íà ãðàíè íîðìû, ïîñêîëüêó ìîêðîòà èç âåðõíèõ äûõàòåëüíûõ ïóòåé ýâàêóèðóåòñÿ áîëåå ðåäêèìè êàøëåâûìè òîë÷êàìè. Ñíèæåííûé ðåôëåêñ âñëåäñòâèå ìîòîðíîãî íàðóøåíèÿ íàáëþäàåòñÿ ó äåòåé ñ ïàðåçîì äûõàòåëüíîé ìóñêóëàòóðû è ïðè ìèîïàòèÿõ.
Ïðè îñòðîì çàáîëåâàíèè, ñîïðîâîæäàþùåìñÿ êàøëåì, íå òðåáóåòñÿ ìíîæåñòâà äîïîëíèòåëüíûõ èññëåäîâàíèé, îáû÷íî äîñòàòî÷íî ðàçâåðíóòîãî àíàëèçà êðîâè, ðåíòãåíîãðàôèè îðãàíîâ ãðóäíîé êëåòêè, ïðèäàòî÷íûõ ïàçóõ íîñà. Îäíàêî ïðè çàáîëåâàíèÿõ ñ äëèòåëüíûì êàøëåì òðåáóåòñÿ ïðîâåäåíèå ðÿäà èññëåäîâàíèé, òàêèõ êàê, íàïðèìåð, òóáåðêóëèíîäèàãíîñòèêà, îïðåäåëåíèå êîíöåíòðàöèè ýëåêòðîëèòîâ â ïîòó, ïðîòåèíîãðàì-ìà, áðîíõîãðàôèÿ, áðîíõîñêîïèÿ, èññëåäîâàíèå ìîêðîòû (ïðÿìàÿ ìèêðîñêîïèÿ è ïîñåâ íà ðàçëè÷íûå ñðåäû). Ñòàðøèå äåòè ñàìè ñîáèðàþò ìîêðîòó â ÷àøêó, ó ìàëåíüêèõ è ãðóäíûõ äåòåé ìîêðîòó äëÿ ìèêðîáèîëîãè÷åñêîãî èññëåäîâàíèÿ ìîæíî âçÿòü òàìïîíîì âî âðåìÿ âûäåëåíèÿ åå èç ãîëîñîâîé ùåëè.
Êðîâîõàðêàíüå – îòêàøëèâàíèå ìîêðîòû ñ êðîâüþ â âèäå ïðîæèëîê è òî÷å÷íûõ âêðàïëåíèé âñëåäñòâèå äèàïåäåçà ýðèòðîöèòîâ ïðè ïîâûøåííîé ïðîíèöàåìîñòè ñòåíîê ñîñóäîâ èëè ðàçðûâà êàïèëëÿðîâ. Ëåãî÷íîå êðîâîòå÷åíèå – îòêàøëèâàíèå ÷èñòîé, àëîé, ïåíèñòîé êðîâè â êîëè÷åñòâå 5-50 ìë è áîëüøå. Îòêàøëèâàíèå êðîâè è êðîâÿíèñòîé ìîêðîòû ó äåòåé íàáëþäàåòñÿ ðåäêî. Êðîâü, âûäåëÿåìàÿ ïðè êàøëå ñ ìîêðîòîé, ìîæåò áûòü àëîé èëè èçìåíåííîé, åñëè ïðîèçîøåë ðàñïàä ýðèòðîöèòîâ è îáðàçîâàëñÿ ãåìîñèäåðèí (“ðæàâàÿ ìîêðîòà” ó áîëüíûõ êðóïîçíîé ïíåâìîíèåé).  îòëè÷èå îò êðîâîòå÷åíèÿ èç æåëóäêà ïðè êðîâîõàðêàíüå êðîâü ñìåøèâàåòñÿ ñ âîçäóõîì. Êðîâàâàÿ ðâîòà îáû÷íî áûâàåò ÷åðíîãî èëè êîðè÷íåâî-÷åðíîãî öâåòà.
Êðîâîõàðêàíüå ìîæåò íàáëþäàòüñÿ ïðè áðîíõîýêòàòè÷åñêîé áîëåçíè, ãåìîððàãè÷åñêîé ïíåâìîíèè ó íîâîðîæäåííûõ, êðóïîçíîé ïíåâìîíèè, èäèîïàòè÷åñêîì ãåìîñèäåðîçå ëåãêèõ, òÿæåëîì çàñòîå â ìàëîì êðóãå êðîâîîáðàùåíèÿ ïðè ëåâîæåëóäî÷-êîâîé íåäîñòàòî÷íîñòè, íàïðèìåð ïðè ìèòðàëüíîì èëè àîðòàëüíîì ïîðîêå, ïðè ïî÷å÷íîé ãèïåðòåíçèè, ïðè êîêëþøå, ðàíåíèè äûõàòåëüíûõ ïóòåé èíîðîäíûìè òåëàìè, òóáåðêóëåçå ëåãêèõ (êàâåðíû èëè ïðîðûâ ïîðàæåííûõ òóáåðêóëåçîì âíóòðèãðóäíûõ ëèìôàòè÷åñêèõ óçëîâ â ïðîñâåò áðîíõà).
Источник
Вы можете изучить и скачать доклад-презентацию на
тему Семиотика кашля у детей.
Презентация на заданную тему содержит 47 слайдов. Для просмотра воспользуйтесь
проигрывателем,
если материал оказался полезным для Вас – поделитесь им с друзьями с
помощью социальных кнопок и добавьте наш сайт презентаций в закладки!
Слайды и текст этой презентации
Слайд 1
Описание слайда:
Семиотика кашля
у детей
Д.Ю. Овсянников
Заведующий кафедрой педиатрии
РУДН
Слайд 2
Описание слайда:
Эпидемиология
Кашель – вторая после лихорадки причина обращений к педиатру
В норме здоровые дети кашляют 11 раз в течение дня
Слайд 3
Описание слайда:
КАШЕЛЬ – ЧТО ЭТО?
Слайд 4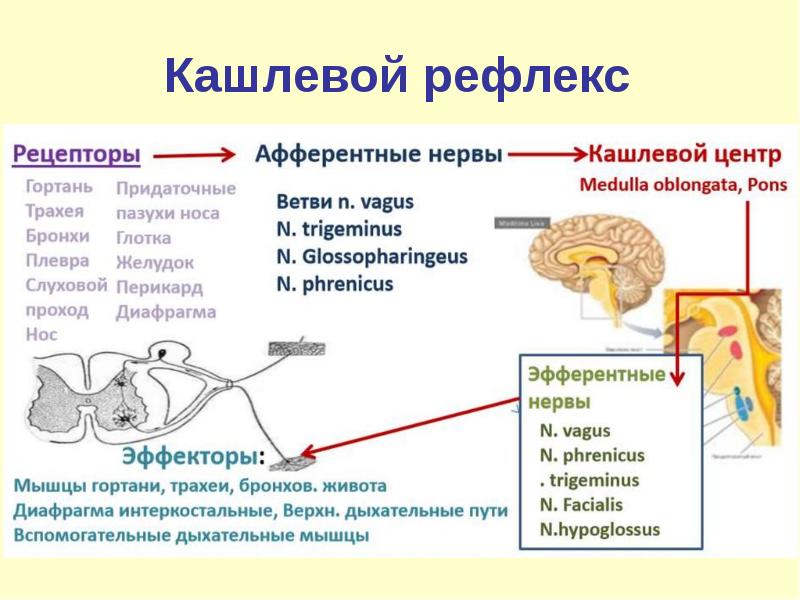
Описание слайда:
Кашлевой рефлекс
Слайд 5
Описание слайда:
Критерии оценки кашля
Продуктивность: сухой/влажный или продуктивный
Характер
Время появления
Продолжительность
Слайд 6
Слайд 7
Описание слайда:
2. Характер кашля
Лающий – ларингит, папилломатоз гортани
Приступообразный – коклюш, трахеобронхит
Болезненный – плевропневмония, плеврит
С «металлическим» оттенком – гортань, трахея (сдавление)
Слайд 8
Описание слайда:
2. Характер кашля
«Стаккато» (отрывистый, звонкий) – хламидийная пневмония
Стихающий после откашливания – бронхит, пневмония
Мучительный с вязкой мокротой – муковисцидоз
При глубоком вдохе – бронхиальная астма, интерстициальные заболевания легких
Слайд 9
Описание слайда:
2. Характер кашля
Коклюшный – приступы с репризами
Коклюшеподобный (без реприз) – коклюш, микоплазменная, РСВ-инфекции
«Глубокий» – бронхит, пневмония, бронхоэктазы
Спастический, на фоне бронхиальной обструкции – бронхиальная астма
Демонстративный, частый (до 5-8 раз/мин.) – психогенный
Слайд 10
Описание слайда:
3. Время появления кашля
Дневной исключительно – психогенный
Утренний – назофарингит, аденоидит, хронические заболевания легких
При приеме пищи – дисфагия, трахеопищеводный свищ
Ночной – ГЭРБ, бронхиальная астма, постназальный затек, застойная сердечная недостаточность
После физической нагрузки – бронхиальная астма
Физиологическая гиперсаливация (2-4 мес.)
Слайд 11
Описание слайда:
4. Продолжительность кашля
Острый – до 3 недель
Подострый – 3-8 недель
Хронический – более 8 недель (для влажного – более 4 недель)
Слайд 12
Описание слайда:
Частые причины хронического сухого кашля
Постинфекционный кашель
Коклюш
Кашлевая бронхиальная астма (БА)
Аллергический ринит
Синдром кашля (поражения, воспаления) верхних дыхательных путей (drip-синдром, синдром постназального затека, синдром кашля верхних дыхательных путей)
Психогенный («привычный») кашель
Слайд 13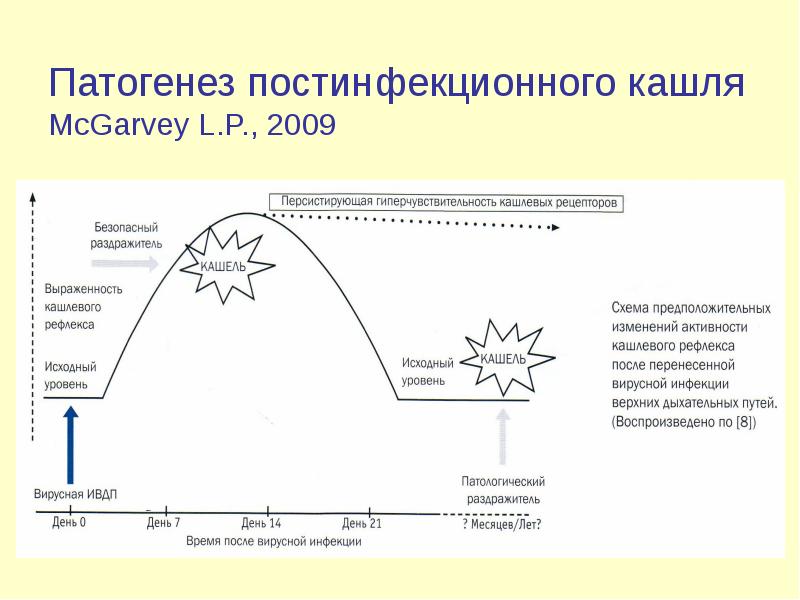
Описание слайда:
Патогенез постинфекционного кашля
McGarvey L.P., 2009
Слайд 14
Описание слайда:
Средняя продолжительность кашля при респираторных инфекциях у детей
Коклюш – 118 дней
ОРВИ – 70 дней
Микоплазма – 39 дней
Harnden A., et al., 2006
Wang K., et al., 2011
Слайд 15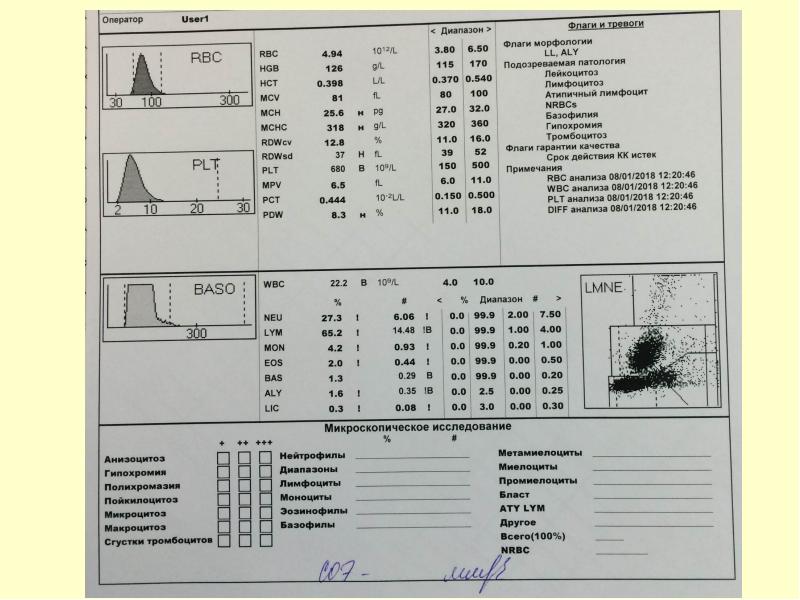
Слайд 16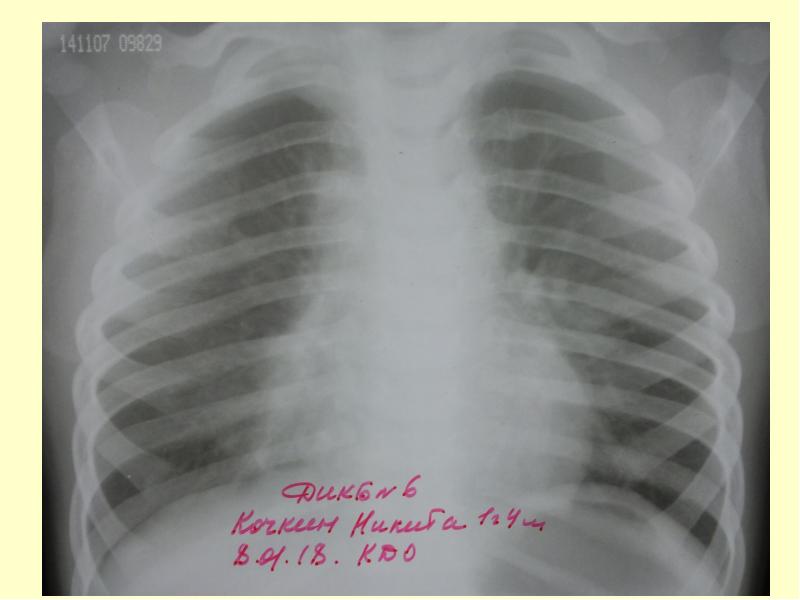
Слайд 17
Описание слайда:
Постинфекционный кашель
и коклюш
Коклюш диагностируют у ⅓ детей старше 5 лет с продолжительным кашлем (медиана 4 мес)
Другие возбудители – микоплазма, РСВ, риновирус
Кашель саморазрешается за счёт восстановления клеток эпителия
Препараты для лечения бронхиальной астмы не эффективны
Важно подтвердить факт прекращения кашля
Слайд 18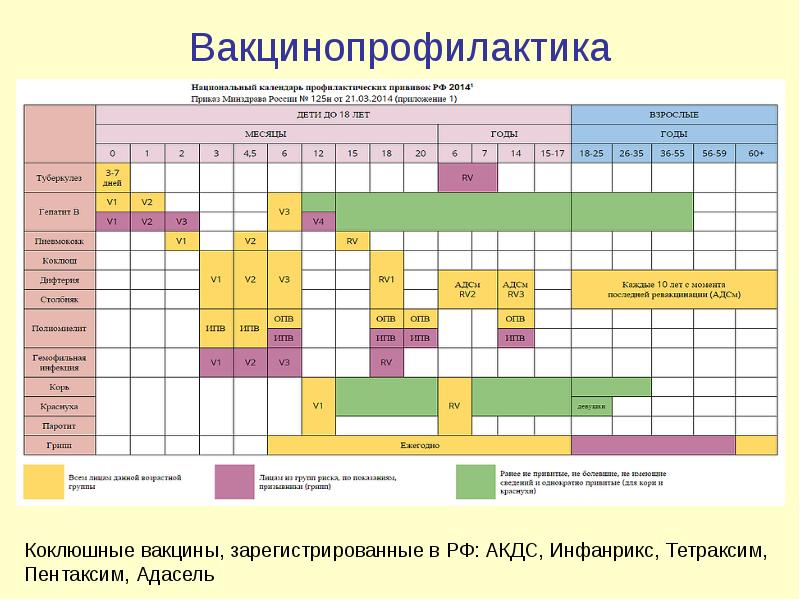
Описание слайда:
Вакцинопрофилактика
Слайд 19
Описание слайда:
Кашлевая бронхиальная астма
Эпизоды свистящего дыхания, одышка могут быть или не быть
Кашель сухой или с незначительным количеством мокроты, досаждающий, нарушающий повседневную активность или сон
Провоцируется физической нагрузкой, холодным воздухом, гипервентиляцией, резкими запахами, ОРЗ
При клещевой сенсибилизации кашель усиливается ночью/во время дневного сна
Терапия бронхолитиками иногда эффективна
Слайд 20
Описание слайда:
Критерии диагноза персистирующей бронхиальной астмы у детей
бронхиальная обструкция
клинические проявления атопии (экзема, аллергический ринит, конъюнктивит, пищевая аллергия)
эозинофилия и/или повышенный уровень общего иммуноглобулина (Ig) Е в крови
специфическая IgE-опосредованная сенсибилизация к пищевым аллергенам в грудном и раннем детском возрасте и к ингаляционным аллергенам в последующем
сенсибилизация к ингаляционным аллергенам в возрасте до 3 лет, прежде всего при сенсибилизации и высоком уровне экспозиции бытовых аллергенов в домашних условиях
наличие бронхиальной астмы у родителей
Слайд 21
Слайд 22
Описание слайда:
Другие причины хронического сухого кашля
Курение – пассивное, активное (в подростковом возрасте)
Серные пробки в наружном слуховом проходе
Гипертрофия миндалин, давящих на надгортанник
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ)
Приём ингибиторов АПФ
Интерстициальные заболевания лёгких
Слайд 23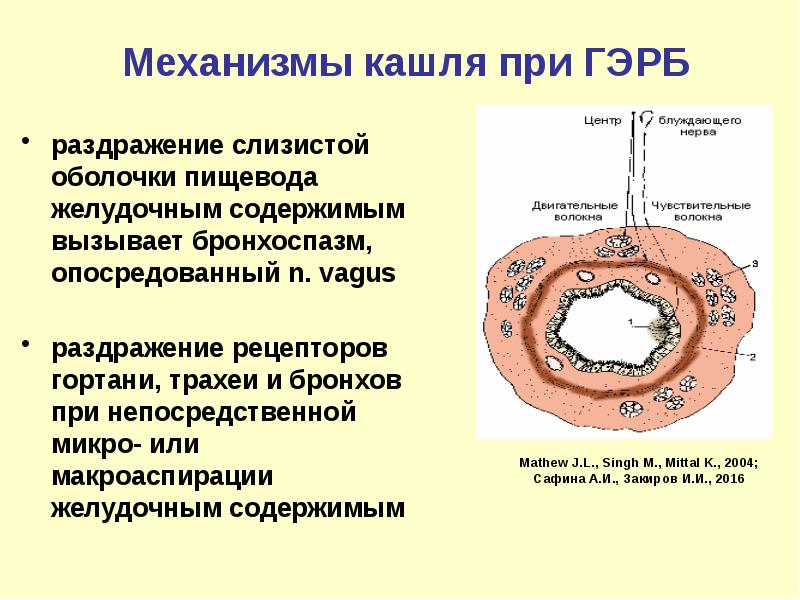
Описание слайда:
Механизмы кашля при ГЭРБ
раздражение слизистой оболочки пищевода желудочным содержимым вызывает бронхоспазм, опосредованный n. vagus
раздражение рецепторов гортани, трахеи и бронхов при непосредственной микро- или макроаспирации желудочным содержимым
Слайд 24
Слайд 25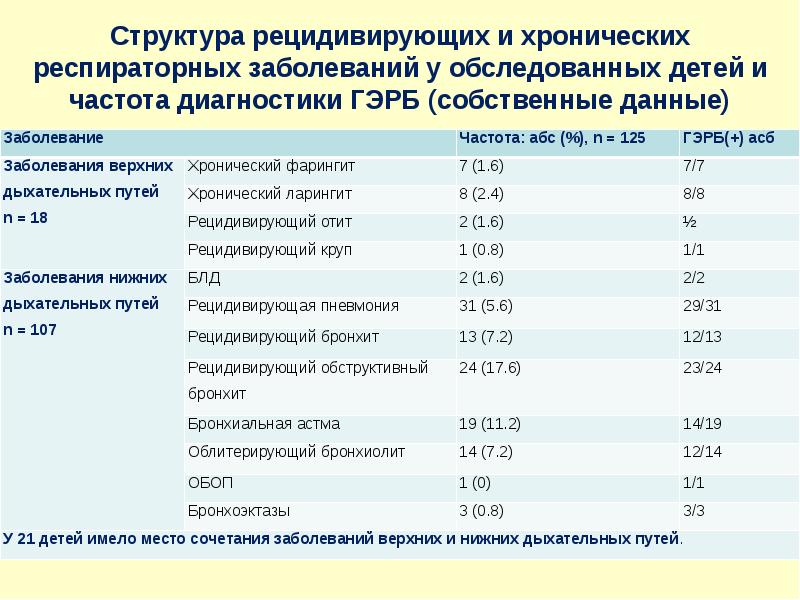
Описание слайда:
Структура рецидивирующих и хронических респираторных заболеваний у обследованных детей и частота диагностики ГЭРБ (собственные данные)
Слайд 26
Описание слайда:
Некоторые тревожные симптомы и признаки хронического кашля
Внезапное начало с эпизода удушья, подозрение на аспирацию инородного тела
Прогрессирование кашля
Присутствуют специфические маркёры хронического заболевания легких: снижение массы тела, ночная потливость (туберкулёз); кровохарканье, замедление роста, “барабанные палочки”, аномалии строения грудной клетки
Кашель при рецидивирующей пневмонии в анамнезе
Кашель, начавшийся в неонатальном периоде
Затруднения при глотании (аномалии развития черепа и лица, нейромышечные расстройства)
Одышка (хроническая или при физической нагрузке)
Влажный кашель (более 3-4 недель)
Слайд 27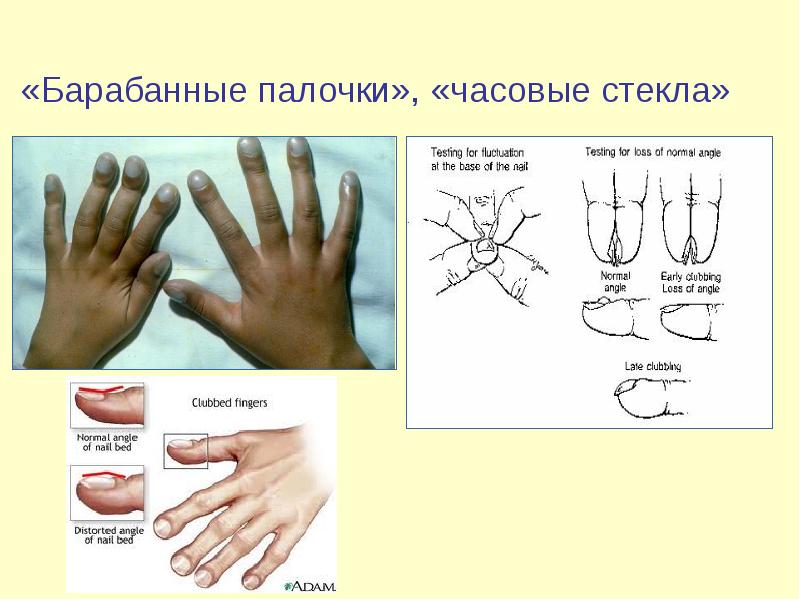
Описание слайда:
«Барабанные палочки», «часовые стекла»
Слайд 28
Описание слайда:
Причины хронического влажного кашля
Муковисцидоз
Иммунодефицит
Первичная цилиарная дискинезия, включая синдром Картагенера
Затяжной бактериальный бронхит
Повторная аспирация инородного материала
Инородное тело бронхов
Пороки развития бронхов
Туберкулез
Слайд 29
Слайд 30
Слайд 31
Описание слайда:
Причины кашля у детей первых месяцев жизни
CRADLE – колыбель
C – cystic fibrosis (муковисцидоз)
R – respiratory tract infections (респираторные инфекции)
A – aspiration (нарушения глотания, ГЭР, трахеопищеводный свищ)
D – dyskinetic cilia (цилиарная дискинезия)
L – lung and airway malformation (ВПР легких)
E – edema (ВПС, сердечная едостаточность)
Слайд 32
Описание слайда:
Затяжной бактериальный бронхит
(protracted bacterial bronchitis,
«детский хронический бронхит»)
Описан в 2006 г. J.M. Marchant с соавт. (Австралия)2
96 детей с хроническим влажным кашлем (˃3 недель)1
ЗББ (гнойный бронхит вызванный бактериальными возбудителями, эффективно излечивался антибиотиками) – 43 (44%)1
БА, ГЭРБ, синдром постназального затекания – 10 детей (9.6%). Наиболее частые причины влажного кашля у взрослых!!!1
Слайд 33
Описание слайда:
Ведение детей с хроническим влажным кашлем и затяжным бактериальным бронхитом:
Доклад руководства и экспертной группы CHEST (American College of Chest Physicians) (2017)
Слайд 34
Описание слайда:
Затяжной бактериальный бронхит
Определения
Клиническое определение (PBB-clinical)
Наличие влажного кашля более 4 недель
Отсутствуют другие причины влажного кашля (cough pointers)
Кашель прекращается после лечения антибиотиками в течение 2 недель
Микробиологическое определение (PBB-micro)
Наличие влажного кашля более 4 недель
Отсутствуют другие причины влажного кашля (cough pointers)
При микробиологическом исследовании ЖБАЛ – микробная культура ≥10 4
Кашель прекращается после лечения антибиотиками в течение 2 недель
Пролонгированный ЗББ (PBB-extended)
Клинические или микробиологические критерии
Кашель прекращается через 4 недели антибактериальной терапии
Рецидивирующий ЗББ (Recurrent PBB)
Повторные эпизоды ЗББ (более 3 в год)
Слайд 35
Описание слайда:
Симптомы, исключающие диагноз ЗББ «cough pointers»
Системные
ВПС
Барабанные палочки
Гипотрофия
Связь кашля с приемом лекарств
Неврологические нарушения
Лихорадка
ИДС
Затруднения при кормлении
Контакт с больным туберкулезом
ЛОР-патология
Слайд 36
Описание слайда:
Затяжной бактериальный бронхит
Начало болезни – ОРЗ или пневмония, обычно без рентгенологического подтверждения.
Влажный кашель более 4-х недель!!!
Возраст 3-7 лет (6 мес. – 14 лет), чаще мальчики
Дневной и ночной кашель
Кашель в положении лежа и утром при пробуждении (кашель курильщика), усиление на фоне ОРЗ и при физической нагрузке
Затруднение при дыхании
«Грубые» хрипы при дыхании
Обычно аускультативные симптомы отсутствуют
Свистящие хрипы при аускультации (5-48%), диагностируется БА у 50% больных, назначаются ИГКС
Крепитация
Неэффективность коротких курсов антибиотиков
Слайд 37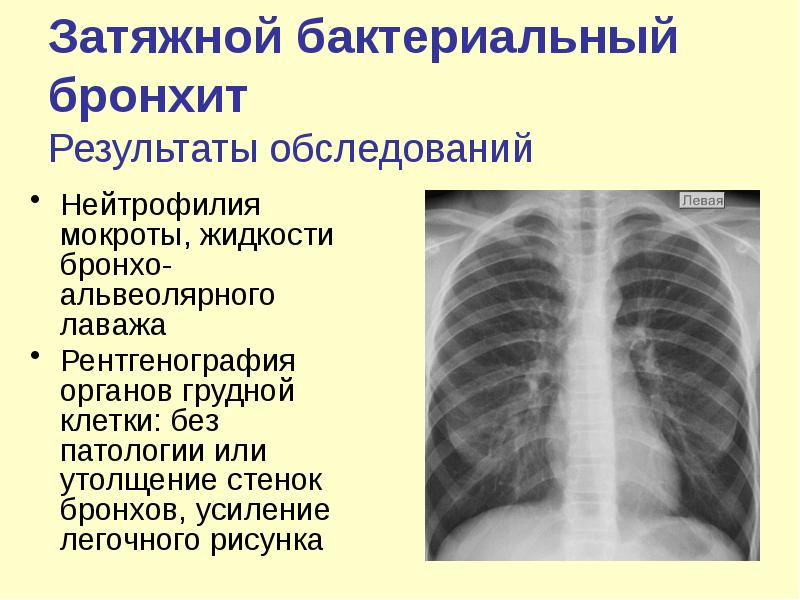
Описание слайда:
Затяжной бактериальный бронхит
Результаты обследований
Нейтрофилия мокроты, жидкости бронхо-альвеолярного лаважа
Рентгенография органов грудной клетки: без патологии или утолщение стенок бронхов, усиление легочного рисунка
Слайд 38
Описание слайда:
Затяжной бактериальный бронхит
Микробиологическое исследование
S. pneumoniae
H. influenzae
M.cataralis
St. aureus
в сочетании с аденовирусом
Для улучшения диагностики рекомендуется посев содержимого бронхов из 5 долевых бронхов+язычковый бронх
Слайд 39
Описание слайда:
Затяжной бактериальный бронхит
Этиология
В анамнезе – инвазивные вмешательства (длительная ИВЛ, операции на сердце)
Неблагоприятные социально-экономические условия (бедность)
Трахеомаляция – 74%
Ларингомаляция – 20%
Seear M., et al., 1997
Kazachkov M., 2011
Richter G.T., 2009
Слайд 40
Описание слайда:
Затяжной бактериальный бронхит
Теория «порочного круга»1
вирусные инфекции – десквамация эпителия – не полное восстан
